Вскрытие плодного пузыря
Содержание:
- Техника проведения операции
- Послеоперационная диарея
- Амниотомия – противопоказания к производству
- Стимуляция родов в Мифепристоном
- Возможные осложнения
- Лечение кисты глаза лазером
- Амниотомия при родах: что это?
- Каковы плюсы и минусы кесарева сечения?
- Показания
- Общие осложнения при индукции родов
- Показания и сроки
- Первичные меры при травме ногтя
- Диагностика заболевания
- Возможные трудности и осложнения
- Разновидности пирсинга на пупке
Техника проведения операции
Чтобы максимально подготовиться к возможной акушерской манипуляции, следует ознакомиться с ходом процедуры еще во время беременности. Не обязательно амниотомия будет применена, но быть проинформированным по вопросу не помешает.
Как прокалывают пузырь при родах:
- женщина садиться на смотровое кресло;
- медсестра обрабатывает половые органы септическими средствами;
- роженица принимает обезболивающие препараты;
- акушер разводит стенки влагалища и вставляет туда специальный крючок;
- врач хватает прибором плодный пузырь и тянет на себя до момента разрыва;
- на протяжении получаса должны появиться схватки.
Это процедура скорей неприятная, чем болезненная. Натягивает крючка в сторону акушера, придает дискомфорта роженице. Это единственное ощущение, которое сопровождает роженицу во время мини-операции.
Почему отходят воды, когда начинаешь рожать? В естественном варианте течения родов причиной излития амниотической жидкости является разрыв плодного пузыря. Если была проведена амниотомия – воды отошли вследствие ее проведения.
Как проходят роды при плановом прокалывании пузыря? Процедуру проводят при перенашивании, внутриутробной гибели плода или гестозе. Как правило, после того, как целостность плодного мешка была нарушена, происходит постепенное излитие амниотической жидкости, а затем начинаются схватки.
Со временем сила маточных спазмов нарастает, а шейка, вод влиянием простагландинов интенсивней сглаживается и открывается. Когда организм самостоятельно не подготовился к родоразрешению, схватки намного болезненней, чем те, которые приходят без амниотомии.
Но не всегда прокол пузыря приводит к схваткам. Бывает и такое, что одного вскрытия плодного мешка недостаточно для начала полноценной родовой деятельности, тогда используют медикаментозные методы стимуляции родов.
Можно ли родить, если воды не отошли? Нет, ведь ребенок вместе с амниотической жидкостью находится в плодном мешке. И если он не вскрыт и не отошли воды, значит, и рождения малыша естественным путем не произойдет. Единственный возможный вариант без излития вод – кесарево сечение. Тогда ребенка извлекают прямо из плаценты.
Послеоперационная диарея
Мнения по поводу причин ее появления разные, большинство экспертов отводит ведущую роль отсутствии резервуарной функции желчного пузыря. При недостаточном обратном всасывании постоянно поступающей желчи, она в большем, чем обычно количестве поступает в толстую кишку, что и провоцирует диарею. Надо сказать, что при желчекаменной болезни функция пузыря уже нарушена, и часть пациентов жалуются на диарею и до операции.

Очень разные данные о частоте этого симптома, от 1 до 35 %. Большинство исследований говорит о 10–15 %. В моей практике намного ниже, но достоверность личных наблюдений, как известно, невелика
Кроме соблюдения диеты (очень важно есть понемногу несколько раз в день), с диареей помогут справиться секвестранты желчных кислот (колестирамин), иногда приходится назначать лоперамид. В подавляющем большинстве случаев диарея проходит довольно быстро.
Есть мнение, подтвержденное экспериментальными исследованиями, что при сохраненном сфинктерном аппарате, общий желчный проток в течение нескольких месяцев частично компенсирует резервуарную функцию желчного пузыря.
Амниотомия – противопоказания к производству
- Обострение генитального герпеса ;
- Неправильное положение плода (тазовое, ножное предлежание, косое или поперечное положение);
- Предлежание плаценты;
- Предлежание петель пуповины.
- Полное предлежание плаценты, диагностированное по УЗИ во время беременности;
- Несостоятельный рубец на матке. Диагностируется, если прошло менее трех лет после предшествовавшей любой операции на матке (кесарева сечения, удаления миомы, рудиментарного рога, иссечения угла матки и др.);
- Два или больше рубцов на матке;
- Состояние родовых путей, препятствующее нормальным родам (анатомическое сужение таза II, III, IV степени, деформация тазовых костей, опухоли матки, яичников , мочевого пузыря или других органов малого таза);
- Выраженный симфизит (воспаление тканей лонного сочленения);
- Крупный плод (предположительная масса тела более 4500 г);
- Рубцовые деформации шейки матки или влагалища;
- Наличие в прошлом пластических операций на шейке матке и влагалище, ушивания мочеполовых или кишечных свищей;
- Наличие разрывов промежности III степени при прошлых родах;
- Тазовое предлежание плода с массой тела более 3600 – 3800 г или менее 2000 г;
- Ягодично-ножное предлежание плода;
- Разгибание головки III степени по данным УЗИ;
- Тазовое предлежание первого плода при многоплодной беременности;
- Тройня;
- Сросшиеся близнецы;
- Монохориальная, моноамниотическая двойня (два плода находятся в одном пузыре и питаются от одной на двоих плаценты);
- Наличие злокачественной опухоли в любом органе;
- Задержка развития плода III степени;
- Миопия (близорукость) высокой степени с изменениями на глазном дне;
- Пересадка почки в прошлом;
- Гибель или инвалидизация ребенка в ходе предыдущих родов;
- Беременность, наступившая в результате ЭКО ;
- Преждевременная отслойка нормально расположенной плаценты;
- Острая гипоксия плода по данным КТГ.
Стимуляция родов в Мифепристоном
Стимуляция родов — необходимая мера в случае с продолжающейся свыше нормального срока беременностью, то есть когда она длится 42 недели и более. Есть несколько способов спровоцировать родовую деятельность у женщины.
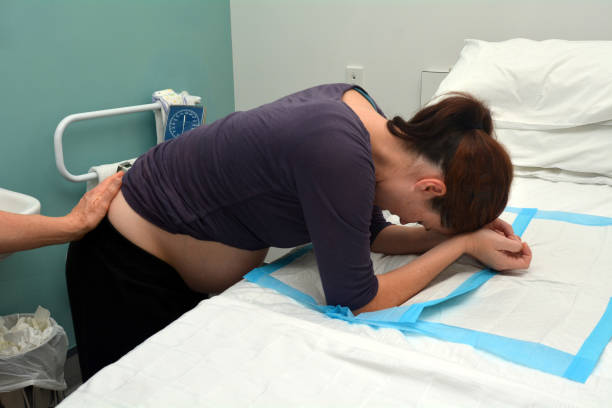
Выбор врачи делают в зависимости от стадии созревания шейки матки и технической оснащенности роддома. В этой статье речь пойдет о таблетках для стимуляции родов под названием мифепристон. Лекарство это дорогое, и имеется в наличии не во всех родильных домах. Но для начала разберемся в тех случаях, когда его можно и нужно давать будущей маме.
Показания к стимуляции родов
Как мы уже сказали, основное — это переношенная беременность. А еще, частичное или полное отхождение околоплодных вод, когда родовая деятельность сама не начинается.
Но больше вопросов возникает с первым обстоятельством. Как понять, что женщина носит плод уже более срока? Самым надежным будет пройти УЗИ
Там врач обратит внимание на количество околоплодных вод, состояние детского места, проверит, в порядке ли кровотоки в пуповине и плаценте. И если есть нарушения — это свидетельствует о переношенной беременности
А если по УЗИ все более или менее хорошо, но уже почти 42 акушерские недели беременности. Что делать тогда? В этих случаях врачи еще раз внимательно пересматривают сроки беременности.
Известно, что беременность длится 280 дней. Но это если считать ее продолжительность от первого дня последнего менструального цикла. Причем при условии цикла с продолжительностью 28 дней. Но ведь далеко не у всех женщин цикл длится именно 28 дней. У многих он вообще не регулярный, а потому доношенной беременность может быть и не через 280 дней от первого дня последних месячных, а черед 290, например, или через 275… Но нас интересует в данном случае поздняя овуляция.
Самым точным является определение срока беременности от дня зачатия. Тогда к нему нужно прибавить 266 дней, чтобы узнать дату родов. Но так как дата зачатия редко когда бывает известна, берут за основу сроки, которые поставили на УЗИ. Обязательно до срока 16 недель, потом это неинформативно. Довольно точным является определение срока по УЗИ — первому скринингу. Но еще точнее — по КТР эмбриона на самом раннем сроке, как только он становится виден с помощью ультразвука, примерно в 6-7 недель. Тогда срок можно определить с точностью до дня.
Если женщина не делала УЗИ на таких ранних сроках, берется в расчет самое раннее. Причем если срок по нему с акушерским (по месячным) разнится более, чем на 5-7 дней, срок корректируют в зависимости от результата УЗИ и высчитывают ПДР.
Другие показания, чтобы провести естественную и медикаментозную стимуляцию:
- длительная, вялотекущая преэклампсия (поздний гестоз);
- некоторые заболевания матери, в том числе онкологические;
- незрелая шейка матки на сроке около 40 недель;
- резус-конфликт;
- мертвый плод.
Иногда врачи решаются на назначение мифепристона для стимуляции родовой деятельности из-за крупного плода у женщины. Но это не правильно. Если имеет место несоответствие размеров таза и плода, а выясняется это уже в процессе родов — выполняется хирургическое родоразрешение. Если же врач еще и советует стимулироваться в какой-то определенный день, то, вероятно, делает это лишь для своего удобства.
Возможные осложнения
После лапароцентеза возможны такие осложнения, как истечение жидкости из места прокола, гематомы (синяки) на брюшной стенке, инфицирование. При нарушении техники процедуры и отсутствии УЗ-контроля есть риск повредить во время прокола внутренние органы брюшной полости, крупные сосуды. У некоторых пациентов после эвакуации большого количества жидкости падает артериальное давление, снижается уровень натрия в сыворотке крови. В отдельных случаях возможен гепаторенальный синдром — тяжелое нарушение функции печени и почек. Редкое осложнение лапароцентеза — спонтанный гемоперитонеум. Это состояние возникает, когда из брюшной полости удаляют более 4 л жидкости, из-за кровотечения из брыжеечных вен.
Риск осложнений сводится практически к нулю, если врач предварительно тщательно оценил состояние пациента, правильно провел подготовку, четко соблюдал технику проведения процедуры и использовал качественные инструменты.
Лечение кисты глаза лазером
Первые признаки появления кисты глазного яблока могут не насторожить, тем более что маленький комочек может исчезнуть. Если же он превратился в болезненную горошину, изображение затуманилось и исказилось, замелькали чёрные мерцающие мушки, поле зрение сузилось, необходимо посещение больницы. Доктор осмотрит глаз, назначит обследования и поставит диагноз.
После будет назначено либо медикаментозное лечение, либо оперативное удаление. Народные средства можно использовать только после консультации с офтальмологом. При составлении плана действий учитывается происхождение, размеры, местоположение. Лечение кисты глаза, возникшей из-за инфекции, происходит с помощью противовоспалительных, антигистаминных капель, мазей. Курс длится, как правило, не более двух недель.
Если медикаменты не помогают, то образование удаляют с помощью скальпеля, радиоволнового ножа или лазерного луча. Раньше из пузыря отсасывали жидкость, но после этой процедуры образование вновь нарастало.
Оснащение современных офтальмологических клиник прогрессивным оборудованием и уровень подготовки специалистов позволяют проводить эти непростые манипуляции в амбулаторных условиях
Очень важно изъять или разрушить капсулу полностью для предотвращения повторного нарастания
Амниотомия при родах: что это?
Амниотомия – это процедура, в процессе которой акушер-гинеколог прокалывает плодный пузырь беременной, чтобы простимулировать роды.
Вполне нормально, когда роженица переживает накануне амниотомии и задает акушеру-гинекологу вопросы: «Амниотомия при родах: что это? И зачем мне ее проводят?». Ответим эти вопросы подробно.
Шейка матки раскрывается наполовину примерно в середине 1-го родового периода. В какой-то момент давление на плодный пузырь становится настолько сильным, что он лопается. В результате передние воды (находящиеся в плодном пузыре перед головкой ребенка) изливаются. Нервные окончания в плодном пузыре отсутствуют, поэтому его прорыв и излитие вод происходят абсолютно безболезненно.
Самостоятельное излитие вод в родовом процессе происходит у большинства женщин, но небольшому количеству женщин (примерно 7% ) необходима помощь — им проводится вскрытие плодного пузыря (амниотомия). В таком случае акушер-гинеколог быстро делает этот прокол, после чего передние воды изливаются, и вскоре женщина начинает ощущать схватки. Причиной начала или усиления схваток становится интенсивная выработка простагладина — гормона, способствующего сокращению гладкой мускулатуры матки.
Процедура амниотомии довольно проста и поэтому не требует обезболивания и участия в ней хирурга. Бояться амниотомии не стоит: ее делает только профессиональный акушер-гинеколог по медицинским показаниям. Однако проводится манипуляция строго в условиях стационара, ведь в это время шейка матки уже практически готова к родам.
Показания к амниотомии
- гестоз (преэклампсия беременных), при котором у роженицы нарастает давление, появляются отеки, увеличивается содержание белка в моче;
- перенашивание беременности (если на 41-42 неделе роды не начинаются) может стать причиной проведения амниотомии без схваток);
- вяло протекающая родовая деятельность;
- возникновение резус-конфликта у матери и ребенка;
- оболочка пузыря очень высокой плотности;
- плодный пузырь плоский из-за недостатка передних вод и не может лопнуть самостоятельно;
- многоводие;
- многоплодная беременность (при вяло протекающей родовой деятельности);
- плацентарная недостаточность.
Типы амниотомии
- Дородовая амниотомия (родовозбуждение с амниотомией): проводится для запуска родового процесса, когда схватки еще не начались. Причиной проведения является либо перенашивание беременности, либо патологии плода, требующие более быстрого родоразрешения.
- Ранняя амниотомия: проводится при уже начавшихся родах на начальной стадии (при открытии шейки матки менее 7 см), если схватки идут слабо. В таком случае будущую маму волнует вопрос: «Если мне проведут амниотомию при родах, через сколько схватки станут регулярными?». Сроки прихода регулярных и активных схваток могут варьироваться от 30-40 минут до 12 часов.
- Своевременная амниотомия: проводится при почти полном открытии матки (8-10 см), но не лопнувшем пузыре.
- Поздняя амниотомия: проводится на заключительном этапе родов, когда идут потуги и головка ребенка расположена в малом тазу роженицы, но при этом ребенок не может разорвать плодную оболочку самостоятельно из-за ее чрезмерной плотности. Делать амниотомию на поздней стадии небезопасно, поскольку существует риск задеть головку ребенка. Однако акушер идет на такой риск, чтобы не допустить гипоксию у малыша. Опытный врач сможет избежать риска, выбрав наиболее безопасный момент для прокола оболочки, а именно — когда в момент схватки плодный пузырь хорошо виден.

Каковы плюсы и минусы кесарева сечения?
Основные преимущества и недостатки кесарева сечения в данном случае
| Преимущества | Недостатки |
| Роды менее болезненные. Женщина не чувствует схватки в полной мере, а во время операции применяется общий наркоз или эпидуральная анестезия, которые полностью «отключают» ощущения. | Боль от схваток все же присутствует, хотя она и не такая сильная и продолжительная. Боли после операции намного сильнее и сохраняются намного дольше, чем после естественных родов. |
| Роды происходят быстрее. Операция кесарева сечения занимает меньше времени по сравнению с естественными родами. | После кесарева сечения дольше период восстановления. Женщине не сразу разрешают вставать, она с трудом передвигается самостоятельно, не может брать на руки ребенка. |
| После кесарева сечения не нарушается половая жизнь. Сохраняется упругость влагалища. Отсутствует риск разрывов влагалища, шейки матки и промежности, опущения мочевого пузыря и других органов малого таза, возникновения или обострения геморроя. | Чаще всего проблемы в интимной сфере после рождения ребенка связаны не с самими родами, а с давлением плода на мышцы тазового дна во время беременности, особенно если они изначально слабые. Этого можно избежать, выполняя специальные упражнения и дыхательную гимнастику. |
| Можно заранее спланировать дату родов. Кесарево сечение можно сделать немного раньше, до того, как начнутся сватки. Родители могут сами выбрать день, в который бы им хотелось, чтобы малыш появился на свет. | Ребенок может быть не готов к рождению на момент кесарева сечения. У матери могут возникнуть проблемы с восстановлением гормонального фона. |
Показания
Говоря о клинических рекомендациях, следует отметить, что прокол пузыря настоятельно рекомендуется беременным, которые рожать не начинают даже после того, как дата предполагаемых родов давно осталась позади. Обычно о такой манипуляции специалисты начинают всерьез задумываться, когда идет 42 неделя гестации, а родовой деятельности нет. Тогда индукция родовой деятельности начинается именно с амниотомии.
После прокола родовые сокращения матки обычно начинаются уже в течение 2-5 часов, шейка матки стимулируется естественным образом к раскрытию. Родовый процесс благодаря этому становится короче, и примерно через 10-12 часов или чуть более можно рассчитывать на появление ребенка при первых родах, и через 8-9 часов при вторых и последующих.

Когда процесс уже идет, то прокол может понадобиться в таких ситуациях.
- Схватки переходные, шейка раскрыта до 8 сантиметров и более, плодный мешок остается целым. Если эти роды не преждевременные, то сохранять его нет никакого смысла.
- У женщины слабые схватки, плохо идет раскрытие шейки, схватки ослабли или прекратились, регистрируется первичная родовая слабость.
- У женщины еще при беременности было диагностировано многоводие.
- Диагностированное маловодие (так называемый плоский пузырь).
- Естественные роды при многоплодной беременности. Это касается только двойняшек, которые располагают отдельными плодными пузырями. При однояйцевых близнецах амниотомию стараются избегать. Вскрывают плодный пузырь второго ребенка из двойни через 10 минут после рождения первого малыша.

Среди них – развитие первичной родовой слабости, гипоксия плода, долгий безводный период. В конечном итоге все закончится проведением кесарева сечения в экстренном порядке. Длительный безводный период перед операцией в десятки раз повысит вероятность эндометриоза и других воспалительных процессов в послеродовом периоде.
Общие осложнения при индукции родов
- Гиперстимуляция матки, что проявляется сильными схватками, нарушением их ритма и приводит к увеличению риска разрыва матки.
- Отслойка плаценты может возникнуть как результат гиперстимуляции, в особенности при целом плодном пузыре.
- Повышение уровня билирубина в крови новорожденного, развитие желтухи.
- Выпадение петель пуповины и риск острой гипоксии плода.
И все же следует отметить, что несмотря на возможность осложнений, индуцированые роды менее опасны для матери и ребенка, чем промедление в ситуациях, требующих срочного родоразрешения.
Что касается планируемых родов, многие врачи против вмешательства в природу, и скорее всего это наиболее оправданный подход.Подробнее на Medkrug.RU:http://www.medkrug.ru/article/show/inducirovannye_ili_vyzvannye_rody
Показания и сроки
Процедура проводится при наличии причин, угрожающих женщине или плоду. Роженице стоит понять, что квалифицированный врач не назначит манипуляцию без веских оснований, поэтому следует сразу согласиться с его решением.

Почему прокалывают пузырь при родах:
- существует резус-конфликт;
- диагностируется поздний токсикоз;
- если женщина страдает гипонией;
- роженица болеет на сахарный диабет;
- при болезнях почек у беременной
Прокол пузыря перед родами называется амниотомией. Если ребенку угрожает опасность или было подтекание околоплодных вод, а схватки не начались, он страдает от нехватки кислорода. Показанием к процедуре также является перенашивание беременности.
Прокалывание пузыря перед родами используется как метод усиления схваток при слабой родовой активности. В амниотической жидкости содержаться простагландины, которые стимулируют родовую деятельность. Только если не было достигнуто начала полноценных схваток амниотимией, роженицу вводят медикаментозные стимуляторы.
Когда прокалывают пузырь при родах? Все зависит от причины назначения процедуры. Если причина в перенашивании – на 41 неделе используют плановый прокол пузыря чтобы запустить родоразрешение. Если основанием для проведения манипуляции является слабая родовая деятельность, то процедуру проводят в ходе начавшихся родов вне зависимости от сроков.
Категории амниотомии:
- преждевременная (та, которая проводится до начала схваток как метод стимуляции);
- ранняя (делается прокол, когда матка открыта на 7 см);
- поздняя (выполняется на родовом кресле после опущения ребенка в малый таз, когда начались потуги, а воды не отошли).
Прокол пузыря при беременности также осуществляется при отсутствии передних вод (плоский плодный мешок). Тогда оболочка обтягивает головку малыша и задерживает родовой процесс. Поводом для амниотомии считается слишком низкое прикрепление плаценты. Вероятны кровотечения и отслойки, поэтому безопасней для роженицы будет провести прокалывание пузыря.
Тем немене, не всегда используют этот метод стимуляции родовой деятельности. Доктор Е.Комаровский считает, сто период появления ребенка на свет должен проходить предельно естественно. Помогать женскому организму следует как самая крайняя мера. Он считает, что слишком частое использование амниотомии — ничто иное как желание врачей быстрее провести родоразрешение.
Первичные меры при травме ногтя
Помощь пострадавшему нужно оказать как можно быстрее. От ее своевременности будет зависеть результат лечения и скорость выздоровления.
Необходимо:
- снять с пальцев все украшения;
- остановить кровотечение, если оно имеет место: поместить раненый палец под холодную воду;
- смочить кусочек чистой ткани, ватный диск, бинт хлоргексидином или раствором перекиси водорода и прижать к ране;
- при возможности приложить к травмированному пальцу лед – это не даст развиться отеку и утихомирит боль;
- для уменьшения боли поврежденную конечность держат выше уровня сердца;
- после остановки крови проводят дезинфекцию, используя для этого йод (обрабатывают лишь края раны);
- при появлении отека на палец можно нанести йодную сетку;
- если боль не утихает, следует приять анальгин или ибупрофен;
- наложить на рану стерильный бинт.
Диагностика заболевания
- Визуальный осмотр;
- контроль внутриглазного давления;
- оценка полей зрения и его остроты;
- определения состояния зрительного нерва и состояния сосудов сетчатой оболочки;
- установление точного местонахождения;
- установление состава жидкости, находящейся внутри пузыря.
Офтальмологу для постановки диагноза помогают такие методы как тонометрия, периметрия, биомикроскопия, ультразвуковое исследование, томография компьютерная и магнитно-резонансная. Киста различима невооружённым глазом, дополнительные исследования требуются для установления общей картины заболевания и исключения злокачественности опухоли.
Возможные трудности и осложнения
В некоторых случаях период времени, следующий за амниотомией, протекает без схваток. Тогда через 2-3 часа приступают к стимуляции медикаментами — вводят «Окситоцин» и другие препараты, которые усиливают маточные сокращения. Если и они не эффективны либо в течение 3 часов не происходит нормализации схваток, проводят кесарево сечение по экстренным показаниям.

Как уже говорилось, механический прокол или разрыв плодной оболочки является вмешательством извне. А потому последствия могут быть самыми разнообразными. Наиболее распространенные:
- стремительные роды;
- развитие слабости родовых сил;
- кровотечение при повреждении крупного кровеносного сосуда, расположенного на поверхности пузыря;
- выпадение вместе с оттекающими водами петель пуповины или частей тела плода;
- внезапное ухудшение состояния ребенка (острая гипоксия);
- риск инфицирования малыша, если инструменты или руки акушера были обработаны недостаточно.

Разновидности пирсинга на пупке
Место входа иглы определяется чуть выше линии пупка посередине пупковой впадины. Дужка украшения, используемого для первого раза, имеет длину 0,8 мм.
В зависимости от техники различают следующие виды проколов:
- Верхний. Стандартный вариант, применяемый в 95% случаев. Делается пирсинг верхней складки пупка с установкой банана или шарика. После заживления можно заменить его сережками со стразами, подвесками или другими украшениями.
- Множественный. Редко используемая техника, особенностью которой является прокалывание нескольких зон. Иногда комбинируется с микродермалами и плоскокостным пирсингом. За один сеанс проводится обработка не более чем двух зон.
- Нижний. Самая непопулярная техника из-за длительного заживления, сложностей в уходе, риска повреждения одеждой и отторжения.



