Рвота желчью
Содержание:
- О чем может говорить острая колющая боль внизу живота
- Как облегчить состояние, когда боль вызвана естественными причинами
- Заболевания, которые способны приводить к развитию миозита:
- Методы лечения межреберной невралгии
- Физиологические причины боли в боку
- Лечение
- Причины жалоб при воспалении в гинекологии
- Болит левый бок внизу живота при беременности
- Причины боли при мочеиспускании у женщин
- Что можно делать и нельзя во время боли в животе
- Что делать? Как себя вести при болях?
- Болит левый бок при беременности
- Возможные причины
- Как облегчить боль
- Методы диагностики и лечения
- Лечение
- Когда нужно обратиться за медицинской помощью
О чем может говорить острая колющая боль внизу живота
Боль может быть различной за характером и силой — острая колющая боль внизу живота, режущая, кинжальная, распирающая, тупая, ноющая
Заподозрить то, или иное заболевание помогает не только локализация, но и характер боли, поэтому очень важно уточнить у пациента этот момент.

- Итак, острая колющая боль внизу живота может быть следствием следующих причин:
- Временный спазм мышц.
- Воспалительные заболевания кишечника, мочевыводящей, репродуктивной системы.
- Патологическое течение беременности.
Острая колющая боль внизу живота может сопровождать и нормальную беременность. В этом случае она физиологическая и связана с увеличением матки, вследствие чего сокращаются отдельные мышечные волокна. В любом случае, при часто повторяющихся колющих болях необходимо обратиться к врачу и выяснить точную причину.
Как облегчить состояние, когда боль вызвана естественными причинами
Боль в боку физиологического характера можно уменьшить либо предотвратить. Придерживайтесь таких рекомендаций:
- Питайтесь здоровой пищей и дробными порциями. Ощущения, связанные со снижением активности пищеварения, пройдут самостоятельно.
-
Постарайтесь как можно быстрее избавиться от раннего токсикоза, чтобы предупредить раздражение органов.
- Занимайтесь гимнастикой для беременных, ходьбой, плаванием. Физическая активность нормализует перистальтику кишечника, протоков печени и поджелудочной железы. Укрепляются мышцы живота, пресса, поддерживающие растущую матку. Связки становятся эластичнее.
-
Носите бандаж, особенно если живот большой или беременность многоплодная. Это позволит разгрузить позвоночник и уменьшить давление на внутренние органы.
- Чтобы мочевой пузырь опорожнялся полноценно и не вызывал болевых ощущений — во время мочеиспускания на позднем сроке приподнимайте живот двумя руками снизу.
- Если боль вызвана движениями плода — поменяйте положение тела.
-
Старайтесь спать не на спине, а на боку, особенно на поздних сроках. Так создаётся оптимальное положение тела, при котором органы подвергаются меньшей компрессии.
- Тепло способствует расслаблению матки. Если нет воспалительных процессов — можно согревать живот.
Видео: боль в правом и левом боку на разном сроке — советы гинеколога
Боль в правом или левом боку возможна как при нормальном течении беременности, так и в случае проблем со здоровьем. Когда причины дискомфортных ощущений вызывают сомнение, следует обратиться к врачу. Самолечение при беременности противопоказано. Если боль имеет естественную природу — облегчить состояние можно путём заботы о собственном теле и посредством профилактических мер.
Заболевания, которые способны приводить к развитию миозита:
- Дерматомиозит. Тяжелая прогрессирующая патология, которая, как правило, возникает сама по себе, её причины обнаружить не удается. Могут поражаться разные органы, чаще всего – кожа и мышцы.
- Полимиозит – системное заболевание, при котором, как правило, симптомы усиливаются постепенно, страдают преимущественно мышцы плечевого и тазового пояса, шеи. Эффективного лечения не существует.
- Миозит с включениями – заболевание, которое относится к группе воспалительных миопатий. Характеризуется мышечной слабостью. Эффективного лечения не существует, препараты, подавляющие иммунитет, не приводят к улучшению состояния.
- Системная красная волчанка – аутоиммунное поражение соединительной ткани. Может сопровождаться воспалением в мышечной ткани.
- Склеродермия – аутоиммунная патология, при которой происходит повреждение соединительной ткани. При этом поражается кожа, опорно-двигательный аппарат, сосуды, сердце, почки, органы пищеварения, легкие.
- Ревматоидный артрит – системное заболевание соединительной ткани, при котором главным образом страдают мелкие суставы, но может развиваться и воспаление в мышцах.
Перечисленные причины являются наиболее серьезными. Они требуют длительного лечения.
Инфекции
Чаще всего миозит вызывают вирусные инфекции (например, грипп, ОРЗ, ВИЧ). Болезнетворные бактерии и грибки являются причиной значительно реже. Возбудитель может непосредственно проникать в мышцы или выделять токсины, которые приводят к развитию воспалительного процесса.
Мышечная травма
После интенсивных физических упражнений могут беспокоить мышечные боли, отечность, слабость. Эти симптомы связаны с развитием воспаления в результате травмы от чрезмерных нагрузок и обычно проходят самостоятельно в течение нескольких часов или дней. Специального лечения не требуется, достаточно отдыха.
Побочные эффекты лекарств
Прием многих лекарственных препаратов может приводить к временному повреждению мышц. Симптомы могут возникать сразу после приема препарата или после того, как человек принимает его в течение достаточно длительного времени. Иногда к патологии приводит взаимодействие между разными лекарствами. Препараты, способные вызывать миозит:
- колхицин;
- статины;
- альфа-интерферон;
- гидроксихлорохин;
- алкоголь;
- кокаин.
Как правило, симптомы носят временный характер и проходят после того, как прекращен прием вызвавшего их препарата.
Рабдомиолиз
Состояние, которое характеризуется разрушением мышечной ткани, может быть вызвано разными причинами. Оно представляет опасность, так как продукты распада мышц поступают в кровоток и могут вызывать острую почечную недостаточность.
Методы лечения межреберной невралгии
Лечение межреберной невралгии носит комплексный характер. Врач решает одновременно несколько задач.
Необходимо снизить остроту боли, а желательно – полностью устранить болевой синдром. Для этой цели назначается противовоспалительная терапия.
Важно устранить причину, вызвавшую поражение нерва. Если заболевание имеет вирусную природу, проводится противовирусная терапия
При мышечно-тоническом синдроме назначаются миорелаксанты. При защемлении нерва в месте выхода из позвоночного канала может быть назначена мануальная терапия. При опухолевых процессах необходимо хирургическое лечение.
Также проводится лечение, направленное на укрепление нервной ткани.
Лечение в период острой боли
В период острой боли хотя бы несколько дней следует соблюдать постельный режим. Постель должна быть ровной и твердой. Хорошо помогает «сухое тепло». Например, грудь можно обмотать шерстяным платком. Применяются теплые компрессы, перцовый пластырь, горчичники (необходимо избегать постановки горчичников непосредственно на позвоночный столб). Рекомендуется массаж с противовоспалительными и согревающими мазями. По назначению врача применяются седативные препараты и нестероидные анальгетики.
В этот период необходимо избегать физических нагрузок, стрессов. Нельзя принимать алкоголь.
Последующее лечение
Дальнейшее лечение включает в себя:
-
физиотерапию (используются такие методы, как УФ-терапия, УВЧ, электрофорез, дарсонвализация, магнитотерапия);
-
массаж;
-
рефлексотерапию;
- лечебную физкультуру.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
Физиологические причины боли в боку
Боль в правом или левом боку — обычно следствие метаморфоз в организме будущей матери, а не патология. Нормальная боль имеет характерные особенности:
- кратковременность;
- малозаметная или терпимая;
- не нарушает работоспособность.
Первый триместр
В первом триместре причин нормальной боли в животе немного:
- После оплодотворения у женщины начинается гормональная перестройка. Количество прогестерона (гормона беременности) повышается. Это необходимо для адаптации организма к беременности, предупреждения гипертонуса матки. Попутно снижается тонус внутренних органов, особенно кишечника и желчевыводящих путей (ЖВП). Как следствие, у здоровой женщины может возникнуть функциональная дискинезия ЖВП или снижение моторики кишечника. В первом случае переполняется жёлчный пузырь, что приводит к боли в правом подреберье, во втором — возникает метеоризм, проявляющийся покалыванием как в верхних, так и в нижних отделах живота.
- Тянущая боль внизу живота в первые дни беременности возникает как следствие имплантации эмбриона в матку. В это время женщина ещё не знает, что беременна, поэтому не придаёт ощущениям значения либо связывает их с овуляцией (выходом яйцеклетки из яичника в середине цикла). В норме за 2–3 дня такая боль проходит.
- Ранний токсикоз. Рвота провоцирует боль в эпигастрии (области под мечевидным отростком грудины). Вдобавок усиливается токсическая нагрузка на печень. Орган увеличивается в размерах на 1–2 см и даёт о себе знать кратковременной болью ноющего характера. Когда явления токсикоза проходят, боль исчезает.
Второй триместр
В этом периоде появляются новые провокаторы боли механического характера:
- Перистальтике кишечника всё больше мешает растущий плод. Затруднённое передвижение каловых масс вызывает покалывание выше пупка.
- Если маткой передавливается мочеточник, моча задерживается в почке. Со стороны затруднённого оттока ощущается распирающая или ноющая боль. Она локализуется в области нижних рёбер и поясницы, может иррадиировать в бок.
- В 18–20 недель женщина чувствует первые шевеления плода, которые с каждой неделей становятся интенсивнее. К концу второго триместра толчки ощущаются отчётливо, вызывая порой лёгкую боль.
- Кратковременная тянущая боль внизу живота в середине второго триместра — следствие увеличения матки. Растягивается передняя брюшная стенка (ПБС), раздвигаются кости таза.
Последний триместр
В заключительном триместре плод интенсивно растёт. Примерно в 33 недели ребёнок занимает положение, в котором будет находиться до момента родов.

Нормальным в последнем триместре считается головное предлежание плода, который должен опуститься головой в малый таз
Последние три месяца боль в правом или левом боку беспокоит по многим причинам:
- По сравнению с предыдущим триместром усиливается давление на кишечник, почки, мочеточники, что провоцирует покалывание и чувство распирания в разных частях живота.
- Умеренная боль внизу живота беспокоит беременную из-за того, что мочевой пузырь находится в сдавленном состоянии, при этом во время мочеиспускания полностью не опорожняется. Позывы учащаются.
- Мышечные волокна матки предельно растягиваются, что провоцирует дискомфорт и тянущую боль в разных частях живота.
- На 36-й неделе ребёнок подпирает диафрагму, смещая соседствующие с ней органы. Дискомфортные ощущения под рёбрами некоторые женщины расценивают как давящую боль.
- Ребёнок уже не вращается вокруг себя, но двигается, толкая соседствующие с ним органы. К примеру, при головном предлежании мишенью становятся печень, поджелудочная железа, селезёнка.
- Повышается подвижность лобкового симфиза и тазовых связок, вызывая ноющую или стреляющую боль внизу живота, особенно при физической активности женщины.
Лечение
Лечение шейного остеохондроза требует комплексного подхода и включает в себя:
- медикаментозное воздействие;
- физиотерапию;
- лечебную физкультуру;
- массаж;
- хирургическое лечение.
Медикаментозное лечение
Основная цель медикаментозного лечения: снять боль и головокружение, восстановить нормальное функционирование нервных корешков, а также по возможности остановить или замедлить разрушение хрящевой ткани. В зависимости от ситуации назначаются:
- нестероидные противовоспалительные препараты (мелоксикам, диклофенак, нимесулид и т.п.): направлены на снятие болевого синдрома и воспаления; применяются в виде таблеток, инъекций, мазей, пластырей;
- стероидные препараты (гидрокортизон, дексаметазон): также используются для снятия воспаления при неэффективности НПВС;
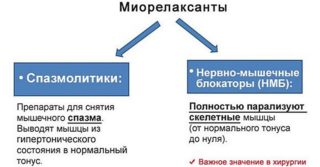
- миорелаксанты (мидокалм): препараты, устраняющие рефлекторные мышечные спазмы, за счет чего уменьшается боль и улучшается кровообращение;
- витамины группы B в виде инъекционных или таблетированных препаратов (мильгамма, нейромультивит): способствуют улучшению проведения нервных импульсов;
- седативные препараты при выраженном болевом синдроме для улучшения сна и уменьшения эмоциональной составляющей боли;
- противоотечные средства при защемлении нервного корешка;
- хондропротекторы: препараты, способствующие восстановлению хрящевой ткани.
В зависимости от симптомов, могут быть также назначены средства для улучшения микроциркуляции в сосудах головного мозга, препараты, блокирующие тошноту и головокружение и т.п.
Немедикаментозное лечение
Немедикаментозные методы лечения используются вне обострения. В зависимости от клинической ситуации используются:
- физиотерапия:
- лазерная терапия;
- магнитотерапия;
- УВЧ-терапия;
- фонофорез и электрофорез;
- массаж;
- лечебная физкультура;
- иглорефлексотерапия;
- мануальная терапия;
- подводное вытяжение.
Немедикаментозное лечение способствует снижению выраженности симптоматики и уменьшает частоту и силу обострений. Оно действует опосредованно:
- улучшает кровоснабжение пораженной области, обмен веществ и процессы регенерации;
- усиливает действие препаратов;
- способствует укреплению мышечного каркаса и стабилизации позвоночного столба;
- снижает нагрузку на позвоночные диски;
- устраняет мышечные спазмы и блоки.
Хирургическое лечение
Помощь хирургов необходима в запущенных случаях заболевания, когда медикаментозные методы уже неэффективны. В настоящее время используется несколько операций:
- хирургическое удаление грыжи диска (микродискэктомия, эндоскопическая или трансфасеточная операция);
- ламинэктомия: удаление остистых отростков или дужки позвонка, за счет чего снижается нагрузка на корешок спинного мозга;
- нуклеопластика: устранение грыжи путем удаления части ядра межпозвонкового диска.
Важно помнить, что только врач может решать, как лечить остеохондроз шейного отдела позвоночника. Схема составляется индивидуально с учетом стадии болезни, сопутствующих патологий и индивидуальных особенностей организма пациента.
Причины жалоб при воспалении в гинекологии
Мочеполовая система женщины достаточно уязвима. Без соблюдения правил гигиены и без предохранения от различных повреждений и инфекций, эти органы часто страдают от разных заболеваний. Подразделяются такие патологические процессы на такие типы:
Специфические инфекции женских половых органов — чаще всего они возникают из-за поражения возбудителями в результате передачи половым путём. Чаще всего это воспаления, связанные с венерическими болезнями:
- Хламидиоз
- Уреаплазмоз
- Микоплазмоз
- Гарднереллез
- Сифилис
- Гонорея
- Трихомониаз
- Генитальный герпес
- ВПЧ (вирус папилломатомы)
- ВИЧ (возбудитель: вирус иммунодефицита человека)
- Гепатиты (возбудитель: чаще вирус гепатита С)
Читать о заболеваниях, передающихся половым путем (ЗППП)
Болит левый бок внизу живота при беременности
Беременность – один из замечательных периодов, которые переживает женщина. Но бывают моменты, когда чувствуются не очень приятные ощущения. Боль при беременности, к сожалению, тоже может быть спутником в этот период.
Женщины часто жалуются на неприятные ощущения в нижней части туловища. В животе много разных органов, которые с процессом преображения организма для того, чтобы растить у себя новую жизнь, меняются, и что-то может пойти не так.
Когда болит левый бок при беременности – это может быть причиной разных заболеваний. При резкой непрекращающейся боли больше двадцати минут, стоит незамедлительно вызывать скорую медицинскую помощь или самостоятельно поехать к специалисту.
Требуется неотложная помощь при таких симптомах:
- резкая боль сбоку возникает на фоне отличного состояния всего организма;
- ощущения со временем лишь усиливаются;
- начинается кровянистые выделения;
- бледность кожи;
- состояние слабости.
Подобная боль может говорить о преждевременной угрозе прерывания беременности (выкидыш). Она может быть резкой, колющей, похожей на схватки. Если срок беременности небольшой, боль тянущая или давящая, но неинтенсивная, то, скорее всего, причина – увеличивающаяся матка, которая давит на органы изнутри.

Лучше провериться у специалиста
Возможно болевые ощущения с левого бока говорят о том, что увеличивающийся плод немого сдвигает кишечник, поэтому пища распределяется неравномерно. Гормоны, которые вырабатываются во время беременности и позволяют матке сокращаться, могут повлиять на перистальтику. По этой же причине могут образовываться запоры.
С левой верхней части живота располагается желудок, поджелудочная железа, селезенка, левая часть диафрагмы. Болевые ощущения могут быть связаны с одним из этих органов. Приближение плода к ним или неверное функционирование.
Причины боли при мочеиспускании у женщин
Существует несколько причин, влияющих на появление болезненных ощущений и дискомфорта при мочеиспускании. Самые распространенные среди них следующие:
Цистит
Цистит
Мнение эксперта
Выделяют такое явление, как посткоитальный цистит: после окончания полового акта женщина ощущает потребность в опорожнении мочевого пузыря, во время которого появляется резь и дискомфорт. Если вы столкнулись с подобной проблемой, обратитесь к гинекологу или урологу.
Врач акушер-гинеколог высшей категории
Оксана Анатольевна Гартлеб
Камни
Болезненные ощущения усиливаются во время физической активности, при ходьбе, при перемене положения тела. В особо тяжелых случаях имеет место сильная слабость, повышение температуры, головокружение, озноб, рвота, тошнота.
Что можно делать и нельзя во время боли в животе
Чтобы не навредить себе и крохе каждая женщина, которая забеременела, должна помнить, что можно и нельзя делать при болях с любой стороны разного характера. Можно выполнять:
- Прием спазмолитиков, которые снимают мышечный тонус внутренних органов (при спазме кишечника разрешается).
- Следует лечь в постель и расслабиться.
- Повторить прием спазмолитиков не менее через 60 минут от последнего приема препаратов в случае отсутствия нужного эффекта.
- Прикладывать тёплую грелку на живот (она может спровоцировать начало кровотечения).
- Принимать обезболивающие, противовоспалительные препараты (они смазывают клиническую картину заболеваний).
- Принимать антибиотики, так как они негативно влияют на здоровье самой мамы и будущего малыша.
- Проводить очистительную клизму или пить слабительные препараты (если причиной боли стали не запоры).
Помните! В случае усиления боли не медлить и обратиться к специалисту.
http://sberemennost.ru/pregnancy/problems/bolit-levyj-bok-pri-beremennostihttp://beremennost.net/bolit-levyi-bok-pri-beremennostihttp://vrbiz.ru/diagnostika/bol-sleva-vnizu-zhivota-beremennosti
Что делать? Как себя вести при болях?
Любую боль во время вынашивания младенца нельзя игнорировать, даже если у вас просто ноет левый бок при беременности. Прислушайтесь внимательно к своим ощущениям и постарайтесь правильно охарактеризовать боль.
Она может быть
- тянущая;
- тупая;
- резкая;
- жгучая;
- распирающая.
Если она повторяется неоднократно, то лучше подстраховаться и сообщить о причине дискомфорта гинекологу. На осмотре врач определит причину неприятных болевых ощущений – либо она вызвана вследствие увеличения размеров матки или является предвестником какого-нибудь заболевания. Возможно, врач отправит вас на консультацию к более узкому специалисту – гастроэнтерологу, хирургу, терапевту или инфекционисту.
Болит левый бок при беременности
У беременных достаточно часто бывают боли в животе, спине, «прострелы» в боках. Установить их опасность непрофессионалу трудно, ведь не всегда удается даже определить локализацию боли. Рассмотрим возможные причины болей в левом боку у беременных.
Боли в левом боку — причины
Боли в левом боку живота при беременности часто вызваны не только осложнениями течения беременности, но и другими причинами. В левом боку живота, в его верхней половине находятся часть желудка, тело и хвост поджелудочной железы, половина диафрагмы, часть тонкой и толстой кишки (поперечно-ободочная), селезенка и левая почка. Слева, в нижней половине живота находятся кишечник, левый яичник и матка с растущим в ней плодом. Заболевания этих органов могут давать боли в левом боку живота.
Боли в левом боку при беременности — верхняя половина живота
Боли в верхней половине живота слева часто вызваны проблемами желудка. На ранних сроках причиной болей могу быть обострения гастрита (воспаление желудка), которое часто обостряется одновременно с ранним токсикозом. Боли редко бывают острыми, часто тупые, ноющие, разной интенсивности, всегда связаны с пищей (усиливаются или проходят после нее), могут сопровождаться тошнотой, рвотой. Хоть тошнота, рвота и другие симптомы могут быть связаны исключительно с токсикозом, если болит желудок при беременности при таких симптомах показана консультация гастроэнтеролога.
На поздних сроках растущая матка сдавливает и смещает многие органы и может вызывать нарушения работы не только желудка с вышеописанными симптомами, но и поджелудочной железы. При панкреатитах часто боли бывают очень острыми, интенсивными, иногда опоясывающими. При проблемах, связанных с сдавлением кишечника боли приступообразные, возростающие по интенсивности, могут сопровождаться холодным потом и общей слабостью.
При диафрагмальной грыже боли усиливаются после еды и в положении лежа, а легче становятся после рвоты, отрыжки. Если у беременной болит левый бок и поясница, а также учащается мочеиспускание, повышается температура, появляются распирающие боли в левом подреберье, то можно думать о сдавлении левой почки растущим плодом и присоединении воспаления в ней. Из обследований нужно сдать анализ мочи, провести УЗИ почек, проконсультироваться у уролога.
Боли при движениях, дыхании, боли в пояснице могут также указывать на проблемы с позвоночником у беременной из-за усиления нагрузки, особенно в поздних сроках беременности. При травмах боли быть вызваны разрывом селезенки, заболевание требует хирургического вмешательства и сопровождается сильным кровотечением.
Боли в левом боку при беременности, нижняя половина живота
На ранних сроках беременности боли внизу живота с обеих сторон бывают часто, вызываются сокращениями матки из-за нехватки прогестерона в организме, физическими нагрузками, травмами
Но если у женщины по тесту диагностирована беременность, болит левый бок внизу, боли сильные, острые, сопровождаются слабостью и потерей сознания, то важно не пропустить серьезное осложнение. Причиной этих болей может быть внематочная беременность. эмбрион растет в маточной трубе, боли при его росте часто сначала тупые, а при разрыве трубы – сильные, иногда как удар ножа, могут сопровождаться кровотечением и симптомами потери крови
эмбрион растет в маточной трубе, боли при его росте часто сначала тупые, а при разрыве трубы – сильные, иногда как удар ножа, могут сопровождаться кровотечением и симптомами потери крови.
Диагностируют внематочную беременность на УЗИ, болезнь требует оперативного вмешательства с удалением трубы и частей плодного яйца и эмбриона.
Но иногда причина не настолько критичная для будущего плода: диагностирована маточная беременность, болит левый бок внизу с вышеперечисленными симптомами при разрывах кисты. Возможны и другие заболевания с болями в левом боку, но диагностируют их только после соответствующего обследования.
Болит левый бок — что делать?
Независимо от причин, по которым у беременной болит левый бок, нельзя самой принимать лекарства или ставить грелку, необходимо срочно обратиться к врачу.
Возможные причины
К вероятным причинам пульсации в животе, можно отнести:
- Пищеварительные расстройства, связанные с нерациональным питанием, злоупотреблением жирной и тяжелой пищей, а также обострением хронических заболеваний ЖКТ.
- Новообразования в органах брюшной полости.
- Пищевое отравление и кишечные инфекции.
- Повышенное газообразование в кишечнике (метеоризм).
- Болезни поджелудочной железы и желчевыводящих путей.
Одной из причин пульсации, опасной не только для здоровья, но и жизни, является аневризма брюшной аорты. Опасность патологии заключается в высоком риске разрыва сосуда в расширенной области. Разрыв аневризмы брюшной аорты заканчивается летальным исходом.
Если говорить о расстройствах работы ЖКТ как потенциальной причине появления данного симптома, то чаще всего к появлению пульсации приводят такие заболевания, как хронический колит, болезнь Крона, доброкачественные и злокачественные опухоли кишечника. Пульсация внизу живота также нередко сигнализирует о развитии кишечной непроходимости, когда человека дополнительно беспокоят хронические запоры и повышенное газообразование в кишечнике.
При наступлении беременности, может наблюдаться периодично-возникающая пульсация в животе, связанная с нарастанием давления в брюшной полости.
Только своевременная диагностика позволяет принять меры по профилактике тяжелых осложнений. К дополнительным (косвенным) причинам возникновения пульсации в животе, можно отнести:
- повышенная физическая активность;
- эмоциональное перенапряжение, стрессы.
Пульсация в области живота является привычным ощущением у людей, профессионально занимающихся спортом, особенно лёгкой и тяжелой атлетикой.
Как облегчить боль
Для предотвращения появления болевого симптома до наступления беременности нужно обратить внимание на состояние своего здоровья и пролечить имеющиеся заболевания. Кроме того, для облегчения боли нужно:
Кроме того, для облегчения боли нужно:
- исключить вредные привычки
- нормализовать питание;
- следить за весом;
- иметь достаточную двигательную активность;
- выполнять предписания врача
Когда болит бок у беременной может помочь ношение бандажа. Грамотно подобранное устройство снимает напряжение с мышц и нормализует тонус матки.
 Устройство снимает напряжение с мышц и нормализует тонус матки
Устройство снимает напряжение с мышц и нормализует тонус матки
Если боль вызвана физиологическими причинами, то опасность минимальна и прием лекарственных препаратов не нужен. В случае необходимости лечащий доктор их назначит.
Методы диагностики и лечения
 Тестирование проблемы проводит опытный ортопед. Врач применяет различные варианты мануального воздействия на болезненный участок. О присутствии синдрома сигнализирует ответная реакция. Распространенные тесты:
Тестирование проблемы проводит опытный ортопед. Врач применяет различные варианты мануального воздействия на болезненный участок. О присутствии синдрома сигнализирует ответная реакция. Распространенные тесты:
- Надавливание в области большого вертела вызывает болезненные ощущения.
- Неприятные ощущения различной интенсивности при прощупывании крестцово-подвздошного отдела.
- Симптом Бонне-Бобровниковой – нога пассивно сгибается в тазобедренном суставе в приведенном положении. Неприятные ощущения в ягодицах сигнализируют о синдроме.
- Постукивание по ягодице вызывает боль, растекающуюся по задней поверхности бедра (симптом Виленкина).
- Симптом Гроссмана – молоточком или пальцами ударяют по поясничным или крестцовым остистым отросткам, вызывая сокращение ягодичных мышц.
Быстрый и качественный метод установления диагноза — трансректальное прощупывание. Напряженный мускул определяется через стенку прямой кишки как упругий и болезненный. Распространенная практика подтверждения синдрома — введение новокаина в грушевидную мышцу. Купирование боли говорит о наличии спазма и воспаления.
Физикальное обследование пациентов дополняют инструментальной диагностикой:
- рентген крестцово-поясничного отдела позвоночника;
- электромиография (ЭМГ);
- МРТ И КТ.
 Избавление от синдрома происходит консервативными методами. Пациенту назначаются лекарственные препараты:
Избавление от синдрома происходит консервативными методами. Пациенту назначаются лекарственные препараты:
- нестероидные средства с противовоспалительным действием: «Диклофенак», «Кеторал»;
- миорелаксанты;
- препараты для улучшения циркуляции крови.
При сильной боли, затрудняющей передвижение, проводится блокада мускулатуры глюкокортикостероидами. Оптимальный результат достигается при введении двухфазных средств. Один из компонентов действует сразу, а второй обладает пролонгированным эффектом. Попадание лекарства непосредственно в очаг воспаления ускоряет воздействие активных веществ. Уменьшается отек, стимулируются процессы регенерации, стихает боль.
Компонентом терапии является массаж. Его выполнение доверяют специалисту или проводят самостоятельно. Процедура разогревает и расслабляет спазмированные волокна. Во время ее проведения рекомендуется использование массажного ролика или теннисного мяча. Курс состоит из 12-15 процедур.
Состояние пациента улучшает физиотерапия. Назначается электрофорез, прогревание УВЧ, парафиновые аппликации, вакуумная терапия.
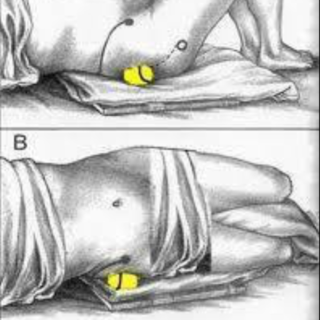 Массаж грушевидной мышцы теннисным мячом
Массаж грушевидной мышцы теннисным мячом
Снять болезненные спазмы поможет специалист по иглоукалыванию. Для пациентов разработан комплекс упражнений, помогающих расслабить грушевидную мышцу, повышают тонус ее антагонистов. Количество занятий ЛФК определяет врач. В качестве сопутствующей терапии допустимо использование компрессов, мазей, растирок по рецептам народной медицины.
Профилактические меры:
- женщинам рекомендуется ношение удобной обуви;
- нельзя находиться в одной позе, чаще меняйте положение тела, напрягайте и расслабляйте различные участки;
- избегайте переохлаждения;
- своевременно лечите воспалительные процессы органов таза.
https://youtube.com/watch?v=4Dzn5OtG1Hc
Лечение
Объем терапии будет зависеть от причинных факторов болезненного мочеиспускания у женщин. Оперативные методы лечения используются преимущественно при лечении мочекаменной болезни. При этом применяются щадящие методики дистанционной ударно-волновой литотрипсии (дробление камней ультразвуком через кожу под контролем УЗИ), эндоскопические операции через аппарат, введенный в мочевой пузырь через уретру. В некоторых случаях нужна операция через «разрез на коже».
Консервативные методы терапии включают:
- Медикаментозное лечение – применение антибиотиков, уросептиков, противогрибковых, противовоспалительных средств, обезболивающих и спазмолитиков. При этом антибактериальная терапия должна быть адекватна по чувствительности возбудителя, применяемым дозам и длительности лечения. Если причина воспаления – специфические возбудители половых инфекций, лечиться должны все партнеры.
- Фитосборы с мочегонным и уросептическим действием. В их состав входят лист брусники, спорыш, хвощ полевой, бузина, можжевельник, кукурузные рыльца и другие. Хорошим дополнительным средством в лечении воспалительных заболеваний мочевых путей станет клюквенный морс.
- Препараты для растворения камней в мочевыводящих путях и профилактики образования конкрементов.
- Индивидуальная диета и употребление минеральных вод при мочекаменной болезни в зависимости от состава камней.
Таким образом, боль при мочеиспускании у женщин – признак множества заболеваний. Эффект лечения будет зависеть от определения причинного фактора.
Для полноценной диагностики и лечения можете обратиться к специалистам клиник «МедЦентрСервис». Врачи принимают пациенток в 17 медицинских центрах, которые расположены в разных частях Москвы рядом с метро. Выбирайте любую клинику, записывайтесь на прием в удобное время.
Позаботьтесь о своем здоровье: при появлении боли в процессе мочеиспускания не затягивайте с визитом к врачу.
Когда нужно обратиться за медицинской помощью
Проконсультироваться со специалистом необходимо в этих случаях:
- боль сильная и мешает обычной жизни;
- вы похудели без видимых причин;
- у вас немеют руки, вам сложно глотать и дышать;
- лимфатические узлы увеличены более недели или в разных частях тела (например, не только в подмышечной впадине, но ещё и в паху, на шее);
- у вас лихорадка, вы сильно потеете ночью;
- у вас кружится голова, дыхание неровное.
Иногда хочется выпить болеутоляющий препарат, чтобы продолжать вести привычный образ жизни, но таблетка только снимет симптомы. Необходимо проконсультироваться с врачом, который поставит диагноз и назначит лечение.




