Признаки беременности после эко
Содержание:
- Уровень ХГЧ. 15 дней после ЭКО
- Признаки после ЭКО при росте ХГЧ
- Возможные проблемы
- Как подготовиться
- Особенности проведения теста
- Отсутствие менструации на 15 день после овуляции
- 7 ДПП пятидневок – ХГЧ
- 7 ДПП пятидневок – тест
- Низкий ХГЧ при переносе эмбрионов
- ХГЧ после ЭКО по дням
- 10 ДПП пятидневок
- Норма РАРР-А
- 7 ДПП – тест
- 10 день после переноса эмбрионов тест отрицательный: 11 день и тест на беременность, эстрадиол и прогестерон
- Ультразвуковое исследование
- Роды после ЭКО
- Почему на тесте на беременность может появиться слабая вторая полоска?
- ХГЧ по дням после переноса эмбрионов
- Интерпретация
- На каком сроке начинается шевеление плода
Уровень ХГЧ. 15 дней после ЭКО
Количество в крови хорионического гонадотропина человека – основной показатель, на который следует ориентироваться женщине, перенесшей экстракорпоральное оплодотворение, при подтверждении беременности и нормальном её протекании.
Спустя 15 ДПП ХГЧ поднимается до уровня достаточно высокого, чтобы с большой точностью определить наступление беременности. Количество хориогонадотропина человека возрастает с большой скоростью, меняясь каждый день. Уже через неделю после оплодотворения анализ крови на содержание ХГЧ может с большой долей вероятности предсказать будущее материнство.
При экстракорпоральном оплодотворении проведение анализа происходит, обычно, в период с 12-ого по 15-ый день после внесения эмбрионов. Значения будут отличаться для зародышей, помещенных в матку на третий день их развития и на пятый. Наиболее часто вносятся эмбрионы-пятидневки, так как именно они обладают большей жизнеспособностью.
При проведении анализа на 15 ДПП пятидневок, ХГЧ должен иметь следующие значения:
- Минимальное содержание, допускающее наличие беременности – 520 мЕд/мл;
- Среднее значение, свидетельствующее о нормальном течении процессов – 1380 мЕд/мл;
- Максимальное значение, допустимое для одноплодной беременности – 2000 мЕд/мл.
Медленный рост ХГЧ может свидетельствовать о внематочной, замершей беременности, высокой угрозе выкидыша.
Слишком высокие показатели могут говорить о риске развития хромосомных патологий или вынашивании нескольких плодов.
Небольшие отклонения от норм не являются причиной для паники, а только поводом обратиться за консультацией к специалисту
Внимание к своему состоянию для женщин, забеременевших с помощью ЭКО – залог успешного вынашивания здорового ребенка!
Признаки после ЭКО при росте ХГЧ
Необходимо знать, что абсолютных клинических признаков, указывающих на рост уровня ХГЧ в организме женщины, не существует. Даже если она ощущает какие-то изменения в своем состоянии, то это вовсе не говорит о наступлении беременности.
Проводить анализ, определяющий уровень ХГЧ в крови, целесообразно не раньше, чем по прошествии двух недель с момента переноса эмбриона. Нарастание концентрации ХГЧ в крови контролируется при помощи специальных лабораторных исследований, проводить которые необходимо практически ежедневно.

Если врач подозревает попытку , он может назначить мониторинг уровня ХГЧ с целью назначения поддерживающей терапии для повторной успешной имплантации эмбриона.
Возможные проблемы
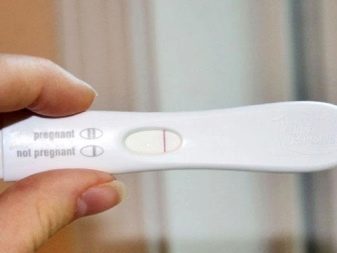
Хотя и домашний тест-полоска, и анализ крови, который проводят в лаборатории, основаны на выявлении повышенного ХГЧ, довольно часто их показания не совпадают. Например, при отрицательном тесте женщина получает положительный анализ. Это может происходить, и когда после ЭКО женщина ждет подтверждения наступления беременности. Если исключить неправильное использование экспресс-теста или применение тест-полоски с истекшим сроком годности, то скорее всего, причина в том, что он проводится слишком рано.
В моче уровень ХГЧ растет медленнее, чем в крови, поэтому производители предупреждают, что наиболее точен тест с определенного дня задержки. Если провести тест через 5–6 дней после переноса, он может не показать беременность. Нужно подождать.
Повлиять на результат теста может также прием мочегонных препаратов или большого количества жидкости незадолго до его проведения.

Анализ крови показывает даже незначительное повышение ХГЧ, поэтому ему стоит доверять больше.
Хотя ХГЧ называют гормоном беременности, в незначительной концентрации он присутствует в крови женщин не только во время беременности и определяется даже у мужчин. Повышение уровня гормона без наступления беременности может свидетельствовать о недостаточной функции почек или яичников, а также щитовидной железы, а у женщин зрелого возраста – о наступлении менопаузы.
Как подготовиться
Овокадо — ценный продукт, содержит множество полезных веществ
Процедура искусственного зачатия требует серьезной подготовки и тщательного предварительного обследования. Девушке на первый прием репродуктолога рекомендуется взять результаты всех ранее проведенных исследований и анализов, которые отображают истинную картину репродуктивного состояния пациентки. Но еще до обращения необходимо немного поработать над собой – сбросить лишний вес и устранить хронические патологии. Психологический и эмоциональный настрой тоже важен, необходимо забыть про неудачные тесты на беременность, настроиться на лучшее, больше гулять пешком и пр.
До процедуры ЭКО понадобится пройти все анализы и исследования повторно. На основании причин бесплодия и показаний для искусственного оплодотворения специалист подберет соответствующую программу гормонотерапии. Следовать всем назначениям – вот основная обязанность пациентки, ведь от этого зависит успешность процедуры. Лучше на время подготовки взять на работе отпуск и ожить это время где-нибудь за городом. О карьере и работе вообще на это время придется забыть.
Изъятие яйцеклетки – один из главных этапов процедуры, поэтому подготовиться к нему надо основательно. Запрещается кушать примерно за 4-6 часов до извлечения биоматериала. Когда яйцеклетка будет изъята, мужчина уже должен сдать семенную жидкость, после чего специалист соединяет яйцеклетку со спермием. О результатах оплодотворения в пробирке будет известно не сразу, а лишь спустя несколько суток.
Ответственным и, пожалуй, самым радостным этапом ЭКО является перенос эмбриончика внутрь маточного тела. Эта процедура абсолютно безболезненна, потому проводится без применения какой-либо анестезии. Уже через пару часов после переноса девушку отпускают домой и начинается мучительная стадия ожидания. Многие женщины закупаются пачками стрип-полосок или более дорогих систем, и начинают проверять факт удачного закрепления эмбриона, проводя тестирование чуть ли не каждые 3-5 часов. Когда же делать тест на беременность после ЭКО, сколько лучше выждать после подсадки – об этом далее.
Особенности проведения теста
 Когда делать тест после подсадки эмбрионов? Как уже упоминалось, сдавать анализы следует через 14 дней после процедуры ЭКО. Репродуктологи выделяют несколько правил, которые необходимо учитывать перед проведением теста:
Когда делать тест после подсадки эмбрионов? Как уже упоминалось, сдавать анализы следует через 14 дней после процедуры ЭКО. Репродуктологи выделяют несколько правил, которые необходимо учитывать перед проведением теста:
- для тестирования используется только первая утренняя моча;
- результаты теста оценивают спустя несколько минут;
- проводить тест следует при температуре 23-26 градусов;
- тест-полоску помещают в мочу на 5-7 секунд.
Расшифровка результатов
После применения кассетных, струйных и других экспресс-тестов получают такие результаты:
- отрицательный – чаще всего свидетельствует об отсутствии беременности или замирании плода;
- сомнительный – сигнализирует о позднем внедрении бластоцист в эндометрий, внематочной беременности или преждевременном проведении экспресс-теста;
- положительный – с высокой вероятностью указывает на успешное проведение ЭКО.
Чтобы получить достоверный результат, рекомендуется сделать анализ крови в центре репродуктологии. Лабораторные методики обладают большей чувствительностью, а также позволяют определить содержание ХГЧ в сыворотке крови. По результатам можно судить об особенностях течения гестации, вероятности наступления многоплодной или внематочной беременности.
Отсутствие менструации на 15 день после овуляции
Основной подсказкой для женщины при определении беременности является отсутствие месячных спустя 15 ДПО. Прекращение ежемесячных кровотечений связано с гормональными изменениями, происходящими в теле беременной. После выхода из яичника яйцеклетки на месте разорвавшегося фолликула образуется желтое тело, продуцирующее в большом количестве прогестерон – основной гормон беременных, регулирующий перестройки организма. Именно он подавляет дальнейшее созревание яйцеклеток на весь период беременности. Желтое тело существует до 12 недели, после чего функции по секреции прогестерона передаются полностью сформировавшейся плаценте.
У женщин после экстракорпорального оплодотворения недостаточное действие собственных гормонов компенсируют с помощью поддерживающей терапии, что может стать причиной нарушения естественного менструального цикла даже при неудачном исходе процедуры.
7 ДПП пятидневок – ХГЧ
Содержание в крови хорионического гонадотропина напрямую зависит от того, какой тип эмбриона подсаживался в матку. «Пятидневки» развиваются достаточно медленно, что влияет на содержание ХГЧ в сыворотке крови.
Показатели ХГЧ на 14-й день после процедуры ЭКО:
- до 29 мЕд/мл – беременность не наступила или зародыш погиб;
- 105-170 мЕд/мл – беременность наступила и протекает нормально;
- свыше 170 мЕд/мл – многоплодие.
Вероятность успешного зачатия во многом зависит от поведения самих пациенток. Чтобы сохранить беременность после ЭКО, следует:
- в первые сутки после процедуры соблюдать постельный режим;
- исключить из рациона продукты, вызывающие метеоризмы;
- вести малоподвижный образ жизни в течение 1-2 месяцев;
- избегать резких наклонов, автомобильных поездок;
- свести физические и эмоциональные нагрузки к минимуму.
Также рекомендуется нормализовать режим сна и бодрствования, обеспечив полноценный сон продолжительностью от 8 часов. Соблюдение простых рекомендаций повышает вероятность успешной имплантации и проживания эмбриона на 30-40%.
7 ДПП пятидневок – тест
Тесты на беременность позволяют определить симптомы гестации на ранних сроках еще до проявления характерной симптоматики. Во время сдачи анализа мочи или крови определяется содержание ХГЧ в организме. Продукция гормона обусловлена секреторной активностью тканей зародыша. Повышенное содержание гормона в организме женщины сигнализирует о наступлении беременности.
На 7-й день после подсадки эмбриона ХГЧ только начинает экскретироваться в кровь, определить его концентрацию на данном этапе гестации практически невозможно. Первый тест проводится на 14-й день после успешного оплодотворения, при этом концентрация гормона измеряется в мЕд/мл.
Низкий ХГЧ при переносе эмбрионов
Снижение уровня ХГЧ на первых неделях беременности является сигналом тревоги. При этом могут развиваться следующие состояния:
- угроза прерывания беременности;
- внематочная беременность.
Причин, которые вызывают прерывание беременности на ранних сроках, большое множество. К ним относятся недостаточность желтого тела, сильная сократимость матки, а также влияние внешних факторов (травмы, стрессы).
Внематочная беременность развивается при имплантации эмбриона вне полости матки (например, в маточных трубах). Это состояние очень опасно для жизни женщины, поэтому должно быть выявлено как можно раньше.
Наблюдение за уровнем ХГЧ при переносе эмбрионов, а также своевременное проведение ультразвукового исследования позволит выявить данные состояния на ранней стадии развития, что значительно упрощает и делает более эффективным процесс их устранения.
ХГЧ после ЭКО по дням
 До 11 недели гестации содержание гонадотропина в организме будущей матери растет. Начиная с 12-й недели, его содержание начинает постепенно уменьшаться. При низком содержании гормона пациенткам назначают уколы ХГЧ, при помощи которых удается поддерживать нормальное развитие зародыша. Терапия назначается в тех ситуациях, когда уровень гормона ниже нормального значения примерно на 20%.
До 11 недели гестации содержание гонадотропина в организме будущей матери растет. Начиная с 12-й недели, его содержание начинает постепенно уменьшаться. При низком содержании гормона пациенткам назначают уколы ХГЧ, при помощи которых удается поддерживать нормальное развитие зародыша. Терапия назначается в тех ситуациях, когда уровень гормона ниже нормального значения примерно на 20%.
Важно! Инъекции целесообразны только при пограничных значениях ХГЧ, если концентрация гормона не увеличивается вообще, это сигнализирует об отсутствии гестации.
ХГЧ после ЭКО: таблица нормы по дням
|
Дни после успешного зачатия |
Значение ХГЧ в мЕд/мл |
|---|---|
|
7 |
3-10 |
|
8 |
4-18 |
|
9 |
6-21 |
|
10 |
9-26 |
|
11 |
12-45 |
|
12 |
18-65 |
|
13 |
23-105 |
|
14 |
29-169 |
|
15 |
39-269 |
|
16 |
67-401 |
|
17 |
120-580 |
|
18 |
220-840 |
|
19 |
373-1304 |
|
20 |
521-2005 |
|
21 |
752-3104 |
Вышеперечисленные значения актуальны только для женщин, вынашивающих один плод. При многоплодной беременности содержание гормона будет гораздо выше.
10 ДПП пятидневок
Пятидневка – бластоциста, формирующаяся на 5-й день после оплодотворения яйцеклетки. В течение пяти суток плодное яйцо культивируется в условиях инкубатора в искусственной питательной среде. Затем его подсаживают в полость матки, после чего дожидаются результатов ХГЧ.
Вероятность успешного внедрения бластоцисты в подготовленный (разрыхленный) эндометрий увеличивается, если подсадку совершают в период имплантационного окна. Пик рецептивности клеток эндометрия припадает на 20-22 дни менструального цикла. В случае контролируемой стимуляции овуляции максимальная способность слизистой матки к взаимодействию с эмбрионом припадает на 19-20 дни цикла.
Норма РАРР-А
РАРР-А, или как его называют, «плазматический протеин А, ассоциированный с беременностью», это второй показатель, используемый в биохимическом скрининге первого триместра. Уровень этого протеина постоянно растет в течение беременности, а отклонения показателя могут указывать на различные заболевания у будущего ребенка.
Норма для РАРР-А в зависимости от срока беременности:
| Срок гестации, нед | HCG в нг/мл |
|---|---|
| 8-9 недель | 0,17 – 1,54 мЕД/мл, или от 0,5 до 2 МоМ |
| 9-10 недель | 0,32 – 2, 42 мЕД/мл, или от 0,5 до 2 МоМ |
| 10-11 недель | 0,46 – 3,73 мЕД/мл, или от 0,5 до 2 МоМ |
| 11-12 недель | 0,79 – 4,76 мЕД/мл, или от 0,5 до 2 МоМ |
| 12-13 недель | 1,03 – 6,01 мЕД/мл, или от 0,5 до 2 МоМ |
| 13-14 недель | 1,47 – 8,54 мЕД/мл, или от 0,5 до 2 МоМ |
Если РАРР-А не в норме:
- Если РАРР-А ниже для вашего срока беременности, или составляет менее 0,5 МоМ, то у ребенка повышен риск синдрома Дауна и синдрома Эдвардса.
- Если РАРР-А выше нормы для вашего срока беременности, либо превышает 2 МоМ, но при этом остальные показатели скрининга в норме, то нет никакого повода для беспокойства.
Исследования показали, что в группе женщин с повышенным уровнем РАРР-А во время беременности риск заболеваний у плода или осложнений беременности не выше, чем у остальных женщин с нормальным РАРР-А.
7 ДПП – тест
Первый существенный выброс ХГЧ определяется на седьмой день после ЭКО, но его концентрации еще слишком мала, чтобы можно было судить об успешности процедуры. В 90% случаев специалисты направляют пациенток на анализ ХГЧ на 14-й день после переноса эмбриона.
В случае успешной трансплантации эмбриона специалист определяет концентрацию гормона в организме матери. Это позволяет с точностью рассчитать оптимальный курс ведения беременности с учетом применения гормональных препаратов. На 25-й день женщина отправляется на УЗИ, с помощью которого определяется местоположение плода и его состояние.
10 день после переноса эмбрионов тест отрицательный: 11 день и тест на беременность, эстрадиол и прогестерон
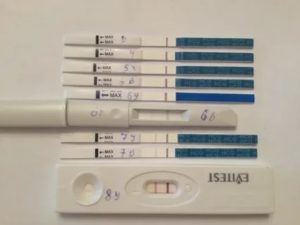
У каждой женщины рано или поздно возникает желание родить ребенка. И это вполне нормально, ведь данная функция заложена природой в прекрасную половину человечества.
Однако из-за плохой экологии и различных заболеваний, все больше девушек сталкиваются с проблемой бесплодия. Однако не стоит расстраиваться, на этот случай медицина разработала способ подсадки уже сформировавшегося эмбриона в матку женщины.
Причиной сильнейшего психического расстройства у женщины желающей забеременеть, может стать отрицательный тест на беременность, на 10 день после внедрения в матку зародыша. Стоит ли волноваться по этому поводу – читайте далее.
- Тест на беременность после переноса эмбриона: когда нужно делать
- 10 и 11 день после переноса эмбриона: тест отрицательный
- Прогестерон после переноса эмбриона
- Норма эстрадиола и прогестерона после переноса эмбриона
- Почему на 10 день после переноса эмбрионов тест отрицательный (видео)
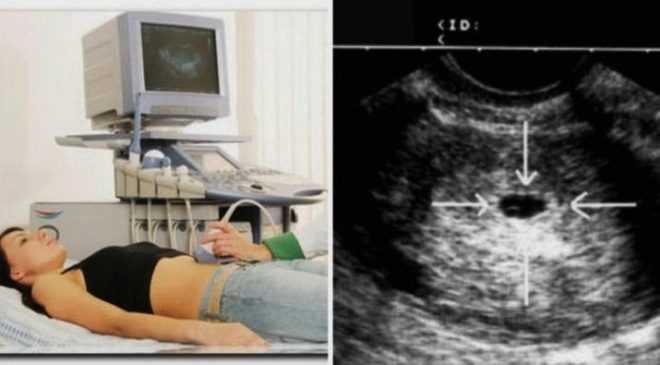
Ультразвуковое исследование
Тест крови на ХГ дает возможность определить наступление биохимической беременности, которую обязательно нужно подтвердить ультразвуковым исследованием. Начиная с 20 дня после эмбриональной подсадки врачом проводится УЗИ, которое дает возможность рассмотреть плодное яйцо полностью. При подтверждении беременности женщина должна находиться под строгим контролем врачей для благополучного вынашивания такого долгожданного ребенка.
 Тест на беременность после эко переноса на начальном этапе вероятнее всего не даст точного ответа. Эмбрион через 14 дней после перенесения еще не способен продуцировать гормон ХГ в количествах, достаточных для выявления. Из-за приема гормональных препаратов тест может быть неверным, а показания экспресс-полосок, как известно, довольно часто ошибаются.
Тест на беременность после эко переноса на начальном этапе вероятнее всего не даст точного ответа. Эмбрион через 14 дней после перенесения еще не способен продуцировать гормон ХГ в количествах, достаточных для выявления. Из-за приема гормональных препаратов тест может быть неверным, а показания экспресс-полосок, как известно, довольно часто ошибаются.
Роды после ЭКО
Врач может рекомендовать естественные роды в случае неосложненной беременности. Нередки случаи, когда в целом женщина здорова (а причиной ЭКО стал мужской фактор или непроходимость маточных труб), в этой ситуации высока вероятность, что роды можно вести естественным путем.
Однако нужно отметить, что, учитывая более высокий средний возраст пациенток после ЭКО, наличие сопутствующих заболеваний, невынашивание беременности в анамнезе, длительное бесплодие, неоднократные попытки ЭКО, многоплодную беременность в результате ЭКО, родоразрешение, в основном, проводят путем операции кесарева сечения в плановом порядке. Следует отдать предпочтение клинике, специалисты которой имеют опыт наблюдения и родоразрешения пациенток после процедуры ЭКО.
Почему на тесте на беременность может появиться слабая вторая полоска?
Существует много возможных причин слабого проявления тестовой полоски:
| ВОЗМОЖНЫЕ ПРИЧИНЫ | ОПИСАНИЕ |
| Тест положительный (есть беременность) | |
| Тестирование проводилось слишком рано | Это одна из самых распространенных причин, почему женщины получают неточные результаты от домашних тестов на беременность, которые реагируют на уровень хорионического гонадотропина человека (ХГЧ) в моче. |
| Ошибка в расчетах ожидаемых месячных | Тесты на беременность наиболее надежны с первых дней вашей задержки, хотя некоторые из них можно использовать даже на 4-5 дней раньше.
Многие женщины ошибочно рассчитывают предполагаемое начало менструации и проводят тест на беременность слишком рано. В итоге вторая (тестовая) полоска будет слабо видна. График вашей базальной температуры тела (БТТ) и запись даты менструального цикла может помочь избежать путаницы в том, когда действительно начинается задержка. |
| Моча разбавилась | Хотя большинство домашних тестов на беременность можно использовать в любое время, но все же идеально делать это рано утром сразу после пробуждения, потому что моча в это время более концентрирована, и выше шансы, что в ней присутствует большее количество гормона ХГЧ. |
| Чувствительность теста на беременность | Домашние тесты на беременность бывают разной чувствительности, при этом некоторые из них могут обнаруживать низкие уровни ХГЧ (20 мМЕ/мл), в то время как другие требуют уровня ХГЧ 100 мМЕ/мл, чтобы указать на наличие беременности. |
| Истекший срок годности теста на беременность | Проверьте, не истекает ли срок годности вашего домашнего теста на беременность, и соблюдались ли условия его хранения. Истекшие или неправильно хранимые наборы тестов могут не дать точных результатов. |
| Определенные заболевания | Например, заболевания почек, которые приводят к нарушению выведения мочи (клубочковая фильтрация), а вместе с тем и выведению ХГЧ. Его меньшая концентрация в моче, как и говорилось, может дать бледную вторую полоску. |
| Ложноположительный результат (нет беременности) | |
|
Результаты теста прочитаны после рекомендованного времени |
Слабая вторая полоска может являться так называемой линией испарения.
Моча во время высыхания может оставить полоску (чаще неровную), которая называется линией испарения. Она может напоминать положительный результат, хотя им не является. Поэтому, согласно инструкции, тест на беременность нужно проверять только в первые 5-10 минут. Но все же, линии испарения не имеют цвета и больше похожи на тени или потеки. |
| Биохимическая беременность (оплодотворенной яйцеклетке не удается закрепиться в матке) | Иногда возникает химическая реакция из-за присутствия в организме ХГЧ, которая не указывает на нормально протекающую беременность. Термин «биохимическая беременность» иногда используется для описания очень раннего выкидыша, который часто принимают за ложный тест. Предполагается, что это очень распространенное явление, просто женщины обычно не знают о нем. |
| Прием лекарственных препаратов | Некоторые лекарства, в том числе содержащие ХГЧ препараты для стимуляции овуляции (Прегнил, Профази и др.) и хлорпромазин, могут давать на протяжении 10-14 дней ложноположительный результат, который проявится слабой полоской на Вашем тесте на беременность. |
Указывает ли слабая полоска на беременность?
Домашние тесты на беременность дают положительные результаты при повышении уровня гормонов ХГЧ в моче. Тем не менее чувствительность различных марок может различаться. Более чувствительные способны обнаруживать даже низкий уровень ХГЧ мочи в первые недели беременности. Самым чувствительным на сегодня является тест, способный обнаружить 6,5 мМЕ/мл, но большинство из доступных на рынке продуктов начнут реагировать только при количестве 20-25 мМЕ/мл этого гормона.
Если у вас появилась слабая вторая полоска на тесте на беременность, посмотрите маркировку на упаковке, чтобы узнать уровень чувствительности теста. Как правило, более дорогие наборы, вероятно, будут более чувствительными при 20 мМЕ/мл ХГЧ, тогда как менее чувствительные могут обнаруживать только уровни ХГЧ 50 мМЕ/мл или даже больше. Вы также можете провести еще один тест на беременность через два-три дня, чтобы получить более точные результаты.
Если вы получите слабую тестовую полоску, а через несколько дней ее не будет совсем, то вероятнее всего у Вас произошел ранний выкидыш*. Это обычное явление, встречающееся в 30% беременностей (по некоторым данным даже больше, просто сложно это установить).
*Многие из ученых все же не считают беременностью период до имплантации зародыша в матку. Поэтому термин «выкидыш» в данном случае является спорным.
ХГЧ по дням после переноса эмбрионов
О том, что беременность развивается нормально, будет говорить значительный прирост хорионического гонадотропина. ХГЧ по дням после переноса эмбрионов будет постоянно расти. Нормальным считается его увеличение в полтора-два раза за 7-10 дней. Поэтому, контроль динамики прироста ХГЧ при переносе эмбрионов проводят с этой частотой.
Следует отметить, что референтные значения различных лабораторий могут отличаться друг от друга. Это связано с использованием неодинаковых методик проведения исследования, в том числе и разных реактивов. Поэтому нельзя сравнивать результаты анализов одной лаборатории с нормами другой лаборатории. Также рекомендуется проводить исследование уровня ХГЧ в динамике в одной и той же лаборатории.
Ниже представлены приблизительные нормы содержания ХГЧ в крови:
- мужчины и небеременные женщины: 0-5;
- 1-2 недели беременности: 25-157;
- 2-3 недели беременности: 100-4860;
- 3-4 недели беременности: 1120-31400;
- 4-5 недель беременности: 2560-82400;
- 5-6 недель беременности: 23200-51100;
- 6-7 недель беременности: 27350-233200;
- 7-11 недель беременности: 20800-292000;
- 11-16 недель беременности: 6150-103100;
- 16-21 неделя беременности: 4730-80200;
- 21-39 недель беременности: 2800-78300.
Если наблюдается удвоение референтных значений, это может говорить об имплантации двух эмбрионов. ХГЧ будет увеличиваться пропорционально количеству развивающихся плодов.
Интерпретация
Нормальным значением ХГЧ, которое может подтвердить беременность спустя 2 недели после переноса эмбрионов, считается 100 мЕд/мл. Снижение концентрации ниже 25 мЕд/мл свидетельствует об отрицательном результате протокола экстракорпорального оплодотворения. Резкое увеличение уровня ХГЧ в крови выше 300 мЕд/мл характерно для многоплодной беременности. При получении сомнительного результата рекомендовано повторить исследование в динамике. Для того, чтобы контролировать результаты анализа, существует таблица ХГЧ при ЭКО. В ней подробно расписаны сроки беременности и нормальные значения.

«Акушерский» и реальный срок беременности
Для определения акушерского срока вынашивания необходимо точно знать дату начала последней менструации. Длительность беременности отсчитывают от этого момента. Между акушерским и реальным сроком допустима разницы около 2 недель. Поэтому при определении предположительной даты родов указывается временной промежуток в 14 дней. В связи с тем, что организм каждой женщины индивидуален, общепринятые медицинские показатели могут отличаться от реальных сроков.
На каком сроке начинается шевеление плода
Первые шевеления будущий кроха начинает совершать рано — уже в 7-8 недель беременности. Именно в это время формируются первые мышцы и зачатки нервной системы плода. Естественно, в это время движения эмбриона еще очень примитивны – это сокращения мышц в ответ на нервные импульсы.
Примерно с 10 недель беременности плод начинает активнее перемещаться в матке, и, встречая на своем пути препятствие (стенки матки), изменять траекторию движений. Однако малыш еще совсем маленький и удары о стенку матки очень слабые, будущая мама еще не может ощущать их. На 11-12 неделе внутриуробной жизни маленький человечек уже умеет сжимать кулачки, гримасничать, морщиться, к 16 неделям беременности он начинает реагировать на громкие, резкие звуки усилением двигательной активности, в 17 недель появляется первая мимика, а в 18 недель закрывает лицо руками и играет с пуповиной, сжимает и разжимает пальчики рук.
Постепенно, с увеличением срока беременности, движения становятся более координированными и более похожими на осознанные. Когда малыш подрастает, беременная женщина начинает ощущать его шевеления.
Когда начинается шевеление плода при первой и последующих беременностях
Принято считать, что при первой беременности будущая мама чувствует первые шевеления плода в 20 недель беременности, при повторных беременностях — в 18 недель. Это не совсем так. Мама, которая ждет первого ребенка, действительно, чаще всего начинает чувствовать шевеления плода несколько позже, чем повторнородящая женщина. Это связано с тем, что «опытные» мамы знают, как на первых порах ощущаются движения крохи и что они должны почувствовать. Первые шевеления плода некоторые первобеременные воспринимают за усиление перистальтики кишечника, «газики». Многие женщины описывают первые шевеления плода как чувство переливания жидкости в животе, «порхания бабочек» или «плавание рыбки».
Первые шевеления обычно бывают редкими, нерегулярными. Время первых ощущений шевелений плода естественно зависит от индивидуальной чувствительности женщины. Некоторые будущие мамы чувствуют первые шевеления уже в 15-16 недель, а кто-то только после 20. Стройные женщины, как правило, начинают ощущать шевеления раньше, чем полные. Женщины, ведущие активный образ жизни, много работающие, обычно ощущают движения плода позже.
К 20 неделям за счёт формирования спинного и головного мозга, а также накопления определённого количества мышечной массы у плода, движения становятся более регулярными и ощутимыми. С 24 недель беременности движения плода уже напоминают движения новорождённого – будущая мама чувствует, как плод изменяет положение, двигает ручками и ножками. Двигательная активность плода нарастает постепенно и пик ее приходится на период с 24-й по 32-ю неделю беременности. В это время активность движений малыша становятся одним из показателей нормального его развития. После 24 недели ребенок начинает «общаться» с мамой с помощью движений, реагировать на звуки голоса, музыки, на эмоциональное состояние мамы. С увеличением срока беременности более 32 недель двигательная активность плода постепенно снижается за счёт того, что малыш подрастает и ему просто не хватает места для активных движений. Особенно это становится заметно к моменту родов. К концу третьего триместра беременности количество шевелений плода может несколько уменьшиться, но интенсивность и сила их остаются прежними или нарастают.



