Диагностика боли в области тазового пояса
Содержание:
- Болезни, из-за которых болит поясница и тянет низ живота
- Беседа и осмотр в кабинете врача
- Возможные причины появления болевого синдрома при беременности
- Какое воспаление вызывает боль внизу живота у женщин?
- Причины и признаки симфизита у беременных
- Медикаментозное лечение
- Как облегчить симптомы
- Компрессионное белье и его виды
- Что такое симфизит и чем он опасен?
- Как уменьшить зуд в интимной зоне: общие рекомендации
- Клиническая картина
- Видео: врач-гинеколог о причинах кожного зуда у беременных
- Популярные вопросы
- Почему это происходит?
- Причины появления микроповреждений:
- Возможные причины болей в промежности при беременности
- Эпиляция зоны глубокого бикини – виды и способы
- Как определить наличие диастаза мышц живота самостоятельно
Болезни, из-за которых болит поясница и тянет низ живота
Характер болей может быть совершенно разным – от острых режущих до умеренных тянущих. Каждое состояние характеризует ту или иную болезнь. Медлить с посещением врача-невролога не стоит, поскольку это чревато осложнениями и развитием болезней в хронической форме, из-за чего вылечить их будет очень сложно. Помимо всего прочего, некоторые заболевания, при которых начинают болеть живот и спина, не терпят промедления, требуя срочной квалифицированной помощи.
Аппендицит
Острое воспаление аппендикса – состояние, при котором часто болит низ живота, поясница и спина, а также нередко открывается рвота. Болевой синдром иногда настолько выражен, что больной теряет сознание. Аппендицит требует срочного оперативного вмешательства.
Онкологические заболевания
Причина того, что тянет низ живота и болит поясница, может заключаться в развитии опухоли. Это связано с тем, что опухоль, разрастаясь, давит на соседние ткани, из-за чего и возникает болевой синдром.
Кишечные инфекции
Если у вас инфекция, боли в животе и спине будут сопровождаться сильным расстройством кишечника, а в кале замечается наличие слизи и следов крови. Такое состояние, кроме болевого синдрома, характеризуется интоксикацией организма, слабостью, рвотой и многими другими проявлениями.
Болезни опорно-двигательного аппарата
Болит поясница, спина и низ живота часто при заболеваниях позвоночника. Когда у человека развивается остеохондроз, появляется грыжа, сколиоз или иные болезни, иррадиация может происходить в живот и по всей спине, что объяснимо сплетением нервов, отвечающих за посылы импульсов в мышцы живота и поясницы.
Беседа и осмотр в кабинете врача
Во время беседы врач может задать вам следующие вопросы:
- Что вас беспокоит? Есть ли у вас другие жалобы, помимо болей в мышцах и нарушения движений?
- Когда появились первые симптомы?
- Была ли незадолго до этого у вас травма? Инфекционное заболевание?
- Чем вы болели в течение жизни? Есть ли у вас хронические заболевания?
Это поможет доктору получить необходимую информацию. Постарайтесь отвечать максимально подробно.
Затем врач проводит осмотр. Он осматривает область мышц, в которых пациента беспокоят боли, ощупывает их, определяет болезненность. Также может быть проведен неврологический осмотр, во время которого проверяют тонус и движения мышц, чувствительность кожи, рефлексы, чувство равновесия, координацию движений.
Возможные причины появления болевого синдрома при беременности
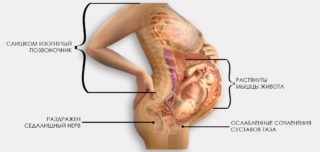 Гинекологи утверждают, что болезненность в области лонного сочленения после 13 недели гестации является нормальной. Такое состояние обусловлено физиологическими изменениями организма в связи с подготовкой к предстоящим родам. Гормон релаксин воздействует на связки и кости, делая их подвижными и эластичными. Тазовые и лонные кости постепенно расходятся, обеспечивая плоду необходимое пространство для развития и роста. Этот естественный процесс в итоге делает роды легкими и менее болезненными.
Гинекологи утверждают, что болезненность в области лонного сочленения после 13 недели гестации является нормальной. Такое состояние обусловлено физиологическими изменениями организма в связи с подготовкой к предстоящим родам. Гормон релаксин воздействует на связки и кости, делая их подвижными и эластичными. Тазовые и лонные кости постепенно расходятся, обеспечивая плоду необходимое пространство для развития и роста. Этот естественный процесс в итоге делает роды легкими и менее болезненными.
Кроме нормальных изменений в физиологии организма дискомфорт в области лобка зачастую является предвестником преждевременных родов. Боль может быть вызвана следующими причинами:
- гормональным дисбалансом;
- узкими тазовыми костями и их аномальным развитием;
- размерами плода, его расположением и большим объемом околоплодных вод;
- дефицитом кальция и нехваткой витамина Д;
- недостатком магния и фосфора;
- старыми травмами;
- повреждением мягких тканей вокруг лобковой кости;
- чрезмерными физическими нагрузками;
- склонностью к патологиям суставов и костей;
- инфекционными заболеваниями мочеполовой системы;
- отсутствием необходимой подвижности;
- лишним весом.
Какое воспаление вызывает боль внизу живота у женщин?
Воспалительные заболевания органов малого таза – это группа заболеваний, связанная с инфекцией. Об этом говорит не только мировой опыт, но и опыт гинекологов Центра «Меддиагностика».
С инфекцией женщина сталкивается повсеместно. Невозможно жить в абсолютно стерильных условиях. Бактерии есть везде, в воде реки, озера и даже моря. Несмотря на убеждение, что «соленая вода убивает все». Это далеко не так, если учесть, что в природе есть бактерии, которые живут даже в серной кислоте… Даже в собственной ванной, не говоря уже об унитазе, которым можете пользоваться не только вы.
Если почитать отчеты о бактериальных посевах из труб джакузи, в которых застаивается вода, то оказывается, что там находится масса бактерий и грибов. В момент включения джакузи все бактерии устремляются наружу вместе с застоявшейся водой. К сожалению, первое место, которое они могут атаковать – это женские половые органы.
Практика показывает, что у 65% женщин, обратившихся с болью внизу живота, зудом, нерегулярными месячными, появившимися посторонними запахом и выделениями, диагностирована инфекция: патогенная флора, которая нехарактерна для этой части тела.
Причины и признаки симфизита у беременных
Причины симфизита известны пока не все. Ученые постоянно дополняют перечень факторов, способствующих чрезмерному расхождению костей таза при беременности. В частности установлено, что вызвать нарушения структур симфиза могут следующие состояния:
- Недостаток кальция — главного элемента костной ткани;
- Избыточное производство релаксина при гормональных нарушениях.
- Наследственность — многие заболевания опорно-двигательного аппарата передаются п наследству.
- Недостаток коллагена — этот белок составляет основу связок и хрящей.
Неблагоприятные факторы, усиливающие предрасположенность к симфизиту
- осложнения предыдущих родов;
- крупный плод (от 4 кг);
- недостаточная физическая активность до беременности;
- врожденные патологии таза;
- переношенная беременность;
- многочисленные роды.
Медикаментозное лечение
Во время
беременности:
- Парацетомол.
- Препараты на основе кодеина.
- Эпидуральная анестезия с использованием морфина/ бупивакаина/фентанила в течение 24-72 часов, чтобы разорвать порочный круг боли и мышечного спазма.
После родов:
- НПВС.
- Эпидуральная анестезия с использованием морфина/ бупивакаина/фентанила в течение 24-72 часов, чтобы разорвать порочный круг боли и мышечного спазма.
Другое:
- При невозможности
купировать боль – обращение в больницу. - Инъекции кортизола,
химотрипсина и лидокаина непосредственно в область симфиза.
Тщательно контролируйте эффективность принимаемых мер и их побочные эффекты.
Как облегчить симптомы
Если лобковая кость болит по физиологическим причинам, то опасаться этого не стоит. Но и терпеть дискомфорт тоже нет нужды. Будущей мамочке особенно важен комфорт и отличное состояние. Поэтому специалисты рекомендуют придерживаться определенных правил, которые помогут легче перенести происходящие изменения:
- Ношение бандажа. Это незамысловатое устройство вполне может стать отличным помощником. Бандаж возьмет на себя часть нагрузки на тазовые кости и тем самым значительно уменьшит болевые ощущения. Но даже его не стоит использовать без консультации специалиста.
- Минимизация физической активности. Насколько бы подвижный образ жизни ни был полезен, в данном случае рекомендуется свести его к минимуму. В особо тяжелых случаях доктор может порекомендовать и значительно сократить двигательную активность женщины. Переход на частичный постельный режим избавит организм от перенапряжения и поможет легче перенести боль.
- Коррекция питания. В рацион следует включить продукты, богатые кальцием. Они укрепят кости, связки и хрящи, а в результате женщина ощутит облегчение. В особых случаях доктор может прописать дополнительный прием препаратов с содержанием этого элемента.
- Переоборудовать спальное место. Беременной рекомендуется выбрать более мягкий матрац, подобрать удобную кровать.
Кроме того, следует обращать внимание на правильную осанку и позу, в которой женщина чаще всего находится. Нельзя длительное время находиться в одном и том же положении, это мешает правильно распределять нагрузку
Таким образом, если у беременной болит лобковая кость, то не стоит сразу паниковать. Прежде всего, нужно обратиться к специалисту для исключения серьезных проблем с организмом, а затем постараться соблюдать предложенные рекомендации.
Компрессионное белье и его виды
Компрессионное белье относится к медицинскому трикотажу и изготавливается из специальных гипоаллергенных материалов. Такая одежда помогает предотвратить застой крови в венах за счет правильного распределения давления на стенки сосудов.
Существуют разные виды и классы компрессионного белья, и определенные виды таких изделий можно приобрести только по рецепту врача в специализированных торговых точках.
В большинстве случаев можно обойтись бельем первого и второго классов, которые часто выполняют исключительно профилактическую роль. Всего существует четыре класса компрессионного белья:
- IV класс – предназначен для устранения сильных отеков, возникающих при нарушениях лимфотока.
- IIIкласс – рекомендуется флебологами при тяжелой венозной недостаточности.
- IIкласс – наиболее распространенное белье для лечения варикоза и тромбофлебита в период беременности.
- Iкласс – такое белье можно носить при появлении болей, отеков и заметном увеличении вен на ногах, что может служить первым признаком развивающегося варикоза.
Белье каждого класса также делится на виды. В этом плане выбор делается в зависимости от того, с какой областью ног возникают проблемы:
Компрессионные гольфы – используются при появлении болей и сосудистых «звездочек» в области от колена и ниже.
Чулки – наиболее распространенный вариант, так как наряду с эффективностью такое белье смотрится эстетичнее, чем гольфы.
Компрессионные колготки – полностью покрывают ноги, а также частично захватывают живот, что может доставить неудобства на поздних сроках беременности, поэтому при покупке такого белья важно правильно подобрать размер и обратить внимание на дорогие модели известных производителей, которые используют эластичные и качественные материалы.
Альтернативой таких трикотажных изделий служит эластичный компрессионный бинт, который можно найти в свободной продаже, но такое изделие целесообразно использовать при локальных проблемах на небольших участках.
Что такое симфизит и чем он опасен?
Когда лобковые кости расходятся, и расстояние между ними становится до 1 см, врачи могут диагностировать заболевание под названием симфизит.
Его основные проявления заключаются в:
- болезненных ощущениях в лобковой кости, которые могут распространяться по всей нижней части живота;
- появление утиной походки;
- присутствие щелчков или треска во время ходьбы;
- дискомфорт при нажатии на лобок.
Причинами развития симфизита при беременности могут вполне естественные изменения или патологические проявления:
- Гормональные перестройки. Начиная со второго триместра, в организме женщине начинает вырабатываться гормон релаксин. Его цель размягчить связки и подготовить родовые пути к рождению малыша. Если он производится организмом в избытке, лобковые кости расходятся слишком быстро и сильно, что и вызывает боль.
- Недостаток кальция. Нехватка элемента может быть вызвана дефицитом витамина D, который имеет непосредственную роль в усвоении кальция организмом.
- Слишком крупный плод.
- Многоводие.
- Наличие хронических заболеваний костей, хрящей или суставов, которые обостряются при беременности.
Доказательств того, что чрезмерное расхождение лобкового сочленения может негативно отразиться на росте и развитии плода нет. Но при этом он может серьезно подорвать здоровье матери.
Диагностирование 2 или 3 стадий должно стать поводом для применения кесарева сечения во время родоразрешения. Так как если кости разойдутся слишком сильно, женщине потребуется длительная реабилитация, которая затянется на месяцы, а, может быть, и годы.
Как уменьшить зуд в интимной зоне: общие рекомендации
Что вы можете сделать, чтобы облегчить зуд в интимной зоне?
Уделяйте повышенное внимание к гигиене.
Носите нижнее белье из натуральных тканей.
Натуральными также должны быть и продукты из вашего меню, ведь вполне возможно, что зуд вызван пищевой аллергией. Скажите «да» фруктам, овощам, злаковым и кисломолочным продуктам
А вот всё острое, излишне пряное и маринованное лучше исключить.
Нередко причиной зуда становится стресс, психологическое или физическое перенапряжение. Будьте внимательны к себе в такой важный и деликатный период как беременность, постарайтесь не перенапрягаться и следите за своим режимом.
Чтобы уменьшить проявления зуда в интимной области, можно использовать Интимный гель «Гинокомфорт» восстанавливающий. Средство было разработано специалистами фармацевтической компании ВЕРТЕКС и имеет пакет необходимых документов и сертификатов качества. Оно прошло клинические испытания, проведенные на кафедре дерматовенерологии с клиникой СПбГМУ под руководством Игнатовского А.В. и Соколовского Е.В. В состав геля входят натуральные компоненты: масло чайного дерева, молочная кислота, экстракт ромашки, пантенол и бисаболол. Гель рекомендован для устранения вагинального дискомфорта, зуда и жжения, нормализации микрофлоры и восстановления слизистой влагалища во время и после беременности.
Клиническая картина
Дисфункция лонного сочленения – состояние, при котором возникает избыточная подвижность в лобковом симфизе и боль.
- Жжение, прострелы, режущая или колющая боль.
- Умеренная или длительная боль.
- Боль обычно проходит во время отдыха.
- Боль иррадиирует в спину, живот, промежность и ноги.
- Боль часто проходит после родов (но не всегда).
- Ощущение дискомфорта спереди от симфиза.
- Появление щелкающего звука при смене положения в пояснице, тазобедренных суставах или крестцово-подвздошных суставах.
- Трудности в выполнении таких движений как приведение и отведение бедра.
- Сложности при ходьбе, подъеме и спуске с лестницы, вставании со стула. Пациентки могут испытывать трудности, когда носят тяжести, стоят на одной ноге или поворачиваются в кровати.
- Депрессия (возможно из-за дискомфорта).
Распространенность:
- Количество случаев ДЛС
неуклонно растет. - По данным
норвежского исследования, 75% женщин сталкиваются с заболеванием в первом
триместре беременности. Впрочем, данные британских исследователей говорят о
том, что ДЛС обнаруживается у 89% женщин во втором и третьем триместрах.
Согласно
информации Owens K. и коллег, ДЛС возникает:
- В первом триместре –
у 9% женщин. - Во втором триместре
— у 44% женщин. - В третьем триместре
– у 15% женщин. - После родов – у 2% женщин.
- Уровень
заболеваемости колеблется от 1:36 до 1:300 беременностей среди населения
Великобритании. - Иногда ДЛС может
возникать во время родов или в послеродовой период. - Уровень боли по
визуальной аналоговой шкале (ВАШ) = 7/10.
Причины:
- Диастаз.
- Разрывы.
- Остеомиелит.
- Перелом.
- Смещение таза.
- Часто ассоциируется с беременностью и родами.
- Старший возраст у матери.
- Спортивные травмы: при падении, когда бедро находится в положении гипер-абдукции (например, при езде на лошади).
- Простатэктомия.
Видео: врач-гинеколог о причинах кожного зуда у беременных
- СПЕЦИФИКА УХОДА ЗА КОЖЕЙ ПРИ ДЕРМАТОЗАХ ВО ВРЕМЯ БЕРЕМЕННОСТИ. Корсунская И. М., Дворянкова Е. В., Невозинская З. А. // Аллергология и Иммунология в Педиатрии. – 2017. – № 2(49). – С. 42-44.
- ВНУТРИПЕЧЕНОЧНЫЙ ХОЛЕСТАЗ БЕРЕМЕННЫХ: СОВРЕМЕННОЕ СОСТОЯНИЕ ПРОБЛЕМЫ. Маев И.В., Андреев Д. Н., Дичева Д.Т., Казначеева Т.В. // Клиническая медицина. – 2015. – № 6. – С. 25-29..
- МИКРОФЛОРА ВЛАГАЛИЩА ПРИ БАКТЕРИАЛЬНОМ ВАГИНОЗЕ У БЕРЕМЕННЫХ ЖЕНЩИН. Подгорная А.В., Maхмутходжаев А.Ш., Михеенко Г.А. // Современные проблемы науки и образования. – 2015. – № 6.
- Disorders of pregnancy. Ambros-Rudolph C.M. In: Burgdorf WHC, Plewig G., Wolff H.H., Landthaler M., editors. Braun-Falco’s dermatology. // 3rd ed. Heidelberg: Springer Medizin Verlag. — 2009.- P. 1160–1169.
- Dermatoses of pregnancy. Shornick J.K. // Semin. Cutan. Med. Surg. — 1998, Sep. Vol. 17, № 3. — P. 172–181.
- Update on dermatoses of pregnancy. Warshauer E., Mercurio M. // Int. J. Dermatol. — 2013. — Jan. Vol. 52, № 1. — P. 6–13.
Популярные вопросы
Mеня беспокоит зуд наружных половых губ, а ещё 2-й год мучает неприятные ощущения в области уретры.Анализы нормальные. Немного нормализует состояние мочевого пузыря нитроксолин, но ненадолго. Ещё у меня гипотиреоз. Может ли оно провоцировать другое?
При гипотиреозе могут быть атрофические явления на слизистых, что и будет провоцировать сухость. Так же важен Ваш возраст. Необходимо обратиться на прием ко врачу и исключить лейкоплакию или крауроз . В настоящее время с целью увлажнения и предотвращения воспаления воспользоваться гелем Гинокомфорт с экстрактом мальвы. Это поможет быстро снять зуд, заживить слизистые.
После родов на 4 месяц появился зуд в интимной области, по всей вульве. Сдала Фемофлор Скрин, все чисто, немного меньше лактобактерий, сахар в норме, гельминтов нет. Возможно ли что после родов и на фоне лактации стало меньше эстрогенов и из-за этого появились сухость и зуд, особенно в ночное время? Поможет ли мне гель гинокомфорт и какой из них? 36 лет, третьи роды, кормлю грудью.
Такая ситуация возможна. На данном этапе устранить зуд поможет применение геля Гинокомфорт с экстрактом мальвы. В составе увлажняющие, репоративные компаненты, что обеспечит восстановление эластичности слизистых и устранит зуд. Гель можно вводить во влагалище или наносить местно 1 раз в день на протяжении 10 дней , а далее по необходимости.
Здравствуйте! Меня беспокоит зуд полового органа именно на губах. У меня все там красное стало. Как можно лечить? У меня начинается зуд после близости с мужем!
Здравствуйте! Порекомендую воспользоваться гелем Гинокомфорт с маслом чайного дерева. Гель наносится на зону беспокойства тонким слоем 1 раз в день 7 дней. Если эффекта не увидите, то необходимо обращение к специалисту и проведение обследований для уточнения характера воспаления.
Почему это происходит?
Считается, что в развитии симфизиопатии важную роль играют два фактора: нарушение фосфорно-кальциевого обмена и недостаток витамина D.
Проведено недостаточно исследований, направленных на выяснение роли предрасполагающих факторов, вызывающих развитие симфизиопатии. В литературе обсуждаются возможные факторы:
генетическая предрасположенность, раннее менархе, применение оральных контрацептивов, многорожавшие, симфизит во время прошлых беременностей, предыдущая тазовая патология или травма (хирургическая или несчастный случай), чрезмерная подвижность и др.
Причины появления микроповреждений:
-
Микроповреждения слизистой влагалища, вульвы и промежности возникают в результате длительных, частых или грубых половых актов.
-
Повреждение влагалища при половом акте может также возникать в результате несоответствия анатомических особенностей партнеров. Среднестатистическая длина женской вагины составляет 7-10 см, в то время как длина эрегированного пениса в среднем равна 13-15 см. Разница в 3-4 см является наиболее оптимальной для комфортного секса, так как стенки влагалища эластичны и имеют способность растягиваться во время полового акта. Однако если разница составляет 5 см и более, во время интимной близости может возникать дискомфорт (особенно при активных фрикциях). Чтобы избежать механических повреждений влагалища в подобной ситуации, необходимо выбирать позы, подразумевающие неглубокое проникновение.
-
Часто стенки влагалища травмируются во время секса из-за недостаточного выделения естественной смазки. Эта проблема может быть обусловлена как гормональными изменениями (в частности – при недостатке гормона эстрогена во время менопаузы и атрофии стенок влагалища), так и недостаточным возбуждением женщины из-за отсутствия предварительных ласк.
-
Заболевания, передающиеся половым путем, также могут способствовать микроповреждениям слизистой оболочки влагалища.
-
Несоблюдение правил ежедневной интимной гигиены может привести к дисбактериозу (Dysbacteriosis) влагалища. Защитная функция слизистой оболочки ослабевает, и, как одно из следствий, на стенках слизистой оболочки образуются микротрещины.
При повреждениях слизистой интимной зоны возможны боли
Также причиной возникновения микротравм слизистой влагалища может служить следующее:
Роды. Прохождение ребенка по родовым путям почти всегда бывает сопряжено с повреждением слизистой влагалища. В зависимости от размеров плода и характера родовой деятельности, оно может быть как незначительным, так и более серьезным, вплоть до разрывов.
Мнение эксперта
Отдельного внимания заслуживают повреждения влагалища, возникающие вследствие проведения криминального аборта. Если есть необходимость в прерывании беременности, оно должно проводиться исключительно опытным врачом и только в медицинском учреждении. Любые самостоятельные попытки проведения аборта являются травматическими, так как приводят к серьезному повреждению влагалища и матки. Криминальные аборты крайне опасны не только для здоровья, но и для жизни женщины. Именно по этой причине подобные манипуляции являются уголовным преступлением и преследуются по закону.
Врач акушер-гинеколог высшей категории
Оксана Анатольевна Гартлеб
- Инородное тело во влагалище. Введение в вагину инородного предмета обычно происходит в процессе мастурбации. Если оно имеет шершавую поверхность или острые края, на стенках влагалища возможно появление ссадин и микротрещин.
- Аллергические реакции (в том числе на противозачаточные средства, вагинальные свечи, смазки и т.п.) При выборе названных средств внимательно изучайте их состав: желательно, чтобы в нем не было латекса, отдушек, красителей, сахаров. Аллергическая реакция в виде зуда
- Снижение иммунитета и длительный прием антибиотиков. При ухудшении защитных сил организма и неконтролируемом приеме антибиотиков наблюдается активизация условно-патогенных микроорганизмов, входящих в нормальную микрофлору влагалища. В связи с этим создаются благотворные условия для развития дисбактериоза, который может привести к микроповреждению стенок вагины.
Микроповреждения слизистой влагалища
Возможные причины болей в промежности при беременности
У девушек в «интересном» положении всегда возникает тот или иной вид дискомфорта, хотя врачи в один голос твердят, что при нормальном течении беременности, не должно возникать беспокойства.

Любая, даже секундная, боль в паховой области при беременности будет звоночком об имеющихся отклонениях:
1. Растяжение связок
Основная причина, почему болит, между ног и в лобке во время беременности, обычно появляется на последних неделях и является предвестником скорого рождения малыша. Ребенок оказывает воздействие на кости и связки в тазобедренной области, как бы давя на них. Дискомфорт проявляется при чересчур интенсивном растяжении связок. Боль, возникающую по этим причинам можно назвать тупой. Беременности это не несет никакой угрозы.
2. Седалищный нерв
Излишнее давление на седалищный нерв — еще одна возможная причина возникновения болей. Ощущения при таком случае можно охарактеризовать как спазм, боль резко выражена. Также в таком случае наблюдаются затруднения при передвижении: движение ногами, а также повороты с бока на бок будут вызывать болевые ощущения.
Решения для данного вида отклонений нет. Врачи советуют подождать до тех пор, пока малыш не перевернется, тогда существует шанс, что зажатый телом ребенка нерв, примет нормальное положение и боли прекратятся.
3. Варикозное расширение вен
Во время беременности может произойти разрыхление связок данной области. Это — весьма серьезное заболевание, поэтому если неприятные ощущения не связаны с рождением ребенка, то не стоит оттягивать поход к лечащему врачу.
4. Необоснованная боль на ранних сроках
Чувствуя дискомфорт в первом триместре, женщине необходимо в обязательном порядке обратиться к врачу и пройти обследование, так как данное состояние может привести к угрозе прерывания беременности.
5. Дискомфорт в этом месте может быть обоснован камнями в почках или мочеточнике, венерическими либо инфекционными заболеваниями (герпес, эндометрит).
Если принимать во внимание тот факт, что большинство болей во время беременности являются рецидивом какого-либо скрытого заболевания, справиться с данной проблемой — весьма нелегкая задача. Во время вынашивания ребенка не рекомендуется к употреблению большинство лекарственных препаратов, поэтому самое первое и главное, что должна предпринять женщина — обратиться за квалифицированной помощью
Эпиляция зоны глубокого бикини – виды и способы
Глубокое бикини — это достаточно деликатная зона, которая имеет склонность к образованию раздражений после удаления волос. Благодаря современным технологиям, сегодня существует несколько способов борьбы с нежелательной растительностью в этой области.
В зависимости от типа кожи, запущенности ситуации и требований, каждый сможет выбрать наиболее подходящий вариант. В салонах красоты предоставляется перечень услуг, среди которых часто можно увидеть и глубокое бикини, при этом различаются и методы проведения процедуры. Какой вариант лучше выбрать, и чем они различаются?
1. Эпиляция глубокого бикини воском
На сегодняшний день борьба с нежелательной растительностью с помощью разогретого воска — один из самых популярных, эффективных и часто используемых способов.
Процедуру можно проводить как в домашних условиях, так и обратиться за помощью к специалисту — в салон красоты. При самостоятельном использовании разогретого воска часто допускаются ошибки, которые влияют на окончательный результат. Кроме того, при устранении растительности в области половых губ и в складке между ягодицами значительно снижается видимость, что также неблагоприятно сказывается на эффективности процедуры.
Восковая эпиляция имеет много преимуществ, среди которых стоит выделить:
- длительность эффекта (в среднем около 3-4 недель);
- полное удаление волос вместе с луковицами;
- минимальное количество раздражений;
- длительность самой процедуры.
Конечно, этот метод имеет и недостатки, к которым можно отнести возможное врастание волосков и болезненность. Некоторые девушки, имеющие низкий болевой порог, и вовсе не могут выдержать эту процедуру, так как болевые ощущения в интимной зоне имеют особую интенсивность. При отсутствии опыта, лучше не экономить и обратиться в салон красоты.
2. Шугаринг
Это относительно новый способ борьбы с нежелательной растительностью на теле человека, но уже сегодня он стал настолько популярным, что большинство женщин выбирают именно его. Шугаринг — это удаление волос вместе с луковицами с помощью специальной сахарной пасты. Теоретически, шугаринг очень схож с восковой эпиляцией, но в отличие от нее нет необходимости использовать специальные бумажные полоски.
Другие отличия шугаринга от разогретого воска:
- меньшая болезненность во время процедуры;
- более деликатное воздействие на кожу, что особо актуально для нежного эпидермиса интимной зоны;
- отсутствие врастающих волосков после процедуры;
- удаление коротких волосков до 5 мм.
В среднем эффект от процедуры держится примерно так же — 3-4 недели. Но количество раздражений, врастающих волосков минимизируется. Шугаринг можно провести и в домашних условиях, но для этого необходим определенный опыт, лучше изначально испробовать этот метод на более грубом и видимом участке, например, на руках или ногах.
Кстати, приготовить пасту для шугаринга можно тоже в домашних условиях, но при этом итоговый результат может значительно отличаться. Шугаринг в зоне бикини в домашних условиях пользуется спросом, но не стоит рисковать, если с этим способом депиляции вы столкнулись впервые.
3. Депилятор
Использование специального устройства под названием депилятор — это один из вариантов глубокого бикини. Но здесь стоит сразу же уточнить:
- депилятором не всегда удастся убрать волоски в труднодоступных местах и складках, из-за его габаритов;
- при отсутствии специальной насадки процедура принесет массу болезненных ощущений и дискомфорта;
- при использовании насадки-триммера эффекта идеальной кожи достичь практически невозможно;
- по завершению процедуры может возникнуть много раздражений в виде прыщей, рубцов, врастающих волосков и т.д.
Кроме того, эпилятор не очень удобно использовать для борьбы с растительностью в области складки между ягодицами и на внутренней части бедер, так как эти зоны являются труднодоступными.
4. Бритвенный станок
Конечно, это самый простой способ для удаления волос. Он безболезненный и может принести лишь дискомфорт в виде раздражений после бритья. Данный вариант имеет массу недостатков:
- отсутствие эффекта идеальной кожи;
- эффект держится максимум 5-7 дней;
- из-за формы бритвенного станка и габаритов практически невозможно идеально устранить волосы в труднодоступных складках;
- множество раздражений, которые могут спровоцировать зуд, воспаленные прыщи и даже фурункулы в интимной зоне.
Так как технологии сделали значительный шаг вперед, а рынок косметологии пополнился новыми средствами для борьбы с нежелательной растительностью, сегодня мало кто использует бритву.
Как определить наличие диастаза мышц живота самостоятельно
Определение диастаза можно провести и в домашних условиях. Сделать это поможет простой тест, в ходе которого нужно измерить расстояние между краями прямой мышцы.
Для этого нужно лечь на спину на твердую поверхность, согнуть ноги в коленях. Одну руку положить под голову, а вторую разместить на белой линии, чуть выше пупка. После следует расслабиться и поднять грудную клетку. При этом кончиками пальцев нужно нащупать расхождение между мышцами. Провал максимально выражен между пупком и мечевидным отростком. Если расхождение больше, чем ширина двух пальцев, это должно насторожить и стать поводом обращения к специалисту.
Такая методика максимально схожа с тем подходом, который использует для диагностики хирург. Это самый простой способ определения диастаза дома без помощи врача и инструментальных обследований.




