Детская поликлиника №17
Содержание:
- Как можно вылечить халязион?
- Подмывание
- Симптомы конъюнктивита
- Диагностика
- Лекарственная терапия
- Как быстро вылечить конъюнктивит: лучшие способы
- Промывания глаз
- Профилактика
- Нагноение: что это такое и причины его возникновения
- Что нельзя делать при промывании глаз водой
- Возбудитель
- Как распознать конъюнктивит: симптомы и виды заболевания
- Формы
- Как промывать глаза новорожденному, если они гноятся
- Симптомы и диагностика
- Особенности блефарита
- Виды
- Характерные для частых вариантов блефарита симптомы
- В заключение
Как можно вылечить халязион?
При возникновении халязиона на здоровом глазу лечение должно быть проведено своевременно и адекватно. Не стоит думать, что халязион верхнего века без признаков воспаления лечить не следует. То же касается и халязиона нижнего века: лечение его должно проводиться даже при отсутствии явных симптомов воспаления. Халязион у маленького ребенка должен наблюдаться особенно пристально, ведь в связи с несовершенством у малышей иммунного ответа вероятность абсцедирования в этой возрастной группе выше.
К особенностям течения этой болезни относят возможность самопроизвольного вскрытия образования как в сторону глазного яблока, так и наружу. В этом случае нередко формируется незаживающий свищ, представляющий собой сообщение между полостью расширенной закупоренной железы и поверхностью кожи или глаза. В течение короткого времени появляются грануляции – разрастания молодой ткани, пытающейся закрыть дефект в коже. Но из-за продолжающейся секреции работающей мейбомиевой железы заращение дефекта не представляется возможным, и человек сталкивается с еще более высоким риском инфицирования ранки. В таком случае, а в особенности если такой халязион появляется у ребенка, лечение его обязательно.
При халязионе нижнего века лечение в неосложненном состоянии и у взрослого, и у ребенка применяют физиотерапевтические процедуры – УВЧ-терапию, согревающие компрессы, массаж
Если заболевание появилось у ребенка, с массажем экспериментируют осторожно. При халязионе нижнего века у ребенка массаж проводят снизу вверх – по направлению оттока секрета из железы; при халязионе верхнего века у ребенка аккуратные массажные движения направлены сверху вниз.
Внимание! При любых признаках воспаления согревающие и массажные процедуры категорически запрещены!
При длительно существующем заболевании применяют инъекции стероидных противовоспалительных препаратов, в частности Кеналог. Лекарство вводят внутрь градины. Инъекции кеналога дают положительный эффект, и в течение одной-двух недель образование уменьшается в размерах и вскоре рассасывается.
Халязион может исчезнуть самопроизвольно в течение двух-трех недель без лечения. Так как интенсивной боли при появлении градины нет, пациенты зачастую просто пережидают, пока болезнь пройдет сама по себе. Однако это не всегда возможно, поскольку очевидный косметический дефект приносит эстетический дискомфорт. Именно этот аспект заболевания, а также случаи, когда слишком крупное образование сдавливает роговицу, изменяя ее силу преломления, служат показаниями к хирургическому или лазерному удалению халязиона.
Хирургическое лечение халязиона заключается во вскрытии и выскабливании полости закупоренной железы. Операция проводится под местной анестезией до получаса, после чего накладывают несколько швов, если доступ к образованию был осуществлен через кожу. С внутренней стороны века наложения швов не требуется. На несколько дней назначают антибактериальные капли.
Лазерное лечение представляется наименее травматичным метолом избавления от халязиона, а также, по статистике, наиболее надежным, поскольку заболевание склонно к частому рецидивированию даже после операций.
Для лечения халязиона у детей и взрослых в Москве посетите многопрофильный медицинский центр имени Святослава Федорова. Компетентные доктора-офтальмологи окажут медицинскую помощь по европейским стандартам, а цены на лечение вас приятно удивят. Избавьтесь от халязиона прямо сегодня!
Подмывание
Каждый раз перед сменой подгузника после отделения кала или мочи, а также перед купанием малыша нужно тщательно подмыть под проточной водой температурой 37-38°С, спереди назад, оберегая половые органы от контакта с испражнениями. Для подмывания оптимальна проточная вода температурой +37-38°С, вполне допустимо прямо из крана. Используйте только специальные средства гигиены. При необходимости можно использовать «Детское» мыло, но его следует тщательно смывать. После процедуры подсушите кожу полотенцем; пусть малыш какое-то время побудет без подгузника, чтобы кожа «подышала».
Купание – важная ежедневная гигиеническая процедура, которая также положительно влияет на эмоции ребенка, повышает аппетит, улучшает кровообращение и дыхание. Общие ванны новорождённому ребенку рекомендуется проводить после отпадения пупочного остатка. До этого времени гигиена поддерживается обработкой кожи малыша стерильным ватным тампоном, смоченным теплой водой. Для купания вам понадобится ванночка, приобретенная специально для ребенка. Использовать ее в других целях запрещено. Вода при купании должна составлять 36,5-37°С, заполнять ванночку необходимо настолько, чтобы полностью закрыть тело новорожденного. Температура воздуха в комнате для купания – 22-24°С.
Здорового новорождённого купайте ежедневно, в определенное время, лучше перед последним кормлением. До заживления пупочной ранки купайте в кипяченой воде, сразу после купания обязательно обработайте пупочную ранку. При проведении общих ванн детям первого полугодия жизни температура воды должна быть +36,5-37,0°С, а малышам в возрасте от 6 до 12 месяцев – 36-36,5°С. Температура воздуха в комнате для купания – 22-24°С.
Для измерения температуры воды следует пользоваться специальным водным градусником. Однако перед тем, как погрузить ребенка в ванночку, не поленитесь дополнительно проконтролировать температуру воды, опустив в нее свой локоть (термометр может сломаться).
Время купания – не более 5-10 минут, так как вода в ванночке быстро остывает. Лицо и голову моют в последнюю очередь. Средства для купания применяйте не чаще 2 раз в неделю, в остальное время купайте малыша в чистой воде. Более частое использование мыла, шампуней и др. моющих средств, не предназначенных для ежедневного ухода, приводят к пересушиванию кожи ребенка, нарушают ее защитную функцию.
Купание в травах должно быть рекомендовано только врачом.
Малыша до полугодовалого возраста моют рукой без применения мочалок или других средств.
Для купания, очищения кожи новорождённого и ребенка раннего возраста используют воду, специальные детские моющие средства, лишенные щелочных компонентов (рН-нейтральные), не разрушающие естественную гидролипидную пленку кожи.
В настоящее время для ухода за нежной кожей малыша, а также для профилактики её повреждения имеются специализированные косметические средства ухода – ЭМОЛЕНТЫ. Эмоленты не содержат искусственных добавок и поэтому гипоаллергенны, за счет натуральных компонентов в своем составе помогают поддерживать увлажнение кожи, насыщают ее жирами, устраняют раздражение и восстанавливают гидролипидный слой эпидермиса. При длительном применении эмоленты создают дополнительный защитный барьер кожи. Современная эмолентная косметика «Sensaderm» (кремовый гель для мытья, эмульсия и крем для тела) разработана для ухода за кожей, начиная с рождения малыша.
Для ежедневного очищения кожи вместо мыла и шампуней можно использовать гипоаллергенный кремовый гель для мытья «Sensaderm, содержащий натуральные растительные масла (маслшо ши, макадамии и др.), пантенол, натрия гиалуронат, аргинин, аллантоин.
Sensaderm – кремовый гель для мытья, разработан для ухода за кожей детей и новорождённых. Благодаря специально подобранной формуле Sensaderm нежно очищает кожу, не разрушая естественную гидролипидную пленку кожи, сохраняя ее естественную защиту. Нежно очищает, смягчает, успокаивает раздраженную, гиперчувствительную кожу. Обладает дополнительными увлажняющими свойствами, не вызывает сухость кожи. Способ применения нанести небольшое количество геля на ладони, а затем – на влажную кожу ребенка массажными движениями, не втирать. Затем смыть водой.
После купания тщательно высушите кожу ребенка тёплой мягкой пеленкой или полотенцем (промокать, а не вытирать!), которые для малыша первого года жизни необходимо предварительно согреть. Не забывайте о складочках кожи, ладонях, ступнях. Затем кожу малыша следует обработать, применяя различные средства ухода.
Симптомы конъюнктивита
|
Название |
Симптомы |
|
Острый конъюнктивит |
Слезотечение. Резь в глазах. Чувство жжения. Светобоязнь. Веки припухлые/отекшие. Конъюнктива имеет красный цвет. Выделяется гной, веки склеиваются. Насморк и общие симптомы «простуды» (повышение температуры тела, слабость, утомляемость, снижение аппетита). |
|
Хронический конъюнктивит
|
Неприятные ощущения в области глаз. Чувство инородного тела в глазу. Помутнение роговицы. Веки покрасневшие. |
|
Бактериальный конъюнктивит
|
Боль и резь в глазах. Сухость слизистой и кожи век. |
|
Вирусный конъюнктивит |
Выраженная воспалительная реакция конъюнктивы. Воспаление конъюнктивы происходит практически одновременно в обоих глазах. Обильных гнойных выделений нет. Воспаление сопровождается повышением температуры и |
|
Аллергический конъюнктивит
|
Сильный зуд и жжение век и слизистой оболочки глаз. Сильный отек и покраснение. Слезотечение и светобоязнь |
Специфические проявления конъюнктивита зависят от формы заболевания. Но течение всех форм заболевания все-таки характеризуется рядом общих признаков. К ним относятся:
- отечность и гиперемия слизистой век и переходных складок;
- выделение слизистого или гнойного секрета из глаз;
- зуд, жжение, слезотечение;
- ощущение «песка» или инородного тела в глазу;
- светобоязнь, блефароспазм.
Вот как выглядят разные виды конъюнктивита на фото:
Одна из разновидностей бактериального конъюнктивита — гнойный. Это одна из самых опасных форм болезни. Первые симптомы — слезотечение, чувствительность к свету, отек век, покраснение конъюнктивы. Затем начинается выделение гноя, который склеивает ресницы, а на поверхности роговой оболочки появляются эрозии. Впоследствии они могут превратиться в рубцы, снижающие остроту зрения. Тяжелую форму гнойного конъюнктивита можно узнать по мутному цвету радужной оболочки.
Диагностика
Определение причины, по которой развилось закисание, происходит в несколько этапов:
- Опрос родителей ребенка. Врач выясняет, когда началось закисание, наличие прозрачного или гнойного экссудата, определяет самочувствие младенца.
- Общий осмотр. Врач определяет наличие или отсутствие выделений из глаз, покраснение слизистой оболочки, заложенность или нормальное дыхание носа и другие симптомы.
- Бактериологический посев. С помощью метода выявляются бактерия, из-за которой развилась инфекция. А так же антибиотик, к которому у нее есть чувствительность.
- ПЦР диагностика. Выявляют вирусный возбудитель.
- Обследование слезного канала и мешка.
- Тест на аллергены. Его проводят осенью или весной, выявляют все вещества, на которые у ребенка есть повышенная реакция иммунной системы.
Только после постановки точного диагноза начинается терапия.
Лекарственная терапия
Прежде всего, это обработка и очищение антисептическими и щелочными растворами и каплями с антибиотиками
Можно смазывать края, но очень осторожно, зелёнкой 1% концентрации, наносить на очищенные глазки мази с гормонами и антибиотиками, помеченные как «глазная мазь»
Рекомендуется закапывание глаз специальными каплями с антибиотиками, кортикостероидами, но при клещевом демодекозном блефарите гормональные средства способствуют увеличению популяции клещей из-за снижения местного иммунитета, поэтому их применять нельзя.
Обязательно закапывают в глаза заменители слезы, так как воспаление век нарушает её образование и может высушивать поверхность глаза, способствуя распространению инфекции.
Как быстро вылечить конъюнктивит: лучшие способы
Конъюнктивит — одно из самых распространённых глазных заболеваний и у взрослых, и у детей. Несмотря на то, что эта инфекция не относится к кишечной, её тоже вполне можно назвать болезнью грязных рук: почти у любого ребёнка конъюнктивит возникает именно из-за того, что он трёт глаза, прежде чем привести руки в порядок.
Однако это далеко не единственная причина появления заболевания. Почему человека может поразить конъюнктивит, каким он бывает и как его лечить? Расскажем обо всём подробнее.
Почему возникает конъюнктивит?
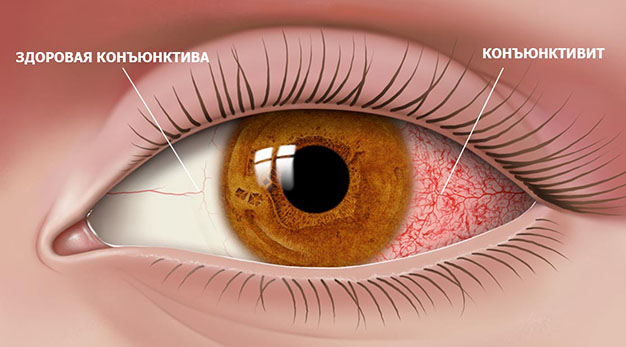
Пусть бактерии и остаются самой часто встречающейся причиной развития болезни, есть и другие факторы, которые могут её спровоцировать. Среди них следующие:
-
аллергия;
-
воздействие сильных химических веществ, пыли или дыма на протяжении долгого времени;
-
воздействие ультрафиолета;
-
долговременный приём неподходящих препаратов с соответствующими побочными эффектами;
-
неправильное использование контактных линз;
-
постоянное переутомление зрения;
-
нарушение обмена веществ;
-
хронические болезни, касающиеся носа и слезных путей.
Основные типы конъюнктивита
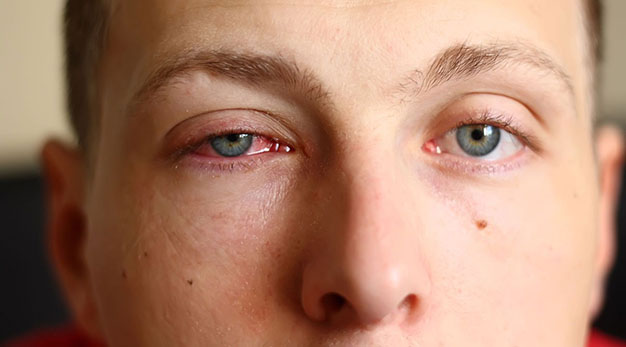
Прежде чем переходить к непосредственному лечению конъюнктивита, нужно установить, по какой именно причине он развился — и в соответствии с этим определить его тип. Выделяют несколько разновидностей конъюнктивита, и каждый предполагает конкретное лечение.
Вирусный конъюнктивит — это одно из проявлений острого респираторного заболевания. Характеризуется в первую очередь тем, что никогда не возникает сам по себе — его сопровождают признаки простуды: насморк, температура, заложенный нос.
Бактериальный конъюнктивит — вызывается различными типами бактерий при контакте, если у человека есть привычка часто тереть глаза, а за чистотой рук он при этом не следит. Проявляется стандартно для конъюнктивита: белки глаз краснеют, возникают боль и ощущение инородного тела, повышается светобоязнь.
Аллергический конъюнктивит — заболевание, которое возникает из-за контакта с аллергеном: пыльцой, шерстью, пылью, каким-либо продуктом. Как правило, сопровождается другими признаками реакции, характерными для конкретного человека — сыпью, отёками, чесоткой.
В свете последних событий многие специалисты выделяют ещё и конъюнктивит при ковиде — установлено, что слизистая оболочка является прекрасной средой для коронавируса. В этом случае болезнь обычно комбинируется с блефаритом — воспалением края век.
Чем лечить конъюнктивит?
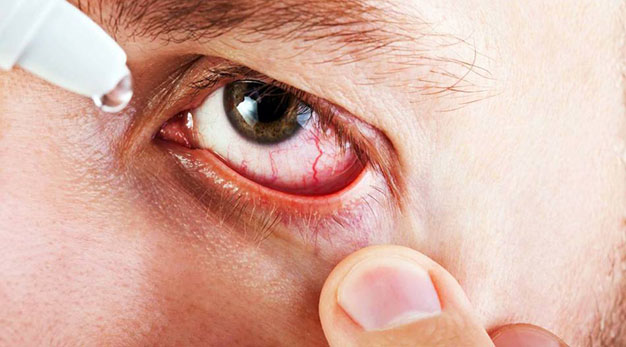
Думая о том, как быстро вылечить конъюнктивит, некоторые обращают внимание на народные средства. От конъюнктивита, однако, могут помочь лишь специальные препараты, которые врач подбирает в зависимости от вида болезни, её течения и стадии. . Немногое, что вы всё же можете сделать без указания профессионала — холодные компрессы: они нередко помогают, если проблемы с глазами были вызваны аллергической реакцией, и способны унять зуд.
Немногое, что вы всё же можете сделать без указания профессионала — холодные компрессы: они нередко помогают, если проблемы с глазами были вызваны аллергической реакцией, и способны унять зуд.
Также при любом типе заболевания необходимы промывания. В поисках того, чем промыть глаза от конъюнктивита, ни в коем случае не выбирайте средство со спиртом — все растворы должны быть на водной основе. Подойдут водный раствор хлоргексидина, слабый раствор перманганата калия.
В остальном стоит учитывать тип болезни:
лечение вирусного типа не требует каких-то особенных препаратов от конъюнктивита — нужно в первую очередь избавиться от основного заболевания
Обратите внимание на противовирусные общего действия;
лечение бактериального типа подразумевает приём лекарств от конъюнктивита — как правило, специальных капель. Также врач обычно назначает антибиотик
При такой комбинации заболевание у взрослого проходит примерно за неделю, у ребёнка — зависит от того, насколько крепок в этот момент организм в целом;
лечение аллергического типа будет эффективным, если сразу начать принимать антигистаминные препараты, избавляющие от проявлений реакции. Ещё вам могут назначить местные кортикостероиды — они уменьшают воспаление.
Как правило, пациенты интересуются, есть ли возможность сохранять привычный образ жизни — например, можно ли гулять с конъюнктивитом, когда процесс лечения уже идёт полным ходом. В выходе из дома нет ничего плохого, главное — избегать яркого солнца, сильного ветра и осадков, иначе глазам может стать хуже.
Позаботьтесь о себе и как можно раньше обратитесь к специалисту!
Промывания глаз
Быстро вылечить конъюнктивит можно только благодаря комплексным мерам, частью которых являются промывания. Процедура позволяет снять раздражение с органов зрения. После проведения обследования врач подберет лекарственное средство для проведения промываний. Окулист учитывает индивидуальные особенности малыша, а также степень тяжести патологического процесса.
Промывания глаз не являются монолечением конъюнктивита, а применяются в комплексе с другими методиками. С помощью очищающей процедуры удается удалить скопившийся секрет с глаз. Более того, манипуляция позволяет уменьшить концентрацию инфекционных агентов. С целью очистки глаз применяются отвары и настои на основе лекарственных растений. Также можно использовать уже готовые аптечные препараты.
Поговорим о наиболее действенных вариантах промывания глаза:
- с помощью пипетки. Процедура отличается простотой применения. Заранее приготовленный раствор помещается в пипетку, а затем его вводят в конъюнктивальный мешок. Лечебная жидкость для промывания должна быть приближена к температуре человеческого тела;
- с помощью ванночки. По сравнению с первым вариантом данная процедура является более сложной, поэтому ее используют для лечения детей старшего возраста. Для проведения манипуляции потребуется применение специальной емкости. Использовать следует исключительно простерилизованное приспособление. Над ванночкой следует нагнуться таким образом, чтобы можно было окунуть в нее пораженный орган зрения. Длительность промывания составляет не более одной минуты. После процедуры ребенок должен активно поморгать. Если манипуляция проводится на обоих глазах, то после промывания одного глаза раствор выливается, а ванночка стерилизуется. И только после этого процедуру повторяют на втором органе зрения;
- с помощью компресса. Этот простой метод очистки глаза используется чаще всего. Лекарственный раствор смачивается в ватном тампоне, после чего его прикладывают на двадцать минут к месту поражения.
Очистить конъюнктиву глаза можно с помощью раствора Фурацилина, марганцовки или ромашкового отвара. Пожалуй, чаще всего в лечении детей используется именно Фурацилин. Раствор обладает противомикробными свойствами, благодаря чему помогает полноценно бороться с патогенами.
В аптеке можно приобрести уже готовое средство, но его также несложно приготовить самостоятельно в домашних условиях. Для этого две таблетки Фурацилина необходимо растолочь до порошкообразного состояния, а затем залить средство стаканом кипяченой воды. Лекарственный препарат должен полностью раствориться, для этого может потребоваться несколько часов. А непосредственно перед применением раствор необходимо процедить через марлю. При необходимости средство можно подогреть.
Для промывания глаза используйте раствор Фурацилина, который представлен на фото
Полноценно бороться с детским конъюнктивитом поможет и лекарственная ромашка. Использовать можно как пакетированную, так и россыпную форму растения. На стакан воды идет столовая ложка сырья или один пакетик ромашки. Средство в течение десяти минут кипятят, после чего его необходимо настоять. Процеженную жидкость используют для промываний.
Что касается марганцовки, то при конъюнктивите используется слабый раствор. Несколько кристаллов разводят дистиллированной водой. Они должны полностью раствориться, иначе может возникнуть ожог. В качестве промывания использовать следует нежно-розовый раствор.
ВНИМАНИЕ! Выбор препарата для промывания должен согласовываться с офтальмологом и подбираться в согласии с возрастом ребенка.
Неправильно подобранное лекарство для очищения слизистой оболочки глаза может привести к развитию аллергических реакций. Перед применением того или иного средства лучше не полениться и потратить время на определение индивидуальной чувствительности организма.
Промывания глаз должны проводиться в направлении от внешнего уголка глаза к переносице. Обязательно необходимо удалить корочки, размягчив их тем же раствором. Частота промываний зависит от количества выделяемого секрета. При улучшении самочувствия манипуляцию можно проводить гораздо реже, не более трех раз в день. Все лечебные процедуры должны проводиться чистыми руками или в медицинских перчатках. При аллергическом конъюнктивите промывать глаз не нужно!
Профилактика
Чтобы предупредить закисание глаз у ребенка после рождения, рекомендуется выполнять следующие правила:
- ежедневный массаж слезного канала;
- ежедневные гигиенические процедуры для матери и новорожденного, чтобы не допустить развитие инфекции;
- своевременное лечение всех системных заболеваний у матери и младенца;
- периодические консультации у педиатра и офтальмолога.
При образовании закисания глаз у ребенка, родителям не следует паниковать. Такое состояние быстро лечится с помощью медикаментозных и народных средств. Перед их применением следует обратиться к врачу, чтобы не вызвать негативную реакцию у младенца.
Нагноение: что это такое и причины его возникновения
Гнойные выделения из глаз новорождённого, как правило, свидетельствует о наличии воспалительного процесса или попадания инфекции в слезный канал или слёзный мешочек малыша. Не заметить первые симптомы подобных заболеваний может только очень невнимательный родитель. Обычно в таких ситуациях после пробуждения малыш не может открыть глазки, поскольку они покрыты тонкой корочкой. В ряде случаев помимо гнойных выделений наблюдается слезоточивость, воспаление или покраснение века.
https://www.youtube.com/watch?v=WUnFv1sD-J8
Причинами подобных явлений могут стать сразу несколько заболеваний. Основных две: дакриоцистит и конъюнктивит. Первым заболеванием страдает большинство новорождённых. Появляется оно из-за того, что у малышей наблюдается плохая проходимость слёзного канала, а результат – воспаление. Со вторым заболеванием знакомы (ну или, по крайней мере, о нём слышали) практически все – это воспаление слизистой оболочки самого глаза.
Природа дакриоцистита несколько иная. Обычно слезные канальцы новорождённых просто забиваются первородной массой, которой покрыто тело малыша при рождении. Проявляется заболевание ещё в роддоме. Там же и вылечивается. Однако в некоторых случаях заболевание может обнаружить себя и уже после выписки. Как правило, это означает, что за глазами младенца не было должного ухода со стороны мамочки.
Что нельзя делать при промывании глаз водой
Зачастую мамы пользуются народными советами для промывания глаз новорожденного. Некоторые из них могут нанести вред малышу.
-
Ни в коем случае нельзя использовать для промывания и протирания глаз ребенку растворы на спиртовой основе. Они, попадая на чувствительную слизистую оболочку новорожденного, могут вызвать серьезные ожоги.
-
Противопоказано пользоваться масляными растворами, перекисью водорода, йодом, зеленкой.
-
Нельзя использовать любые антисептические средства, имеющие в своем составе красящее вещество.
-
Не стоит делать промывание бифидумбактерином, сосудосуживающими препаратами, пользоваться нестерильными ватными дисками, марлями, влажными салфетками.
Нередко молодым мамам советуют обрабатывать глазки новорожденному грудным молоком. Известный педиатр Комаровский считает это заблуждение очень вредным. Поскольку в грудном молоке матери могут находиться скрытые инфекции, которые серьезно усугубят состояние глаз новорожденного. Кроме того, лучшей среды для размножения бактерий, чем молоко, придумать невозможно. Грудное молоко никогда не используется с дезинфицирующей целью.
Возбудитель
Телязиоз крупного рогатого скота возникает при заражении нематодами семейства Thelaziidae:
• Т. rhodcsi — поражают конъюнктивальный мешок, область третьего века;
• Т. gulosa и Т. skrjabini — поражают слезно-носовой канал, слезные железы;
Телязии имеют червевидную форму и достигают 20 мм в длину. Их развитие отличается сложным циклом и предполагает наличие промежуточных хозяев. Ими выступают мухи-коровницы.
Последние заносят в глаза животных личинки телязий, которые достигают половой зрелости в среднем за 1 месяц. Взрослые нематоды начинают откладывать новых личинок, которых заглатывают мухи-коровницы. Около месяца личинка проводит в теле насекомого, линяет и достигает инвазивного возраста. После этого муха снова заносит личинку в глаз коровы, где она вырастает, паразитирует и размножается дальше. В теле КРС телязии могут жить до 1 года.
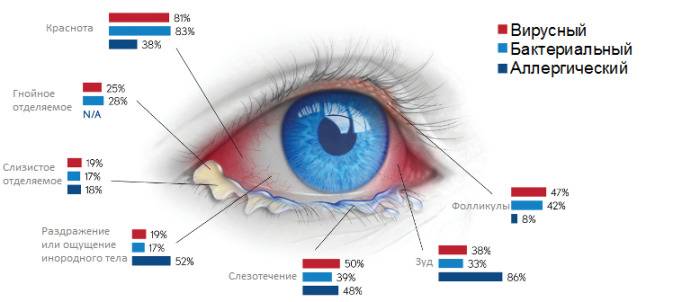
Как распознать конъюнктивит: симптомы и виды заболевания
Конъюнктивит может быть инфекционным и неинфекционным. Поразить глаза могут различные микроорганизмы, начиная от вирусов и заканчивая паразитами. Но мы расскажем только о тех видах заболевания, которые занимают без малой доли 100% случаев: с ними сталкивается каждый ребенок.
Распространенные виды конъюнктивита у детей:
- Вирусный;
- Бактериальный;
- Аллергический.
У этих форм болезни похожие проявления:
- Зуд и жжение;
- Отек век;
- Светобоязнь;
- Покраснение слизистой оболочки;
- Выделения гнойного характера (при аллергии их не бывает);
- Слизистые выделения из глаз;
- Усиленная секреция слезы;
- Раздражение и чувство инородного тела в глазу;
- Фолликулы (маленькие пузырьки с жидкостью) на ресничном крае.
Не обязательно при конъюнктивите должны присутствовать сразу все симптомы. Наличие 2-3 признаков уже свидетельствует о начале заболевания. И если его не лечить, то скоро могут присоединиться остальные симптомы. Особенно это бывает при болезни вирусной или аллергической природы, когда к ней присоединяется вторичная – бактериальная – инфекция.
Формы
Существует несколько форм, это:
- Туберкулезный тендовагинит. Под этим названием подразумевается воспаление сухожильного влагалища. Для туберкулезной формы характерно образование «рисовых тел». Они находятся в расширениях сухожилий. Они хорошо слышны на ощупь.
- Туберкулезный спондилит. Патология возникает в области позвоночного столба. При этом деформируется осанка, может появиться горб, паралич и другие не менее неприятные дефекты.
- Туберкулезный артрит. Болезнь поражает губчатое вещество в суставе и его сумке. В результате возникают болезненные ощущения, невозможность нормально двигаться. Чаще всего страдают колени.
- Туберкулезный остит. Второе название – туберкулезный остеомиелит. Страдают тела позвонков, бедренные, берцовые метафизы, плечевые суставы, седалищные и лонные кости.
- Туберкулезно-аллергический синовит. Наблюдается воспаление в синовиальной оболочке. При этом присутствует скопление выпота суставной полости. В большинстве случаев поражается колено.
Как промывать глаза новорожденному, если они гноятся
Как и весь организм новорожденного в целом, глазки малыша еще совсем беззащитны перед окружающим миром. Не нужно пугаться, если они вдруг начали гноиться. Причиной этому может быть:
- занесение инфекции в глаз вследствие плохой гигиены;
- попадание инородного тела;
- конъюнктивит;
- дакриоцистит.
Узнайте, какие действия предпринимать, если гноится глазик у новорожденного?>>>
Здоровье новорожденного находится в ваших руках, поэтому не забывайте тщательно мыть руки каждый раз, когда прикасаетесь к малышу. То же самое относится ко всем членам семьи
Очень важно, чтобы каждый осознавал степень ответственности за здоровье новорожденного
Если все же по каким-то причинам глаз малыша начал вас беспокоить, не стоит паниковать, нужно сразу принимать меры. Итак, чем протирать глазки новорожденному, если они гноятся?
Знайте! Без консультации с врачом лучше всего начать с максимально простых средств, например, чайной заварки.
Чайная заварка кажется самым безобидным средством из всего, чем промывают глазки новорожденным
Однако и здесь не надо забывать об осторожности. Следите за температурой заварки, она должна быть приятно теплой
Также не стоит делать ее слишком крепкой, придерживайтесь во всем золотой середины.
Также рекомендуют применять для промывания глаз
- фурацилин;
- марганцовку.
Что должно быть еще в аптечке для новорожденного?>>>
Симптомы и диагностика
Конечно, при развитии гайморита нужно немедленно обращаться к врачу, но как понять, что гайморит начался? Начальные признаки неспецифичные – это повышение температуры от незначительной до высокой, сильная слабость, заложенность носа или обильные густые выделения, болезненность в проекции пазух или в области лица.
Боль при гайморите может быть различной – от тупой, давящей до сильной, мучительной. Она локализуется в подглазничной области, может отдавать в область переносицы, лобную зону или верхние зубы. При надавливании на область пазух или наклонах головы вперед она усиливается, распространяясь по подглазничной области. Могут краснеть и отекать веки.
Врачи отмечают некоторые особенности того, как проявляется болезнь в определенных возрастных группах. Так, у взрослых самым ключевым признаком могут быть болевые ощущения, головная боль, нарушение восприятия запахов. Может меняться голос, он становится гнусавым, нос сильно заложен, выделяется полупрозрачная или желто-зеленая слизь. Высокая лихорадка типична для острой формы, при хроническом или аллергическом гайморите болезнь может протекать без температуры.
На фоне поражения пазух возможно слезотечение, неприятный привкус во рту, слабость, постоянное утомление, нарушения аппетита, расстройства сна, ознобы и приступы кашля.
Заразен ли гайморит? Само по себе воспаление – это результат влияния патогенных факторов, и это не заразно. Бактерии или вирусы, которые спровоцировали заболевание, могут передаваться от человека к человеку, но не обязательно вызовут поражение пазух.
Диагноз гайморита ставит лор-врач после проведения ряда тестов и осмотра пациента
Важно подробно рассказать, как началось заболевание, какие жалобы были ранее и имеются в данный момент. Врач осмотрит полость носа и глотку, прощупает проекцию пазух, определяя болезненность
Дополнительно могут понадобиться КТ или МРТ придаточных пазух, рентгенограмма, УЗИ исследование, эндоскопия носоглотки, при необходимости – биопсия полипозных образований. Назначаются анализы крови, посевы отделяемой из носа слизи для определения флоры, чтобы подобрать необходимые препараты.
Особенности блефарита
Поражение век бывает, как односторонним, так и двусторонним, нельзя сказать, что воспаление век одного глаза переносится легче, чем двух, здоровый глаз острой болью реагирует на попадание ресницы, а тут постоянно воспалены веки.
Вызвать патологию могут очень многие бактериальные, вирусные и грибковые агенты, клещи. Но может развиться и неинфекционный блефарит, вызываемый аллергическими факторами, сопутствующими заболеванию глаз.
Болезнь носит длительный, часто рецидивирующий характер. Плохо поддается лечению, может привести к тяжелым последствиям, вплоть до потери зрения.
Виды
Исходя из причины развития, механизмов формирования и симптомов, гайморит бывает нескольких типов
Выделение каждого из них важно для определения тактики лечения, прогноза и разработки мер профилактики
Острый – развивается быстро, как осложнение ОРВИ, насморков, простудных заболеваний, воспаления в области корней зубов на верхней челюсти. Возбудители проникают через каналы, соединяющие пазухи с полостью носа с гайморовыми пазухами, размножаются в полости. Тело начинает активно вырабатывать иммунные клетки и слизь, чтобы обезвредить патогенные организмы. Если слизь закупорит проток пазухи, возникает давление на стенки, усиление воспалительного процесса. По мере очищения пазухи от содержимого воспалительный процесс постепенно затухает.
Хронический – воспалительный процесс, который длится более 4 недель, имеет вялое или волнообразное течение, с периодами обострений. Обычно возникает из-за не долеченной острой формы, наличия аденоидов, тонзиллитов, отитов.
Гнойный – обычно становится осложнением острой формы либо обострения хронического процесса, если процесс не лечится, предпринимаются попытки самолечения или пациент переносит инфекцию на ногах. Патогенные бактерии накапливаются в пазухах, в смеси с лейкоцитами образуют гнойное содержимое. Самое опасное осложнение при этой форме – прорыв гноя в полость черепа, поражение костных тканей, мозга.
Двусторонний – одна из тяжелых форм, поражение локализовано сразу в обеих пазухах – левой и правой. Нередко возникает как осложнение инфекций в полости рта и носоглотки, обычно грибковой или бактериальной. Обычно имеет острое течение, редко переходит в хроническую форму.
Аллергическое поражение возникает у пациентов, страдающих от чрезмерно активной реакции иммунной системы на различные вещества. Особенно часто эта форма синусита бывает при поллинозе, круглогодичном рините, реакции на плесень, пылевых клещей.
Катаральный – преимущественно бывает у детей. Он развивается при проникновении в полость пазух патогенных организмов, что формирует отек и раздражение слизистых. Считается самой легкой формой болезни, проходящей при активном лечении без осложнений и последствий.
Полипозная форма формируется при образовании полипозных разрастаний слизистых из-за чрезмерно быстрого деления клеток. Рост полипов могут провоцировать инфекции, травмы, велика роль наследственности.
Одонтогенный – формируется как результат серьезных проблем зубов, особенно 4-6 зуба на верхней челюсти, корни которых расположены в непосредственной близости от пазухи. Если возникают проблемы в области корней этих зубов, воспаление и нагноение может переходить на пазуху, она заполняется секретом и воспаляется.
Характерные для частых вариантов блефарита симптомы
Лекарственное лечение разных форм заболевания имеет некоторые особенности, потому отмечают и отличительные — дифференциально диагностические визуальные признаки, позволяющие быстро поставить правильный диагноз уже при первичном офтальмологическом осмотре.
При простом блефарите края век утолщаются и краснеют, чуть позже, но тоже краснеет и конъюнктивальная оболочка глаза.
Начало аллергической формы вызывается контактом с аллергеном, характерен постоянный зуд, светобоязнь, слезотечение, жжение в глазах. Кожа века становится темнее, этот симптом именуют «аллергическим синяком».
При язвенной форме блефарита на веках образуются корочки, под которыми формируются мелкие болезненные язвочки. В дальнейшем язвочки заживают рубцами звездчатой формы, которые деформируют веки и изменяют направление нормального роста ресниц. В ряде случаев наступает выпадение ресничек — мадароз или обесцвечивание — полиоз и почти всегда склеивание. У перенесших язвенный блефарит края век становятся морщинистыми и утолщенными.
В заключение
В очередной раз хотим отметить, что не стоит заниматься самолечением малыша, даже если вы знаете наверняка, что у него банальный конъюнктивит, а также знаете, какие именно капли следует принимать. Лучше, если ребенка осмотрит врач, который и сделает соответствующие назначения.
Кроме того, не прислушивайтесь к советам друзей, соседей, бабушек и прочих доброжелателей. Конечно, они желают вам только добра, но это еще не значит, что их знания превосходят знания квалифицированного педиатра или офтальмолога. Не говоря уже об опыте обращения с детьми. Помните, глаза – очень чувствительный орган, а потому к ним нужно относиться особо бережно.
|
Твитнуть |



