Лечение диатеза у детей
Содержание:
- Что делать при диатезе у ребенка
- Методы диагностики контагиозного моллюска
- Что следует делать при цветении?
- Что такое цветение новорожденных
- Обзор
- Как лечить потничку у новорожденных
- Как маме самой очищать нос ребенка?
- Всё о пигментации: ответы косметолога
- Народные способы лечения кандидоза полости рта
- Чего не стоит делать
- Почему младенцы «цветут»?
- Часто задаваемые вопросы о кандидозе
- Первые симптомы заболевания
- Как пользоваться детским аспиратором?
- Лечение
- Сравнение лекарств
- Симптомы себорейного дерматита у детей
Что делать при диатезе у ребенка
Местная терапия с применением мазей – одна из составляющих комплексного лечения. Но как гормональные, так и негормональные препараты должен назначать врач индивидуально для каждого малыша с учетом особенностей протекания диатеза.

Самолечение в такой ситуации не просто неэффективно, но и опасно для здоровья ребенка. Поэтому лучше обратиться к грамотным специалистам. В «ПсорМак» работают врачи с большим опытом лечения диатеза.
Мы комплексно подходим к диагностике и лечению, а для местной терапии используем мазь, изготовленную по собственной рецептуре без добавления гормонов. Она помогает нашим пациентам нашей клиники уже более 25 лет, поэтому мы гарантируем полное излечение без побочных эффектов. Обратитесь к нам на консультацию, чтобы мы могли приступить к решению вашей проблемы.
5 апреля 2020
Методы диагностики контагиозного моллюска
Контагиозный моллюск можно спутать с проявлениями других заболеваний, в том числе таких серьезных как сифилис или рак. Также активность вируса контагиозного моллюска повышается при снижении иммунитета, поэтому в 20% случаях контагиозный моллюск сопутствует ВИЧ-инфекции. А это означит, что при появлении высыпаний, соответствующих описанию контагиозного моллюска, требуется врачебное обследования, чтобы исключить подобные варианты.
При обращении к врачу-дерматологу доктор произведет осмотр больного, поставит диагноз и предложит метод лечения.
Осмотр
В большинстве случаев диагноз контагиозный моллюск ставится врачом-дерматологом по результатам осмотра пациента.
ПЦР-диагностика
Так как ВИЧ часто сопутствует контагиозному моллюску может быть назначена ПЦР-диагностика на ВИЧ.
Серологический анализ крови
При обнаружении контагиозного моллюска у взрослых назначается серологический анализ крови для выявления инфекций, которые передаются половым путём (гепатиты B и C, ВИЧ, сифилис и т.д.).
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Что следует делать при цветении?
Когда ребенок цветет, это считается естественным процессом. Гнойнички пройдут сами, как только нормализуется гормональный фон. Этот период может занять до 3 месяцев.
Обязательно соблюдение гигиены младенца. Его следует регулярно купать, можно добавлять в ванночку слабые растворы лекарственных трав, например, ромашки, череды, зверобоя, коры дуба и др. Высыпания можно смазывать ватной палочкой, которую обмакивают в масле жожоба или слабом растворе перекиси водорода. Лучше согласовать возможность применения таких средств с врачом-педиатром, поскольку не исключена аллергическая реакция. Нужно использовать только специальную детскую косметику (шампуни, кремы и пр.), рассчитанную на малышей до года. Вода должна иметь комфортную температуру.
Прыщики ни в коем случае нельзя давить, а также обильно смазывать кремами или самостоятельно применять медицинские препараты. Возможно серьезное повреждение кожи и присоединение грибковой или бактериальной инфекции. В этом случае потребуется специальное длительное лечение. Нельзя протирать личико новорожденного влажными салфетками, это усиливает секрецию сальных желез. Запрещены зеленка, йод, раствор марганцовки, мази на основе антибиотиков, самодельные мази, различные присыпки, в том числе тальк.
Кормящей маме важно скорректировать свое меню. Некоторые продукты питания могут влиять на уровень гормонов, провоцирующих выделение кожного сала
Следует уменьшить до минимума или вовсе исключить потребление жирного, копченостей, фастфуда, морепродуктов, мягких сыров, орехов. Ограничивается сладкое, особенно шоколад и мед
С осторожностью нужно есть все фрукты, имеющие красный и оранжевый цвет, особенно цитрусовые. Все эти продукты, помимо повышенного салоотделения, могут вызвать и аллергию у крохи
Маме нужно пить чистую фильтрованную воду минимум 2 л в сутки.

Специальное лечение может потребоваться только в тех случаях, если наблюдается сильное нагноение. Малыша надо показать врачу-педиатру.
Чтобы кожа ребенка быстрее очистилась, врач может порекомендовать:
- Спрей или крем Пантенол. Он смягчает и успокаивает кожу, ускоряет ее регенерацию, очищает, оказывает противовоспалительное действие. Гипоаллергенен, не имеет специфических противопоказаний.
- Цинковую мазь. Хорошо заживляет кожу, убирает гнойнички, подходит и для лечения опрелостей. Надо учитывать, что в редких случаях возможны аллергические реакции.
- Мазь Бепантен. Быстро очищает кожу, подсушивает ее, убирает опрелости. Мазь клинически безопасна для детей, начиная с первых дней жизни. Единственный недостаток – относительно высокая цена.
Что такое цветение новорожденных
Цветение кожи у новорожденных (фото аномалии можно встретить в сети) – это временная физиологическая реакция организма, которая получила название неонатальный цефалический пустулез. Еще может быть поставлен диагноз – гормональная сыпь.
Оба дерматологических заболевания имеют одну и ту же природу происхождения. Если родители выполняют все правила ухода за грудничком, своевременно посещают кабинет врача педиатра, на учете у которого находится новорожденный, следуют его указаниям, то пустулез не является опасным для жизни и здоровья ребенка.
Согласно медицинской статистики в области педиатрии, родители каждого 4-го новорожденного сталкиваются с аналогичными проблемами кожного покрова у своего малыша.
При постановке диагноза детский врач дерматолог может использовать следующие термины, обозначающие гормональную сыпь:
- милии новорожденного;
- просяные точки;
- акне грудничка;
- трехнедельные высыпания.
Большинство родителей, которые впервые столкнулись с подобным дерматологическим явлением, незамедлительно обращаются в больницу, волнуются, а в некоторых случаях даже пытаются самостоятельно лечить появившуюся сыпь
Врачи педиатры акцентируют свое внимание на том, что наблюдение у специалиста действительно необходимо, но без принятия радикальных мер терапии
Обзор
Молочница у детей — это распространенное и, как правило, легкое заболевание, вызываемое грибком, которое обычно развивается в ротовой полости и называется кандидозным стоматитом. Чаще всего оно встречается в возрасте до двух лет.
Молочница наиболее распространена среди младенцев в возрасте около четырех недель, но может развиться и у детей более старшего возраста. Преждевременно рожденные дети (раньше 37 недели беременности), имеют повышенный риск развития молочницы новорожденных.
Главным симптомом молочницы является появление одного или нескольких белых прыщиков или пятен во рту ребенка. По виду пятна могут напоминать творог. Прочие симптомы молочницы у детей включают в себя:
- отказ от груди или нервозность, когда вы прикладываете ребенка к груди;
- белесый цвет слюны.
Для лечения молочницы существуют несколько противогрибковых гелей. Перед использованием этих гелей необходимо проконсультироваться с педиатром или фармацевтом, так как некоторые из них не подходят для очень маленьких детей.
Если вы кормите ребенка грудью, а у него развилась молочница во рту, он может заразить вас. Болезнь может поразить ваши соски и грудь, это называется молочницей сосков. Симптомы молочницы сосков включают в себя:
- боль при кормлении грудью, которая может не проходить после завершения кормления;
- потрескавшаяся, шелушащаяся или чувствительная кожа сосков и ареол (темной области вокруг соска).
Как лечить потничку у новорожденных

Лучшее лечение – профилактика. Чтобы не допустить возникновения потницы, старайтесь поддерживать температуру в квартире не выше 22 градусов, регулярно проветривать комнату малыша, а его одевать по погоде в свободную одежду из натуральных тканей. Дома в жару не надевайте крохе подгузники или хотя бы своевременно (1 раз в 3 часа не зависимо от степени наполнения) их меняйте. При смене обязательно подмывайте малыша и оставляйте на 10-15 минут побарахтаться без подгузника, чтобы кожа высохла и проветрилась. Не мажьте кожу ребенка в жару жирными кремами и косметическим маслом.
Это важно!
Если же потница уже появилась, то все перечисленные меры тоже будут актуальными. Задача родителей – поддерживать кожу в чистоте, обеспечить к ней доступ воздуха, исключить перегрев. Обычно этого достаточно, чтобы потница прошла сама за 3-7 дней.
Если же высыпания не уменьшаются или даже становятся сильнее, то для лечения потребуются аптечные средства. Но их может назначить только врач после осмотра ребенка. В зависимости от характера сыпи педиатр порекомендует антисептики, средства с декспантенолом, оксидом цинка или глюкокортикостероиды.
Как маме самой очищать нос ребенка?
Нельзя использовать ватные палочки без «ограничителя» или любые другие палочки, с намотанной на них ватой для очистки носовых ходов. Во-первых кусок ваты легко может застрять в носовом ходе ребенка, и при попытке его вытащить, вытаскивается только палочка, а вата остается в носовом ходу. Именно с таким «инородным телом» в носу чаще всего обращаются родители к ЛОР-врачу. Также, самой палочкой легко можно повредить слизистую оболочку носа, которая может инфицироваться.
Один из самых безопасных и эффективных способов помочь избавиться от заложенности у ребенка – это промывание при помощи спрея с физиологическим раствором или соленой морской водой, которые продаются в аптеках без рецепта. Спрей распыляется в каждую ноздрю, вызывая разжижение слизи, после чего слизь отсмаркивается. Если ребенок еще не умеет сморкаться, вы можете использовать соплеотсос.
Иногда носик ребенка так сильно заложен, что его необходимо регулярно очищать для восстановления носового дыхания
Важно обеспечить, чтобы у новорожденного был чистый нос и хорошее носовое дыхание перед кормлением грудью, чтобы ребенок мог спокойно поесть, не бросая грудь. Для этого вы можете воспользоваться детским аспиратором для носа, который выглядит как резиновая груша с прозрачной пластиковой насадкой или трубочкой с закругленным концом
Использование аспиратора помогает естественным способом дома удалить все лишние сопли из носа ребенка.
Остались вопросы?
Получите онлайн-консультацию у ведущих педиатров Санкт-Петербурга!
На ваши вопросы ответит профессиональный и опытный детский врач.
Медицинская помощь для ребенка не выходя из дома в удобное время.
Консультация по Skype длится 45 минут.
Всё о пигментации: ответы косметолога
Мода меняется. Но тренд на ухоженную кожу остаётся всегда. В эстетику кожи не вписываются пигментные пятна, которые невозможно замаскировать даже тональным кремом. Решение одно – борьба с пигментацией на лице.
Что такое пигментация?
Пигментация проявляется по-разному – от классических веснушек до старческих пятен. И всему виной воздействие ультрафиолета.
Чтобы защититься от вредоносного воздействия солнечных лучей, которые повреждают клетки, кожа вырабатывает пигмент меланин. Он предотвращает перегрев клеток и непредвиденные мутации под воздействием ультрафиолета.
В норме меланин равномерно распределяется по всему кожному покрову и по мере увеличения воздействия ультрафиолета повышается его концентрация – кожа приобретает оттенок загара.
Если меланина образуется больше, чем нужно, он скапливается в коже, образуя пигментные пятна. Чем глубже меланин опускается в кожу, тем заметнее пятна, и тем труднее их устранить.
Борьба с пигментацией актуальна для возраста 30+. С годами снижается активность меланоцитов, кожа становится более чувствительной и восприимчивой к солнечным лучам. К 40 годам меланоциты неравномерно распределяются по коже, что провоцирует появление пигментных пятен. С каждым годом процесс регенерации клеток замедляется, а пигментация становится устойчивее.
Где может проявляться пигментация
Проявление пигментации кожи очень сильно зависит от солнечной инсоляции. Именно лучи являются главным триггером, запускающим его образование. На теле нет участков кожи, не имеющих меланина (за исключением альбинизма), поэтому гиперпигментация может возникнуть на любом участке. Больше всего этому воздействию подвергается кожа лица и шеи, особенно в летний период.
Реже встречаются пигментные пятна на теле и конечностях. В этом случае пигментные пятна чаще возникают именно на груди. В группе риска находятся люди, которые много загорают или увлечены посещениями соляриев. Другие проявления пигментации могут проявиться на внутренних органах, и даже на зубах. Но в этом случае их этиология немного другая.
От чего появляется пигментация на лице у женщин?
Причина пигментации на лице и теле – нарушение синтеза меланина. Факторов, провоцирующих появление пигментных пятен, несколько:
- Генетика. Кожа людей первого фототипа от рождения покрыта множеством веснушек. Под воздействием солнечных лучей количество пигментных пятен только увеличивается.
- Ультрафиолет. Тех, кто любит загорать под прямыми солнечными лучами, не спасут солнцезащитные крема. Ультрафиолет активизирует меланоциты и провоцирует образование атипичных клеток. Пигментные пятна из-за чрезмерного увлечения загаром могут появляться даже спустя несколько лет.
- Гормоны. Беременность, климакс, нарушения в работе эндокринной системы, приём гормональных препаратов приводят к появлению пигментных пятен. Пигментация возникает из-за дисбаланса эстрогена и прогестерона. Поэтому женщины более склонны к пятнам на коже, чем мужчины.
- Возраст. С годами кожа становится более восприимчивой к ультрафиолету и внешним факторам. Как результат – формируются старческие пигментные пятна на коже и теле.
- Повреждения кожи. Пигментацию может вызвать травмирование кожи, угревая сыпь, использование средств с раздражающим действием и т.д.
С чего начинать лечение пигментации?
Причины и лечение пигментации на лице – два взаимосвязанных понятия. Чтобы избавиться от пигментных пятен, прежде всего необходимо установить их природу.
Зачастую пигментные пятна – это отражение внутреннего состояния организма. Поэтому борьба с пигментацией должна быть комплексной.
Пигментные пятна могут сигнализировать о болезнях, протекающих бессимптомно. Методы борьбы с пигментацией – это не только косметологические процедуры, но и сбалансированное питание, здоровый образ жизни. Лечение пигментации следует начать с консультации с врачом.
Что самое эффективное в борьбе с пигментацией?
Эффективные средства борьбы с пигментацией – профессиональные косметологические процедуры. Но чтобы поддерживать результат, необходим правильный домашний уход. Косметические средства борьбы с пигментацией будут долго сохранять эффект салонных процедур и предотвратят появление новых пятен.
Особое внимание к профилактике:
- защита от ультрафиолета
- минимальное пребывание под прямыми солнечными лучами
- системный уход за кожей
- здоровый образ жизни
Самые эффективные методы борьбы с пигментацией работают в нескольких направлениях:
- отшелушивание ороговевшего эпидермиса (фототерапия, лазеры, пилинги)
- уменьшение выработки меланина (мезотерапия, депигментирующие средства)
Народные способы лечения кандидоза полости рта
Народное лечение не отменяет необходимости обращения к специалисту, но помогает уменьшить или устранить дискомфорт и болезненность, покраснение, снять грибковый налет:
- Чай из календулы. Столовую ложку цветков календулы залить кипятком и настаивать не менее часа, либо в стакане воды развести чайную ложку спиртовой настойки растения. Применять для полоскания через каждые 3-4 часа не менее 2 недель. Эфирные масла, растительные антибиотики и фитонциды снимают воспаление и боль;
Чай из цветков календулы
- Сок лука, полыни и чеснока. Использовать для смазывания воспалительных очагов 2-3 раза в день. До нанесения состава необходимо удаление налета. Результат заметен через неделю, курс лечения 2-3 недели. Фитонциды повышают иммунитет и убивают грибки;
- Сок калины и клюквы. Содержит природные антибиотики и витамины. Сок ягод необходимо держать во рту или использовать для полосканий. Курс лечения 30 дней;
- Сок моркови. Применяется для полосканий, содержит фитонциды, эфирные масла и витамины, укрепляет слизистые оболочки. Использовать по половине стакана сока около 4 раз в день, курс лечения 30 дней;
- Отвар зверобоя. Используется для полоскания очищенного от налета рта. Столовую ложку растения залить водой и кипятить 10 минут. Полученный состав применять для полоскания 5-6 раз в день не менее 2 недель. Противомикробное и заживляющее средство;
- Отвар багульника. Около 20 грамм сухого растения залить кипятком и проваривать 15 минут. Курс лечения зависит от серьезности недуга, но облегчение наступает уже через 5 дней. Противогрибковое средство;
- Масляные аппликации. Пропитать шестислойный кусок марли линиментом алоэ, маслом облепихи, оливы и шиповника. Аппликацию прикладывать к области поражения на 15 минут, курс лечения 2 недели. Ранозаживляющее, обезболивающее, противовоспалительное и иммуномодулирующее средство;
- Отвар коры дуба. В стакан воды добавить 20 грамм коры, прогревать на водяной бане полчаса. Марлевый тампон смочить в отваре и прикладывать к области поражения. Повторять 3-4 раза в день, курс лечения 3 недели. Можно делать полоскания 6-8 раз в день. Отличается дубильным и вяжущим действием, останавливает попадание грибка в глубокие слои слизистой оболочки;
Отвар из коры дуба
- Мед. Перед использованием необходимо удалить налет во рту. Необходимо рассасывать чайную ложку густого меда во рту. Повторять 3-4 раза в день, курс лечения около месяца;
- Отвар корней петрушки. Столовую ложку сырья залить холодной водой, довести до кипения, настаивать 60 минут. Принимать 2 столовые ложки состава 5-6 раз в день, можно полоскать рот или выдерживать отвар во рту. Эфирные масла и флавоноиды способствуют избавлению от грибков;
- Отвар семян укропа. Столовую ложку сухих семян растения залить полулитром кипятка и настаивать 60 минут. Остудить, затем процедить состав. Принимать по трети стакана 3 раза в день на голодный желудок. Ранозаживляющее и бактерицидное средство.
Чего не стоит делать
- Категорически не рекомендуется самостоятельно использовать гормональные препараты, чтобы попытаться побыстрее нормализовать гормональный фон у новорожденного. Ничего, кроме вреда для его организма, такое вмешательство не даст;
- Еще один запрет – нельзя выдавливать или пробовать другими механическими способами удалять прыщики. Это может привести к появлению раздражения на коже или появлению очага воспаления.;
- Не стоит, без назначения врача, использовать различные мази и кремы (даже если они предназначены для борьбы с акне), спиртовые растворы или настойки.
Помните, что цветение совсем не опасно для ребеночка и никак не беспокоит его!
Если вы будете сохранять спокойствие и не станете заниматься самолечением, то проблема и без внешнего вмешательства исчезнет быстро и незаметно.
- Пупочная грыжа у новорожденного
- Признаки рахита у грудничков
- Гемангиома у новорожденных
Почему младенцы «цветут»?
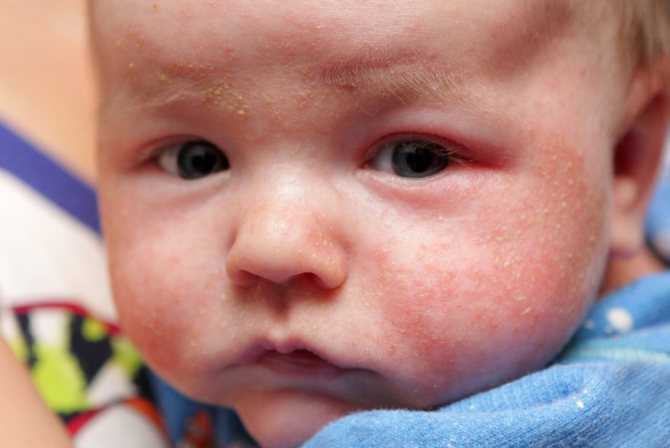
Специалисты склонны утверждать, что такое состояние детей связано с переданными от матери в конце беременности гормонами. Эти гормоны стимулируют работу сальных желез, так и появляется сыпь. Постепенно уровень переданных гормонов снижается, состояние кожи младенца нормализуется, вскоре родители получают румяного грудничка с идеальной чистой кожей!
Сама мама может усилить цветение, если не будет соблюдать во время кормления грудью специальную диету и гигиену. Помимо цветения, от недостатка гигиены у ребенка могут появиться различные кожные заболевания, вызванные грибками и болезнетворными бактериями. Если диета не поддерживается, появляется акне.
И все же цветение встречается гораздо чаще, чем кожные заболевания. На втором месте по частоте стоит аллергия, и ее легко можно принять за цветение. Если последнее состояние не представляет угрозы для жизни и здоровья младенца, то первое нужно распознать быстрее и от него избавиться. Далее узнаем, как отличить цветение от аллергии у грудничка.
Часто задаваемые вопросы о кандидозе
Вопрос: Бывает ли кандидоз у детей?
Ответ: Да, и довольно часто, причем даже у младенцев. Они из-за него много плачут и отказываются от груди. Подробнее об этом можете прочитать на нашем сайте в отдельной статье о кандидозе у детей.
Вопрос: Можно ли полностью исключить кандидоз?
Ответ: Если соблюдать все меры профилактики, то вам удастся свести вероятность его развития к минимуму, но небольшой шанс все равно есть.
Вопрос: Что будет, если не лечить кандидоз?
Ответ: Заболевание станет хроническим и будет периодически обострятся. Это будет связано с регулярным дискомфортом и проблемами с приемом пищи. Так что лучше сразу избавиться от кандидоза.
Вопрос: Может ли кандидоз снова возникнуть после лечения?
Ответ: Да, может, и его потребуется лечить снова. К сожалению, избавиться от этого заболевания навсегда удается редко.
Вопрос: Можно ли вылечить кандидоз только народными средствами?
Ответ: Вы можете попробовать, но если заболевание не пройдет за два-три дня – быстрее обращайтесь к врачу! Иначе болезнь будет запущена и вызовет ряд осложнений.
Оценить статью:
4.6
Отказ от ответственности:
Этот материал не предназначен для обеспечения диагностики, лечения или медицинских советов. Информация предоставлена только в информационных целях. Пожалуйста, проконсультируйтесь с врачом о любых медицинских и связанных со здоровьем диагнозах и методах лечения. Данная информация не должна рассматриваться в качестве замены консультации с врачом.
Нужна стоматология?
Посмотрите стоматологии Курска
Все стоматологии Курска
Первые симптомы заболевания
Часто обнаружить, что грудной ребёнок заболел, бывает сложно, ведь он не может рассказать, что его беспокоит. Однако в случае насморка есть довольно очевидные внешние симптомы, которые помогут взрослым своевременно выявить заболевание и начать лечение.
У вашего малыша насморк, если:
он начал часто чихать, при этом у него слезятся глаза;
вы замечаете, что ребёнок перестал свободно дышать — это говорит о заложенности носа. Не стоит игнорировать этот симптом, ведь заложенность носа и, как следствие, затруднённое дыхание в ночное время снижает качество сна и может привести к гипоксии — кислородному голоданию клеток и тканей растущего детского организма;
из ноздрей выделяется слизь
Если вы обратите внимание на цвет и характер выделений, можно сделать предположение о природе заболевания ещё до консультации врача: прозрачная слизь говорит о попавшем в организм вирусе, а густой белый, желтоватый или зеленоватый секрет говорит о бактериальной природе болезни;
в случае инфекционного ринита у малышей до года может подняться температура, и тогда лечение насморка не должно происходить без участия врача-педиатра.
Как пользоваться детским аспиратором?
- Возьмите аспиратор в правую руку, сожмите грушу аспиратора рукой, чтобы выдавить из нее воздух.
- Приложите наконечник аспиратора к ноздре ребенка. Если ребенок старше года, и диаметр носового хода позволяет, то наконечник аспиратора можно вставить в ноздрю на глубину до 5мм.
- Медленно разожмите сжатую грушу. Благодаря вакууму сопли будут удалены из носа ребенка в аспиратор.
- Прежде чем очищать вторую ноздрю, обязательно смените наконечник аспиратора.
- После использования, аспиратор обязательно необходимо вымыть, высушить и обработать антисептическим раствором.
Делать эту процедуру необходимо примерно за 15 минут до кормления ребенка и перед сном. Это поможет ребенку легче дышать, когда он сосет грудь, берет бутылочку или ложится спать. У некоторых детей удаление соплей из носа вызывает дискомфорт, ребенок может плакать, «не даваться». Это нормальная реакция, аспирация соплей из носа абсолютно безболезненна, ребенок просто боится «нового».
Лечение
Основной метод, который позволяет убрать высыпания и вылечить кожную патологию – это гигиенический уход
Важно менять подгузник сразу после стула и каждые три часа, подмывая ребенка проточной водой. Между сменами нужно делать воздушные ванны и на несколько минут оставлять малыша без одежды
При этом необходимо отказаться от синтетической одежды, некачественной детской косметики.
Купание проводят в воде с отваром лекарственных трав. Можно добавлять ромашку, тысячелистник, череду. После купания ребенка нужно хорошо осушить и припудрить кожу присыпкой.
Врачи рекомендуют установить температуру воздуха в детской на уровне 20-22 градусов и следить за влажностью, которая не должна превышать 50-70%. Хорошим решением станет приобретение увлажнителя воздуха, который поможет создать правильный микроклимат. Такие простые действия помогут избавиться от условий, которые повышают риск развития потницы.
Сравнение лекарств
Ринофлуимуцил – лекарственное средство, обладающее противовоспалительным, муколитическим (разжижает и ускоряет выведение мокроты), противоотечным и местным сосудосуживающим действием.
Изофра – антибактериальное лекарственное средство, широкого спектра действия (влияет на большинство штаммов бактерий).

Состав
- Ринофлуимуцил – в составе данного лекарственного средства, основными действующими компонентами выступают: ацетилцистеин и туаминогептана сульфат. Также, для придания фармакологической формы, используют дополнительные вещества.
- Изофра – в данном лекарственном средстве, активным действующим компонентом выступает фрамицетина сульфат. Для придания фармакологической формы используются дополнительные вещества.
Механизм действия
- Ринофлуимуцил – ацетилцистеин, один из активных компонентов, обладает способность разрывать дисульфидные мостики (ковалентная связь между атомами серы в аминокислотах), что способствует разжижению мокроты, и увеличивает скорость ее отхождения. Также ацетилцистеин, обладает противовоспалительным эффектом, благодаря торможению ферментов, ответственных за возникновения воспаления. Туаминогептана сульфат, здесь выступает в качестве местного сосудосуживающего компонента, необходимого для снятия отека.
- Изофра – активный компонент, данного лекарственного средства, фрамицетин, способен разрывать стенки клеток патогенных (болезнетворных) микроорганизмов, разрушая ее целость, что в итоге ведет к гибели бактерии. Данное вещество оказывает бактерицидное (уничтожающее бактерии) действие на большинство грамположительных и грамотрицательных штаммов патогенов.
Показания
- Острая форма ринита (насморка) с вязкой, трудноотделяемой мокротой;
- Хроническая форма ринита с гнойной вязкой мокротой;
- Аллергический ринит;
- Синусит (воспаление пазух носа);
- Вазомоторный ринит (хроническое воспаление слизистой оболочки носа, характерное обильным выделением слизи).
- Полипозный ринит (затруднение оттока слизи из-за полипа в носовых ходах).
- Острые формы ринитов (бактериального характера);
- Острые формы ринофарингитов (бактериальное воспаление носовых ходов и глотки);
- Синуситы (бактериального характера).
Противопоказания
- Гиперчувствительность к компонентам препарата;
- Тиреотоксикоз (увеличения количества гормонов щитовидной железы);
- Закрытоугольная форма глаукомы (повышения внутриглазного давления и как следствие нарушения зрения);
- Артериальная гипертензия (повышенное артериальное давление);
- Прием антидепрессантов.
Гиперчувствительность к аминогликозидам (антибиотикам).
Побочные действия
- Артериальная гипертензия;
- Тахикардия (увеличение частоты сердечных сокращений);
- Психомоторное возбуждение;
- Тремор (непроизвольное подергивание конечностей);
- Местные аллергические реакции (сухость слизистой оболочки носа, воспаление сальных желез).
Аллергические реакции в результате индивидуальной непереносимости аминогликозидов (покраснение, зуд, сыпь на коже).
Симптомы себорейного дерматита у детей
Себорейный дерматит новорожденных развивается обычно в возрасте от 2 недель до 12 месяцев: по статистике, практически у половины младенцев на коже головы появляются красноватые или желтые чешуйчатые пятна. Довольно часто отмечаются специфические корочки (гнейс) – жесткие затвердевшие желтые или коричневые струпья или чешуйки, которые также называют «молочными корочками». У детей старшего возраста себорейный дерматит на коже головы обычно проявляется обильной перхотью.
У младенцев себорейный дерматит также иногда может начаться на лице или в области подгузника и распространиться на другие части тела. Так, детский себорейный дерматит может поражать:
брови, кожу за ушами, область подгузников, а также складки на шеи и под руками.
Появление в складках кожи может отмечаться влажной красной сыпью, а не желтоватыми чешуйчатыми пятнами. Поэтому, несмотря на довольно специфичные симптомы себорейного дерматита у новорожденных, родители нередко ошибочно принимают его за опрелости (пеленочный дерматит).
Пятна при себорейном дерматите не зудят и не причиняют ребенку боль или дискомфорт в целом. Как правило, сами дети не обращают на это состояние внимания, хотя оно может вызвать нешуточное беспокойство у родителей.
Родителям необходимо лишь правильно ухаживать за кожей ребенка и следить за тем, чтобы к пятнам или корочкам не присоединилась бактериальная инфекция.



