Фетоплацентарная недостаточность. причины, симптомы, терапия, профилактика
Содержание:
Причины
Людей интересует из-за чего случается гипоксия плода. По мнению большинства специалистов, имеется множество причин из-за которых возникает данное состояние. Гипоксия может быть от следующих заболеваний, которыми страдает беременная женщина:
- патологии сердца или сосудов;
- анемия (при данном состоянии отмечается снижение общего количества гемоглобина, что приводит снижению доставки кислорода к тканям плода);
- системные заболевания (сахарный диабет, волчанка и др.);
- патологии дыхательной системы (астма, хроническая обструктивная болезнь легких, пневмония);
- патологии почек.
Частые причины гипоксии — нарушения в системе кровообращения через плаценту. К ним можно отнести:
- заболевания плаценты или пуповины;
- патологии родовой деятельности;
- поздний или ранний срок гестации.
Некоторые заболевания плода также могут привести к гипоксическому состоянию. К ним можно отнести любые пороки и инфекционные заболевания, развивающиеся во время внутриутробного периода. В некоторых случаях, к гипоксическому состоянию приводит гемолитическая болезнь новорожденного.
Нужно понимать, что любые заболевания матери, напрямую не приводящие к гипоксии плода, могут ухудшать состояние, повышая риск развития любых осложнений беременности, в том числе гипоксии
Именно поэтому так важно, чтобы беременная женщина следила за своим здоровьем и своевременно обращалась за помощью к специалисту
Патология плаценты и пуповины
Любые патологии (отслойка, преждевременное старение и т.д.) могут стать причиной гипоксии. Тоже самое происходит при деформации, перекрутке, обвитии и неправильном расположении пуповины.
Анемия
Наблюдение
Снижение гемоглобина у будущей мамы становится причиной гипоксии. При прогрессирующей анемии в разы возрастает нагрузка на сердечную мышцу. Рост плода замедляется, а обогащенная кислородом кровь поступает к тканям в недостаточном количестве. Организм способен в одиночку справиться с такой проблемой, беременная женщина – сложно.
Многоплодная беременность
При наличии двух и более плодов маточно-плацентарная система не способна в полном объеме обеспечить всем необходимым, включая кислород. Чтобы избежать таких осложнений, рекомендуется принимать витамины, больше отдыхать и правильно питаться.
Болезни плода
Гипоксия может быть вызвана обширными внутриутробными патологиями.
В их числе:
- обвитие, узлы на пуповине;
- врожденные патологии;
- гемолитическая болезнь;
- внутриутробные инфекции;
- внутричерепная травма;
- перенашивание беременности;
- сдавливание головки в родах.

Болезни становятся провокаторами
Заболевания матери
В числе провоцирующих факторов – болезни сердца, легких, почек, печени и крови. Также повышается риск гипоксии при эндокринных заболеваниях и онкологических процессах. Например, после предшествующих операций желательно проконсультироваться с узкопрофильным специалистом относительно предстоящей беременности.
Другие патологии:
- гормональные нарушения;
- резус-конфликт;
- инфекции мочеполовой системы;
- гестоз, токсикоз;
- сахарный диабет;
- эмоциональная нестабильность, стресс;
- болезни дыхательной системы.
Можно ли предупредить гипоксию плода?
* Старайтесь дышать свежим воздухом. Если вы живете в городе, попробуйте гулять рано утром или поздно вечером, когда на улицах не так много транспорта. Постарайтесь периодически выезжать в бор или за город. Регулярно проветривайте помещения. Осваивайте техники правильного дыхания, которые обеспечат дополнительный приток кислорода к клеткам. Старайтесь не носить тесной одежды, которая может затруднить дыхание.
* Проконсультируйтесь со своим гинекологом по поводу назначения препаратов-антигипоксантов. Как правило, врачи рекомендуют некоторые из них (например, актовегин, инстенон) в профилактических целях.
* Нередко гинекологи прописывают и курс кислородных коктейлей, которые являются отличным средством для лечения и профилактики гипоксии. Помните о том, что эти коктейли лучше всего принимать в стационаре, либо приобрести устройство для их изготовления в аптеке. Аналогичные напитки, продающиеся на улице или в торговых центрах, не рекомендуется употреблять во время беременности из-за содержащихся в них химических добавок!
* Заваривайте чай из трав, улучшающих кровообращение: листья черной смородины, липа, мелисса. Список этих растений намного больше, однако далеко не все из них допускается принимать во время беременности. Такой напиток будет вкусным как в горячем виде (с медом, лимоном, имбирем), так и в охлажденном (с кубиком льда, лаймом и свежей мятой).
* Современным, доступным и эффективным средством в борьбе с гипоксией является профилактическая кислородотерапия, в том числе при помощи кислородного коктейля либо домашнего концентратора кислорода.
Компенсировать нехватку кислорода в организме беременной женщины и её будущего ребёнка можно при помощи проведения кислородных процедур. Это эффективный способ, который поможет поддержать крепкое здоровье и отличное самочувствие. Приобретение кислородного концентратора для использования в домашних условиях – это выгодная инвестиция в своё здоровье.
Процедура не требует много времени. Несколько минут в день достаточно для того, чтобы насытить организм кислородом, создать комфортные условия для роста и развития плода (перед проведением процедур необходимо проконсультироваться со специалистом).
Также помимо обычной кислородотерапии, современное оборудование позволяет делать ингаляции с необходимыми для нормального развития организма добавками и лекарствами!
Научные материалы и исследования:
1. Энтеральная оксигенотерапия в акушерской и гинекологической практике, Кубицкая Ю.В., Ипатова М.В. (Русский Медицинский Журнал)
2. Эффективность энтеральной оксигенации в комплексной профилактике и лечении ранней плацентарной недостаточности при невынашивании, Радзинский В.Е., Ордиянц И.М., Абдурахманова О.Г. (Русский Медицинский Журнал)
3. Оксигенотерапия в ранние сроки беременности, Радзинский В.Е., Ордиянц И.М., Абдурахманова О.Г. (Русский Медицинский Журнал)
Адаптивные реакции при гипоксии
Адаптация плода бывает экстренной и долговременной.
В первом случае речь идет о таких показателях:
- Система внешнего дыхания. Увеличивается объем альвеолярной вентиляции.
- Сердце. Усиливается сердечный выброс.
- Сосудистая система. Кровоток централизуется.
- Кровеносная система. Меняются свойства гемоглобина.
- Система биологического окисления. Повышается эффективность.
Долговременная адаптация к голоданию возникает вследствие хронической гипоксии, сохраняются после ее прекращения. Плоду приходится приспосабливаться в условиях недостаточного кровообращения, дисфункции легких и продолжительной анемии.
Диагностика гипоксии
Оценка состояния плода должна быть комплексной, включать в себя несколько методов, которые дополняют друг друга:
- Аускультация.

Исследование проводится при каждом посещении женщиной женской консультации, начиная с 18 – 20 недель беременности, когда становится возможным высушивание сердца плода. Для этого врач-акушер-гинеколог использует стетоскоп – прибор, представляющий собой трубочку с расширениями в виде воронки на обоих концах. Широкую часть устройства доктор прикладывает к животу матери в область наилучшего выслушивания сердца плода.
С помощью акушерского стетоскопа можно оценить частоту сердечных сокращений, ритм и звучность тонов. К выполнению манипуляции прибегают и во время родов для оценки реакции плода на сокращение матки – схватку.
Благодаря своей простоте и дешевизне метод широко используется и не имеет противопоказаний, но точность исследования уступает инструментальным. К тому же сердцебиение малыша нельзя прослушать во время схватки, а погрешность в подсчёте сокращений сердца достигает 10 – 15 ударов.
- Кардиотокография (КТГ).
Метод хорошо себя зарекомендовал в диагностике гипоксических состояний плода. Суть исследования заключается в регистрации электронной активности сердечных сокращений будущего ребёнка. Для этого на оголённый живот беременной женщине крепится специальный датчик, который регистрирует сердцебиение плода и сокращения матки. Данные, полученные при обследовании, фиксируются на листе бумаги в виде кривых.
Затем опытный специалист интерпретирует результаты кардиотокографии. Современные приборы имеют функцию автоматической расшифровки, которая помогает врачу поставить точный диагноз.
Оценки подлежат следующие параметры КТГ:
- базальный ритм – средняя частота сердечных сокращений, составляющая в норме 110 – 160 ударов в минуту;
- амплитуда – нарушение регулярности сокращения мышц сердца, колеблющаяся в норме от 5 до 30 уд/мин;
- децелерации – периоды уменьшения сердцебиений плода, повторные эпизоды которых могут указывать на серьёзное кислородное голодание у ребёнка;
- акселерации – эпизоды учащения сердечных ударов, которые возникают при сокращении матки или повышении двигательной активности плода, и не превышают 3 за четверть часа.
- Ультразвуковое исследование.
Метод является абсолютно безопасным и высокоинформативным, поэтому должен проводиться как скрининговое обследование всем женщинам. Обычно УЗИ проводится трижды: в 11 – 13 недель, 20 – 21 и 30 – 34 недели.
Кроме того, врач может назначить внеплановое исследование, если есть показания. Суть метода заключается в отражении посылаемых датчиком ультразвуковых волн от исследуемого органа. Эти сигналы фиксируются и воспроизводятся на монитор прибора.
С помощью УЗИ врач определяет состояние здоровья малыша, правильное развитие органов, двигательную активность крохи. Огромное значение имеет оценка состояния плаценты, её размер, расположение, толщина и степень созревания.
Для определения гипоксии плода ультразвуковое исследование дополняется допплерометрией, с помощью которой фиксируется движение крови в сосудах. Современные аппараты для ультразвукового исследования оснащены функцией допплерометрии.
Для каждого срока беременности подходит определённый метод диагностики гипоксии. В первом триместре наиболее информативно УЗИ, допплерометрия показательна в 18 – 26 недель беременности, а определение биопрофиля плода с 26-ой недели. Метод кардиотокографии наиболее информативен после достижения плода 30 недель гестации.
- Биопрофиль плода.

Оценка биофизического профиля плода позволяет комплексно оценить состояние здоровья крохи и выявить гипоксию. Для этого используются данные УЗИ и результаты нестрессового теста КТГ, оценки частоты акселераций.
В ходе исследования определяется 6 параметров:
- дыхательные движения плода;
- двигательная активность крохи;
- количество акселераций;
- объём околоплодных вод;
- мышечный тонус плода;
- зрелость плаценты.
Каждый показатель оценивают от 0 до 2 баллов, которые затем суммируются. Результат более 8 баллов считается нормальным, а менее 4 указывает на выраженную гипоксию.
Классификация гипоксии плода
В зависимости от причин кислородное голодание бывает острым (стремительным) и хроническим (вялотекущим), одинаково опасно для внутриутробного развития.
Острая гипоксия
Чаще острое кислородное голодание развивается в родах, в результате чего ребенок может появиться на свет инвалидом. Из-за нехватки нарушается работа внутренних органов и систем организма, высока вероятность асфиксии плода.
Характерная симптоматика:
- учащенное сердцебиение;
- глухость тонов сердца;
- аритмия;
- нарушенная двигательная активность;
- синюшность кожного покрова и т.д.
Поставить диагноз могут врачи по видимым симптомам, а уточнить его путем комплексного клинического обследования.

Что может влиять на развитие
Хроническая гипоксия плода
Определяется сложнее, поскольку плод постепенно привыкает к нехватке кислорода, адаптируется к новым условиям жизнедеятельности. Диагностировать патологический процесс можно клиническим путем либо по обнаружению провоцирующего фактора (резус-конфликт, инфицирование или перенашивание плода, т.д.).
Шкала Апгар
Нужна для определения степени тяжести гипоксии. Разработана в 50-х годах прошлого века.
Учитываются следующие 5 факторов:
- Рефлексы. Проверяется реакция новорожденного на катетер в полости носа.
- Активность дыхания. Определяется характер дыхания малыша через стетоскоп.
- Мышечный тонус. Ручки и ножки крохи принудительно сгибаются, после чего определяется характер их движения.
- Цвет кожи. При синюшном кожном покрове появляется подозрение на гипоксию.
- Сердцебиение. Измеряется активность сердечной мышцы, выявляются посторонние шумы.
Тяжелая форма гипоксии наблюдается при показателях 0-3 балла по шкале Апгар, умеренная – при 3-7 баллах. Тогда как здоровый ребенок получает общую оценку 8-10 баллов. Первые минуты жизни показатель снижен на фоне бледной кожи и нарушенного тонуса мышц новорожденного. Но уже через 5 минут приходит в норму.
Патогенез (что происходит?) во время Гипоксии плода:
Устойчивость плода к гипоксии определяется большим минутным объемом сердца, достигающим 198 мл/кг (у новорожденного 85 мл/кг, у взрослого человека 70 мл/кг); увеличением ЧСС до 150—160 в минуту; значительной кислородной емкостью крови плода (в среднем 23%); фетальным гемоглобином. К последнему присоединяется кислород за короткое время, а потом переходит тканям, потому в единицу времени ткани получают довольно много кислорода. Процент фетального из всего гемоглобина составляет около 70% в эритроцитах плода.
Плод от нехватки кислорода защищен строением сердечно-сосудистой системы плода. В ней есть 3 артериовенозных шунта: венозный проток, межпредсердное овальное отверстие, артериальный проток. Из-за соединения артерий и вен в органы плода поступает смешанная кровь. Потому рО2 у плода снижается медленнее, чем у взрослого человека, если развивается состояние гипоксии. Больше, чем новорожденный ребенок, плод применяет анаэробный гликолиз. За счет чего он обеспечен серьезными запасами гликогена, пластических и энергетических продуктов обмена в жизненно важных органах. При этом развивается метаболический ацидоз, из-за чего плод еще более устойчив к кислородному голоданию. Такие защитные механизмы предусмотрены природой.
Если нехватка кислорода по каким-то причинам произошла, сначала усиливаются функции мозгового и коркового слоев надпочечников плода, выработка катехоламинов и других вазоактивных веществ. Это приводит к тахикардии, повышается тонус периферических сосудов. Это, в свою очередь, приводит к централизации и перераспределению кровотока:
- усиливается кровообращение в головном мозге
- снижается кровоток в легких, кишечнике, почках, коже, селезенке
- возникает ишемия выше перечисленных органов
- увеличивается минутный объем сердца
- усиливается кровообращение в надпочечниках, плаценте
При ишемии кишечника у плода может произойти раскрытие анального сфинктера и выход мекония в околоплодные воды. Далее долго длящаяся тяжелая гипоксия вызывает резкое угнетение большинства функциональных систем плода – это в основном надпочечники. Потому снижается уровень кортизола и катехоламинов в крови. Угнетаются жизненно важные центры плода, происходит снижение артериального давление, уменьшается частота сердечных сокращений.
Также в патогенезе играют роль выраженные нарушения в системе микроциркуляции. Снижается тонус артериол и прекапилляров, что приводит к расширению сосудов. Увеличивается объем сосудистого русла, потому замедляется кровоток, в крайней форме это может привести к стазу. Из-за снижения скорости кровотока и появления ацидоза становится выше вязкость крови, агрегационная активность клеток крови и коагуляционный потенциал с развитием ДВС-синдрома, уменьшением газообмена в тканях плода.
Согласно исследованиям последних лет, в патогенезе нарушений при гипоксии плода играет роль оксид азота. Это универсальный регулятор тонуса сосудов, который вырабатывают клетки эндотелия (в том числе в пуповине и амнионе). Оксид азота является вазодилататором, он тормозит процесс объединения тромбоцитов и предотвращает их прилипание к сосудистой стенке.
Нарушения клеточного питания сосудистой стенки вызывает повышение ее проницаемости. Из сосудистого русла выходят жикная кровь частично и форменные элементы. Данные изменения приводят к появлению:
- гемоконцентрации
- гиповолемии
- диапедезных кровоизлияний в органы
- отеку тканей
- массивным кровоизлияниям в жизненно важные органы плода (в некоторых случаях)
Кислородная недостаточность приводит к изменениям метаболических процессов, в результате чего в организме накапливается всё больше недоокисленных продуктов обмена. В спецлитературе это называется патологическим метаболическим или респираторно-метаболическим ацидозом. Тяжелая и длительная гипоксия плода проходит с активацией перекисного окисления липидов, при этом высвобождаются токсичные радикалы, которые оказывают угнетающее действие на ферментативные реакции, нарушают структурно-функциональные свойства клеточных мембран, снижают активность дыхательных ферментов, повышают проницаемость мембран.
Меняется баланс ионов калия, которые выходят из клеточного пространства, обусловливая гиперкалиемию. Последняя вместе с ацидозом и гипоксией имеет место в структуре развития перевозбуждения парасимпатической нервной системы и развитии брадикардии у плода. Выше описанные значительные изменения макро- и микрогемодинамики, метаболизме приводят к тому, что в тканях жизненно важных органов плода развиваются некрозы и ишемия. В первую очередь это происходит в надпочечника и в центральной нервной системе.
Гипоксия плода: причины
бронхиальной астмыбронхита
- внутриутробное инфицирование;
- продолжительное давление на головку в момент родов;
- врожденные пороки развития;
- гемолитические заболевания.
Заболевания и состояния матери
Физиологическая перестройка
- Повышается частота сердечных сокращений, склонность к свертываемости крови. На 30-40% увеличивается объем циркулирующей крови в сосудах.
- Понижается сила сердечных сокращений, уменьшая приток крови к матке.
- Ослабляются стенки вен под воздействием прогестерона — гормона, который обеспечивает вынашивание беременности, расслабляя мышцы матки.
- Мышца, разделяющая брюшную и грудную полость (диафрагма), на последних месяцах беременности поднимается выше за счет роста плода и повышения давления в брюшной полости.
- Матка по мере своего роста давит на вены в малом тазу, по которым кровь возвращается от ног, затрудняя ее отток.
Железодефицитная анемия эритроцитованемииПоражения сердечно-сосудистой системы
- Врожденные и/или приобретенные пороки сердца и сосудов. При тяжелых пороках беременность противопоказана, поскольку возможна гибель будущей матери.
- Миокардит (воспаление сердечной мышцы) и эндокардит (воспаление внутренней оболочки сердца) — тяжелые состояния, которые являются осложнениями других заболеваний (инфекционных, аутоиммунных).
- Варикозное расширение вен и тромбофлебит (воспаление вен).
- Повышение артериального давления, стенокардия и другие.
Заболевания органов дыханияхроническая обструктивная болезнь легкихИзменение гормонального балансасахарном диабетещитовидной железыКурениеСтресс, недосыпание и психоэмоциональное напряжениестрессакортизолаВнутриутробная инфекцияИнфекционные заболеваниябактериямивирусамигрибкамимикоплазмацитомегаловирускраснухигриппастрептококкистафилококкиотекаинтоксикацияОтравления и интоксикациирвотыпоносаповышается температураотравленииПатология со стороны маткиЭндометриозПодробнее об эндометриозеАномалии строения матки:
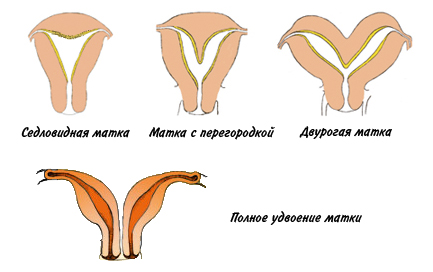
Нарушение маточно-плацентарного кровотока
Эклампсия или преэклампсиягестозтоксикозартериальное давлениеПреждевременная отслойка плацентыотслойкегематомаматочное кровотечение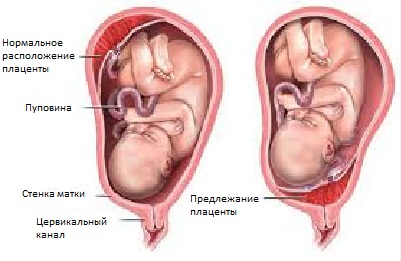 Нарушение прикрепления плаценты — предлежание плацентыПереношенная беременность или преждевременное старение плаценты
Нарушение прикрепления плаценты — предлежание плацентыПереношенная беременность или преждевременное старение плаценты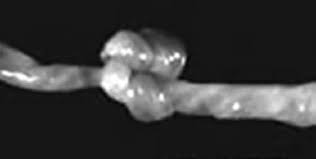 Аномалии пуповиныпуповинабеременностиАномалия плацентыИнфаркт плаценты
Аномалии пуповиныпуповинабеременностиАномалия плацентыИнфаркт плаценты
Особенности течения и осложнения настоящей беременности
Угроза преждевременных родовИстинный повышенный тонус маткиМногоплодная беременностьМаловодие или многоводие
Заболевания и состояния плода
Несовместимость группы крови и/или резус фактора матери и плодаАномалии развития и/или наследственные заболевания у плода
Гипоксия плода во время родов или асфиксия новорожденного
родовАспирацияПреждевременные родыНарушения родовой деятельности
- Некоординированная родовая деятельность — спастические, беспорядочные и болезненные сокращения мышц матки во время схватки. Раскрытие шейки матки замедлено.
- Слабая родовая деятельность — мышечные сокращения матки не обладают достаточной силой и продолжительностью, промежутки между схватками увеличены, раскрытие шейки замедлено.
- Бурная родовая деятельность — сокращения мышц матки во время схваток или потуг частые и сильные (через 1-2 минуты). Возможны стремительные роды — в течение 1-3 часа, или быстрые — до 5 часов.
- Тетанус матки — мышцы матки напрягаются в момент схватки и не расслабляются, приводя к замедлению или прекращению родов.
Наложение акушерских щипцов, длительное стояние головки плода в родовых путях матери в одной плоскостиголовной мозг



