Лечение синусита с промыванием носа
Содержание:
- Сухие углекислые ванны: показания и противопоказания
- Что делать, если у Вас длительный, непроходящий насморк?
- Циннабсин – аналоги, цена
- Гайморит и беременность
- Виды кислородотерапии
- Симптомы трахеита
- Причины
- Лечение аллергического бронхита
- Можно ли ингаляции при беременности?
- Опасность насморка и длительной заложенности носа для здоровья беременной
- Лечение пневмофиброза
- Прогноз
- Наши врачи гинекологи
- Как лечить у взрослого
- Методы диагностики трахеита
- Лечение острого обструктивного бронхита
Сухие углекислые ванны: показания и противопоказания

Что это такое, сухая углекислая ванна, мы уже выяснили, остается разобраться, какую пользу она приносит, кому показана, а для кого подобные процедуры должны оставаться под запретом. Сперва обязательно сходите к своему лечащему врачу. Только он может провести тесты и исследования, и дать разрешение.
Польза и показания
- Чаще всего процедуры назначаются при заболеваниях сердечно-сосудистой системы. При них лучше не погружаться в воду, которая оказывает гидромеханическое давление. Потому сухой газ в этом случае как раз то, что нужно.
- Показаны ванны гипертоникам, так как могут качественно помочь расширить сосуды для понижения артериального давления. Сопротивляемость, прочность и эластичность стенок сосудов заметно возрастает.
- Углекислые ванны замедляют окислительные процессы в организме, то есть предотвращают преждевременное старение.
- Газ, попадающий в организм через ткани, улучшает состояние бронхов и благотворно влияет на разные легочные проблемы. Потому зачастую их назначают при затяжном кашле, бронхитах,. показаны они как терапия при воспалении легких.
- Углекислота влияет на иммунную систему, поддерживает и активизирует ее. Ванны позволяют организму более активно бороться с бактериями и вирусами, попадающими извне. После процедур люди менее подвержены простудам, меньше болеют.
- В борьбе с избыточным весом проблемой становится неспособность кожи быстро вернуться к исходной эластичности. Она может обвисать складками, некрасиво морщиться. Углекислые ванны позволяют разгладить дерму, сделать ее более податливой. Они подстегивают регенерацию клеток, способствуя их более быстрому восстановлению, потому их назначают при целлюлите.
- Пациенты обычно говорят о серьёзном расслабляющем эффекте: они ощущают умиротворение и спокойствие. Поэтому подобные процедуры назначают при постоянном стрессе, нервных расстройствах или синдроме хронической усталости, затяжных депрессиях. При апатии, агрессивном поведении, бессоннице или постоянном желании спать ванны с углекислотой тоже помогут.
Противопоказания

Несмотря на всю пользу сухих углекислых ванн, нельзя забывать, что принимать их всем подряд без разбора нельзя. Есть ряд прямых противопоказаний, с которыми придется считаться.
- Хронические заболевания в стадии обострения.
- Активизация воспалительных процессов, повышенная температура тела.
- Беременность на любом сроке.
- Подозрение на онкологические проблемы.
- Тромбоз, тромбофлебит или любые другие заболевания, связанные с образованием сгустков крови.
- Неврологические и невротические заболевания.
- Психические болезни.
- Сердечная астма.
- Ревматизм в острой стадии.
- Климактерический период с ангионевротическими явлениями.
- Печеночная, сердечная или почечная недостаточность.
Противопоказаний довольно много, а человек может сам не догадываться, какие проблемы имеет. Потому нельзя назначать процедуры самостоятельно, не посоветовавшись с врачом.
Рекомендации после принятия углекислых ванн
Отзывы о сухих углекислых ваннах преимущественно носят положительный характер. Но не помешает знать также, как себя вести во время и после процедур.
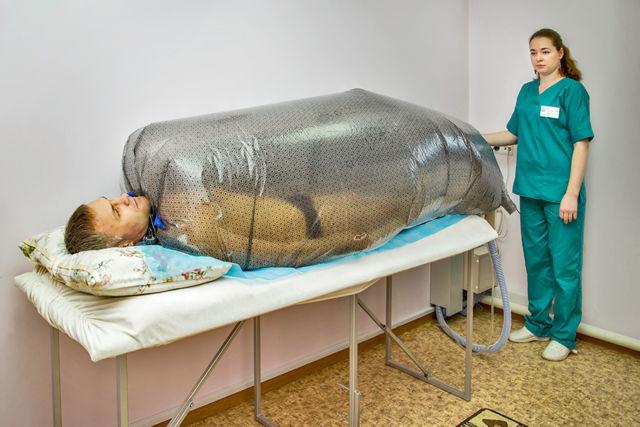
- Берите с собой купальник или плавки. Чем больше площадь воздействия газа на открытую кожу, тем эффективнее ванна.
- Прихватите полотенце. Возможно, придется стереть пот или даже принять душ после процедуры.
- После ванны нужно посидеть в спокойствии полчаса-час. Обычно это обеспечивается салонами или медицинскими центрами, где есть комната отдыха с удобными креслами, журналами или телевизором.
- После принятия углекислых ванн нужно постараться избегать переохлаждения, в особенности, в зимний период. Двухнедельный курс процедур и еще две недели после него, никак не лучшее время, чтобы отправляться на каток или лыжные прогулки, нельзя загорать на солнце, посещать солярий.
Эффективность процедуры
В зависимости от того, с какой проблемой человек решает справиться при помощи сухих углекислых ванн, эффект может быть разным и наступить в разное время. Если целью является лечение сердечно-сосудистой дистонии, то стойкое улучшение состояния можно обнаружить после третьей процедуры.
При лечении легочных болезней облегчение порой наступает уже с первого-второго сеанса. При устранении целлюлита и снижении избыточной массы, придется подождать, прилагая много дополнительных усилий. Ведь для этого важен комплексный подход: соблюдение диеты, физические нагрузки и правильный психологический настрой.
Что делать, если у Вас длительный, непроходящий насморк?
Не откладывайте свой визит в специализированную ЛОР клинику или ЛОР кабинет к врачу оториноларингологу. В Москве это можно сделать в ЛОР клинике номер 1. И тем более не занимайтесь самолечением, помня о высоком риске развития у Вас медикаментозного ринита. Чем дольше Вы пытаетесь справиться с симптомами самостоятельно, тем сложнее будет восстановить носовое дыхание безоперационными методами, в связи с тем, что отек уже перерастает в истинную гипертрофию (разрастание ткани носовых раковин, не способное к сокращению).
Для диагностики вазомоторного ринита в ЛОР клинике №1 применяется эндоскопический осмотр ЛОР органов, Ультразвуковое исследование придаточных пазух носа, лабораторные методы исследования, а также при необходимости возможны консультации врача аллерголога-иммунолога, гастроэнтеролога, эндокринолога, чего в большинстве случаев достаточно для постановки диагноза.
Очень важно, чтобы ЛОР клиника была достаточно оснащена физиотерапевтическими методами лечения для того, чтобы помочь безоперациоенно максимально снять отек и заложенность, уменьшить слизеобразование. Наиболее эффективной для лечения вазомоторного ринита является УЗОЛ-терапия – безболезненный метод орошения слизистых оболочек полости носа лекарственным раствором, с одновременным озвучиванием ультразвуком
Действие ультразвука наиболее эффективно для снятия отека и снижения слизеобразования. Курс процедур 10-15, обычно уже на 3-5 процедуру пациент чувствует значительное улучшение, после проведения курса терапии перестает пользоваться сосудосуживающими каплями, начинает свободно дышать носом не только днем, но и во время сна. Кроме УЗОЛ-терапии в лечении применяется фотохромотерапия, лазеротерапия, электрофорез лекарственных растворов, магнитотерапия. У 90-95% пациентов на фоне лечения восстанавливается носовое дыхание, уходят общие симптомы (снижение активности, утомляемость), нормализуется ночной сон
Наиболее эффективной для лечения вазомоторного ринита является УЗОЛ-терапия – безболезненный метод орошения слизистых оболочек полости носа лекарственным раствором, с одновременным озвучиванием ультразвуком. Действие ультразвука наиболее эффективно для снятия отека и снижения слизеобразования. Курс процедур 10-15, обычно уже на 3-5 процедуру пациент чувствует значительное улучшение, после проведения курса терапии перестает пользоваться сосудосуживающими каплями, начинает свободно дышать носом не только днем, но и во время сна. Кроме УЗОЛ-терапии в лечении применяется фотохромотерапия, лазеротерапия, электрофорез лекарственных растворов, магнитотерапия. У 90-95% пациентов на фоне лечения восстанавливается носовое дыхание, уходят общие симптомы (снижение активности, утомляемость), нормализуется ночной сон.
При неэффективности консервативного лечения, в ЛОР клинике№1 проводят малоинвазивное оперативное вмешательство: подслизистую вазотомию нижних носовых раковин электрохирургическим методом. При этом происходит значительное сокращение нижних носовых раковин в размере, освобождение общих носовых ходов, что дает свободу носовому дыханию. Именно подслизистая вазотомия является наиболее предпочтительным из хирургических вмешательств, так как практически не имеет осложнений, очень легко переносится, производится под местным обезболиванием и не нуждается в последующем тампонировании носовой полости (которая необходима при обычных оперативных вмешательствах), поэтому не требует какого-либо восстановительного периода.
Если у Вас непроходящая проблема с заложенностью носа и насморк, не откладывайте, обратитесь за помощью к врачу оториноларнгологу и Вы убедитесь насколько меняется качество жизни, работоспособность и Ваше настроение, когда эта проблема решается.
Голосуйте за свободу носового дыхания!
Циннабсин – аналоги, цена
Согласно многочисленным отзывам, гомеопатический препарат довольно эффективен и отлично переносится детьми. Но у него есть существенный недостаток – это цена. За упаковку Циннабсина придется отдать более 700 рублей. Поэтому многие пациенты ищут для лечения более дешевые аналоги.
Синупрет или Циннабсин
Синупрет к гомеопатии отношения не имеет. Это комбинированный растительный препарат, с помощью которого лечат:
- синуситы;
- различные риниты;
- трахеобронхиты;
- трахеиты;
- пневмонию;
- грипп;
- ларингит;
- бронхит;
- фарингит;
- гайморит.
Таблетки и капли Синупрет особенно хорошо себя зарекомендовали при их применении для лечения воспалений придатков носа. Растительное средство состоит из натуральных компонентов, поэтому негативного влияния на организм не оказывает.
Препарат Синупрет применять можно только с шестилетнего возраста. Также его не назначают при беременности и лактации.
По отзывам пациентов, растительное средство помогает предотвратить простуду и эффективно справляется с запущенными гайморитами.
Цена на упаковку Синупрета, в которую входит 50 драже – от 300 рублей. Стоимость 100 мл капель – от 350 рублей.
Тонзилгон
Препарат с растительной основой применяется при патологиях горла и верхних дыхательных путей. Его в основном назначают для лечения ларингитов, фарингитов, тонзиллитов. Тонзилгон по всей носоглотке снимет воспалительные процессы.
Лекарственное средство имеет хорошее соотношение качества и цены, а также много положительных отзывов пациентов. Цена на капли Тонзилгон – от 280 рублей, а драже – от 270 рублей.
Геломиртол
Растительный препарат отхаркивающего действия выпускается в виде капсул. Оказывает антибактериальное, противовоспалительное действие и помогает вывести из дыхательных путей мокроту.
Применять Геломиртол можно детям только с десятилетнего возраста. Противопоказан во время беременности.
Цена на 20 капсул Геломиртола по 120 мг – от 324 рублей. По отзывам пациентов, лекарственное средство довольно быстро улучшает отхождение мокроты и снимает другие симптомы бронхита.
Особые указания
При приеме Циннабсина и других гомеопатических средств следует иметь в виду, что в начале лечения может наступить временное ухудшение состояния. В этом случае необходимо проконсультироваться с лечащим врачом и прекратить прием драже.
Гайморит и беременность
Синусит (гайморит) может быть вызван вирусами или бактериями, а также грибками. Это заболевание также может быть сопутствующим признаком аллергии или иметь другие неинфекционные причины.

Признаки синусита (гайморита) при беременности
Риск синусита увеличивается, когда иммунная система слаба или есть неблагоприятные анатомические условия. К ним относятся, например, сужение синусных отверстий (соустья пазух) в носовой полости, большие носовые раковины или искривление носовой перегородки. Особенно подвержены риску женщины, у которых в анамнезе ранее были случаи заболеваемости гайморитом.
Симптомы воспаления околоносовых пазух включают в себя:
- Боль и ощущение «ограниченного» давления в области лица;
- Головные боли;
- Ухудшение обоняния;
- Блокировка носового дыхания;
- Общее чувство слабости;
- Лихорадка;
- Гнойные назальные выделения.
Как правило, синусит не опасен для будущего ребенка. Редкими исключениями являются бактериальные инфекции околоносовых пазух, которые могут привести к осложнениям. Они в свою очередь приводят к риску заражения крови (сепсис), что может привести к выкидышу. Поэтому к каждому синуситу нужно относиться настороженно и своевременно получать квалифицированное лечение.
Виды кислородотерапии
В зависимости от пути введения кислорода способы кислородной терапии разделяют на два основных вида:
- ингаляционные (легочные) — через катетеры, интубационные трубки, маски;
- неингаляционные — энтеральный, внутрисосудистый, подкожный, внутриполостной, внутрисуставной, субконъюнктивальный, накожный (общие и местные кислородные ванны).
Проведение кислородотерапии
Наиболее распространенные методики:
- введения кислорода через носовой катетер
- использование кислородной палатки, тентов, кувез для новорожденных;
- гипербарическая оксигенация (ГБО);
- проведение процедур в ваннах с подачей кислорода;
- использование аэрозольных баллончиков, подушек с газовой смесью;
- применение кислородных коктейлей на основе соков, отваров трав.
Техника проведения процедуры кислородотерапии:
- предварительная подготовка оборудования и пациента;
- подача газовой смеси;
- постоянный контроль за состоянием пациента;
- уход и наблюдение за пациентом после проведения процедуры.
Кислородотерапия: показания и противопоказания
Показания
- общая и местная гипоксия (кислородная недостаточность);
- заболевания дыхательной системы – астма, пневмония, эмфизема и др.;
- болезни сердца и сосудов;
- перенесенная коронавирусная инфекция;
- нарушения обменных процессов (в т. ч. ожирение);
- анемия;
- заболевания глаз — в некоторых случаях, например, при глаукоме, оксигенотерапия может снизить внутриглазное давление, что облегчит течение недуга.
Кроме того, её применение показано для:
- укрепления иммунной системы;
- улучшения концентрации внимания;
- снятия интоксикации (в том числе алкогольной);
- улучшения памяти;
- улучшения состояния кожного покрова;
- стабилизации работы нервной системы;
- повышения мышечной активности;
- профилактики заболеваний сердечно-сосудистой и дыхательной систем.
Кислородотерапия может помочь при:
- малоактивном образе жизни и хронической усталости;
- чувстве подавленности и высокой утомляемости;
- интенсивных физических нагрузках;
- проживании в неблагополучной экологической среде;
- при стрессовом образе жизни и повышенной раздражительности.
Противопоказания кислородотерапии
Процедуры кислородной терапии следует проводить под контролем медработников. Необходимо правильно соблюдать пропорции компонентов газовой смеси. Превышение концентрации кислорода и/или увеличение продолжительности сеанса может привести к нежелательным последствиям. Поэтому перед применением газовой смеси необходимо проконсультироваться с врачом и пройти медицинское
обследование.
«До недавнего времени считалось, что оксигенотерапия практически безвредна, однако систематический обзор свидетельствует о том, что излишняя оксигенация у пациентов с нормальной сатурацией увеличивает смертность. Обзор включал 25 рандомизированных контролируемых исследований, где пациенты получали свободную или контролируемую оксигенотерапию, смертность пациентов в группе свободной оксигенотерапии оказалась выше». Оригинальная статья опубликована на сайте РМЖ (Русский медицинский журнал).
Симптомы трахеита
Основной симптом трахеита – кашель. Также типичным симптомом трахеита является повышение температуры.
При трахеите бактериального и грибкового происхождения может наблюдаться затруднение дыхания и одышка.
Кашель
Кашель – это основной симптом трахеита.Кашель при трахеите носит приступообразный характер. Вначале заболевания кашель сухой, потом становится влажным, с отхождением густой мокроты. Приступы кашля обычно наблюдаются ночью. Днем приступ может быть спровоцирован глубоким вдохом, смехом, плачем или криком. Кашель при трахеите довольно мучительный, может вызывать боль за грудиной, которая в некоторых случаях сохраняется какое-то время после приступа кашля. При густой мокроте приступ кашля может вызвать рвотный рефлекс (кашель «доходит до рвоты»).
Температура
Для трахеита типично повышение температуры (обычно – не выше 38°C, у детей – до 39°C). Как правило, температура поднимается к вечеру. Больной чувствует сонливость, слабость, «разбитость». Могут увеличиваться подкожные лимфатические узлы.
Причины
Придаточные пазухи, включая гайморовы, созданы как естественный барьер на пути инфекций, фильтр для различных опасных веществ в воздухе. Они помогают согревать воздух, увлажнять его и очищать от примесей перед попаданием в гортань, и ниже по респираторному тракту. Основная причина воспаления и появления признаков гайморита – это проникновение бактерий, грибков или вирусов, аллергенов. Реже инфекция попадает с током крови из других, отдаленных очагов.
Нарушать работу пазух могут патологии иммунной системы, частые ОРВИ, респираторная форма аллергии, носительство патогенных бактерий в носоглотке (стафило-, стрепто- или менингококк).
Среди ключевых причин, которые могут привести к развитию гайморита, можно выделить:
- травматические воздействия, при которых повреждается слизистая пазух;
- неполноценное лечение насморка, простуды;
- заражение различными патогенными бактериями, вирусными, грибковыми инфекциями;
- ожоги слизистой носоглотки и пазух химическими соединениями, горячим воздухом;
- чрезмерная сухость воздуха при нахождении в помещениях;
- последствия тяжелых ОРВИ или гриппа;
- аномалии строения пазух и носоглотки;
- травмы в области носовой перегородки, ее искривление;
- полипозные или аденоидные вегетации;
- наличие аллергии на внешние раздражители, ряд лекарств;
- патологии, снижающие иммунную защиту;
- опухолевые процессы;
- лучевое воздействие;
- нерациональное использование капель и спреев для лечения насморка, что ведет к скоплению слизи и закупорке каналов.
Лечение аллергического бронхита
Аллергический бронхит симптомы и лечение у взрослых проводится после комплексного диагностического обследования. Постановка диагноза осуществляется на основе первичного осмотра пациента, детального изучения анамнеза, проведения лабораторного и инструментального диагностического обследования.
Чтобы выявить воспалительный процесс в бронхах, врач дает направление на такие процедуры:
- общий анализ крови;
- бактериологический посев мокроты;
- рентгенография грудной клетки;
- спирометрия.
Также важно выявить аллерген, потому что без его устранения медикаментозное лечение не принесет должных результатов и при последующем контакте с раздражителем болезнь рецидивирует
Для идентификации возбудителя назначаются такие процедуры:
- аллергические пробы;
- анализ крови на иммуноглобулины;
- иммуноблоттинг.
Человек, склонный к аллергическим реакциям, должен исключить из жизни все факторы, провоцирующие острый иммунный ответ:
- пыль;
- животных;
- одежду из натуральной шерсти;
- постельные принадлежности с такими наполнителями как пух, перо;
- некоторые продукты, например, мед, цитрусовые, шоколад и пр.;
- агрессивные средства гигиены и стирки;
- некоторые лекарственные средства.
Если аллерген больше не присутствует в жизни человека, риск рецидива аллергического бронхита будет сведен к минимуму
Для предупреждения обострений немаловажно соблюдать правила здорового образа:
- отказаться от вредных привычек, таких как алкоголь, сигареты;
- наладить питание;
- малоподвижному образу жизни отдавать предпочтение активному времяпрепровождению;
- раз в году проходить санаторно-курортное лечение;
- исключить стрессовый фактор.
Можно ли ингаляции при беременности?
Беременным запрещено принимать многие лекарства. В таком случае им остается лечиться народными средствами. Но при этом не следует забывать о такой процедуре, как ингаляция. Она считается полностью безопасной для будущей мамы и ее малыша, если у нее нет противопоказаний, и были правильно выбраны препараты.
Делать ингаляции можно на любом сроке беременности. Они помогают вылечить насморк, кашель, снять отек и заложенность носа (актуальная статья: Заложенность носа при беременности>>>). Но, несмотря на всю их безопасность, женщине необходимо придерживаться некоторых правил:
- Правильный выбор средства;
- Если у вас есть аллергия на некоторые лекарственные средства или травы, то от них нужно отказаться;
- При возникновении недомогания или других неприятных симптомов, процедуру нужно немедленно прекратить;
- Не все лекарственные растения можно использовать беременным. Для лечения подойдут ромашка, липа, эвкалипт, зверобой и чабрец;
- Из эфирных масел можно взять растворы мяты, лаванды, розы или эвкалипта (читайте статью по теме: Ромашка при беременности>>>;
- Допускается использовать специальные растворы, которые продаются в аптеке. Ингаляция с физраствором при беременности безопасно и эффективно увлажняет слизистые оболочки, ускоряя выздоровление.
- Правильный выбор температуры;
- Делая ингаляцию, необходимо выставлять температуру не выше 40 градусов. При более высокой температуре возможен ожог или повышение артериального давления;
- После окончания процедуры, рекомендовано воздержаться от еды и даже разговоров на протяжении 1 часа;
- Также нельзя сразу выходить на улицу, если температура воздуха ниже +10 градусов.
- Следите за правильным дыханием.
- В случае, если вас беспокоит насморк, то во время процедуры необходимо дышать носом. При кашле или боли в горле, нужно делать глубокие вдохи ртом;
- Продолжительность процедуры в среднем должна составлять 10 минут и зависит от используемого действующего вещества: используя отвар лекарственных трав, можно дышать 10 минут, а при использовании масляных растворов – не более 7.
Важно! При высокой температуре тела от ингаляции лучше отказаться. Ингаляция не рекомендуется тем, у кого есть проблемы в работе сердечно-сосудистой системы или болезни крови
Опасность насморка и длительной заложенности носа для здоровья беременной
В медицине насморк называется ринит. Это воспаление слизистой оболочки носа с выделением слизи из носовых ходов. Чаще всего причиной насморка является попадание в организм вирусов, бактерий или аллергенов. Однако порой мы не обращаем внимания на выделения из носа, следуя народной поговорке: «Если насморк лечить – он пройдёт за семь дней, а если не лечить, то за неделю». Но такой принцип действия, а точнее – бездействия, может привести к возникновению осложнений.
При рините заложен нос, который выполняет функцию фильтра. Благодаря ресничкам, находящимся в носовой полости, в лёгкие поступает очищенный воздух. Кроме того, кислород, проходя сквозь носовые пазухи, становится тёплым и влажным, что облегчает процесс газообмена. Когда нос заложен, человек дышит ртом, который не обеспечивает терморегуляционную, увлажняющую, очищающую функции. В организм поступает сухой холодный воздух, содержащий вредоносные частицы. Таким образом, насморк может повлечь за собой разнообразные инфекционные заболевания, а также синусит и отит, которые требуют комплексного и более сложного лечения.
У беременных затяжной насморк может привести к кислородному голоданию плода – гипоксии, что негативно сказывается на его здоровье и развитии. Последствия гипоксии могут быть как незначительными, так и очень серьёзными. Если кислородное голодание появляется на ранних сроках, есть большая вероятность развития аномалий. На поздних – отставание размеров плода от норм, характерных для определённого срока беременности, а также поражение центральной нервной системы.
Поэтому важно не затягивать с лечением простудных заболеваний, особенно в период ожидания ребёнка. Почаще используйте морскую воду для промывания носа при беременности
Лечение пневмофиброза
Если выявлены локальные поражения в легких после воспалительных или деструктивных процессов, пневмофиброз развивается на фоне регулярно возникающих инфекционных процессов, то врач-пульмонолог назначает антибактериальную терапию, противовоспалительные средства, а также физиотерапевтические процедуры, улучшающие отхождение мокроты.
В нашем центре мы разработали уникальные программы реабилитации после перенесенной пневмонии для ранней профилактики и лечения пневмофиброза.
Эти программы составлены с использованием современных плацентарных препаратов российского и японского производства.
Разработаны различные варианты реабилитационных программ, с учетом индивидуальных особенностей, выраженности остаточных явлений, сопутствующих заболеваний.
Прогноз
При пневмонии, обусловленной коронавирусной инфекцией, для
большинства категорий населения прогноз благоприятный. В 50—60% случаев она
протекает в легкой форме. Осложнения возникают только у 3—10 % больных, а
летальный исход наблюдается у 1—4% людей, но в старшей возрастной группе 65+
смертность в разных странах достигает 20%.
При этом оценка динамики состояния пациента при перенесении
пневмонии после коронавируса осуществляется на основании имеющейся клинической
картины
Рентгенологическим показателям уделяется значительно меньшее внимание,
поскольку даже через месяц КТ может показывать те же изменения в легких, что и
в разгар болезни. Поэтому контрольную томографию следует проводить не ранее чем
через 3—6 месяцев после начала болезни
Наши врачи гинекологи
Алексеева Ирина Михайловна
Акушер–гинеколог
взрослый/детский
Онлайн запись
Садриева Альбина Хайдаровна
Онлайн запись
Голованова Светлана Юнадьевна
Акушер-гинеколог, гематолог
взрослый
Онлайн запись
Хасанов Албир Алмазович
Акушер-гинеколог взрослый
Доктор медицинских наук
Онлайн запись
Нуруллина Диляра Владимировна
Акушер-гинеколог
взрослый
Онлайн запись
Голованов Леонид Аркадьевич
Акушер–гинеколог взрослый
Кандидат медицинских наук
Галькиева Наиля Анваровна
акушер-гинеколог
взрослый/детский
Онлайн запись
Садриева Марьям Равилевна
Акушер-гинеколог взрослый
Онлайн запись
Исламова Лейсан Тафкилевна
Акушер-гинеколог
взрослый/детский
Онлайн запись
Красильникова Мария Сергеевна
Акушер–гинеколог
взрослый
Онлайн запись
Как лечить у взрослого
Терапия болезни должна быть комплексной. Она направлена на борьбу с инфекцией, устранение воспаления, налаживание оттока слизи из пазух и улучшение носового дыхания. В неосложненных случаях возможно лечение гайморита дома под постоянным контролем оториноларинголога. В тяжелых случаях и при необходимости хирургического лечения пациент госпитализируется в стационар.
Возможно консервативное лечение с назначением антибактериальных препаратов, противовоспалительных средств, антигистаминных препаратов и различных капель, спреев для носа. Также применяют пункционное лечение или хирургические вмешательства. Выбор зависит от возраста пациента, вида патологии, тяжести состояния и возможных осложнений.
Многим пациентам назначают пункции (с местным обезболиванием) – они помогают удалить гнойное содержимое, помочь в оценке характера воспаления, плюс приносят существенное облегчение. После удаления содержимого пазухи промывают физраствором или фурациллином, вводят растворы антибиотиков и противовоспалительные препараты. Минус подобной тактики – не всегда достаточно одного прокола, поэтому требуется курс процедур в течение нескольких недель. Метод достаточно неприятный, имеет ряд противопоказаний и осложнений, процедура болезненна как во время прокола, так и после него.
Беспункционное лечение – это промывание носа при гайморите по Проэтцу или более знакомое название метода – «кукушка». При процедуре происходит перемещение жидкости, процедура не требует обезболивания, она почти безболезненная. Нередко «кукушку» сочетают с лазерной терапией, чтобы одновременно удалить гной из полости и подавлять воспаление. Используется при легкой тяжести состояния, если нет нарушений в области соустий. В ходе процедуры пациент лежит на спине, в носовых ходах располагаются катетеры: в один заливают раствор, второй откачивает содержимое носоглотки. Для лечения необходимо провести серию процедур – до 5-7 сеансов.
Другой вариант терапии – использование синус-катетера ЯМИК для устранения скоплений гноя за счет изменения давления с отрицательного на положительное. Процедуру проводят под местным обезболиванием, она длится до 20 минут. Курс лечения включает 8-10 процедур, на фоне терапии усиливается отток гноя, зачастую его сочетают с приемом антибиотиков – местно или системно.
Дополнительно применяют физиотерапию (УВЧ, лазер, УФО), лекарственные препараты (капли, таблетки или спреи), фитотерапию. Все они имеют свои противопоказания, которые нужно исключить перед началом терапии.
Методы диагностики трахеита
Если Вы подозреваете, что у Вас трахеит (иными словами, если Вас мучает кашель, возникший на фоне респираторного заболевания), посетите врача. Врач направит Вас на диагностические процедуры и выпишет направления на анализы. Без качественной диагностики эффективного лечения не бывает.
Лечение трахеита направлено, прежде всего, на подавление активности вызвавшей заболевание инфекции. Поэтому важным моментом является диагностика возбудителя трахеита.
Общий анализ крови при трахеите позволяет уточнить характер заболевания. Инфекционный трахеит, как правило, проявляется увеличением общего количества лейкоцитов, а также скорости оседания эритроцитов (СОЭ). Для трахеита аллергического происхождения характерно, прежде всего, увеличение количества эозинофилов.
Культуральное исследование
В случае инфекционного трахеита культуральные исследования позволят выявить возбудителя заболевания. В качестве биологического материала обычно используется мазок из зева. Также может производиться посев мокроты.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Лечение острого обструктивного бронхита
Рекомендуется амбулаторное лечение. Его принципы таковы:
- редукция признаков поражения дыхательных путей за кратчайшее время;
- купирование симптомов интоксикации;
- недопущение развития осложнений.
Лечение, как правило, симптоматическое. Здесь возможно применение широкого спектра противокашлевых, бронхолитических, муколитических средств, которые могут применяться по отдельности или в составе комбинированных препаратов. Не рекомендуется применение сосудосуживающих, антибиотических препаратов. Антибиотические средства назначают лишь пациентам пожилого возраста с сопутствующей тяжелой соматической патологией, а также лицам, получающим иммунодепрессивную терапию, если причиной бронхита являются бактерии. Предпочтение отдается лекарственным средствам, активным в отношении грамположительных и атипичных микроорганизмов. Назначают макролиды, фторхинолоны, цефалоспорины II и III поколения. Предпочтение отдают пероральным лекарственным средствам. Парентеральное введение противомикробных лекарственных средств показано при синдроме нарушениях всасывания и тяжелом общем состоянии пациентов. При наличии бронхоспазма нежелательно назначение «Ацетилцистеина», а также противокашлевых лекарственных средств центрального действия, в частности, так называемых наркотических противокашлевых лекарственных средств («Кодеин», «Декстрометорфан»).
Основные лекарственные препараты
Имеются противопоказания. Необходима консультация специалиста.
- Сальбутамол (бронхолитический препарат — β2-адреномиметик). Режим дозирования: в дозированных ингаляциях по 1-2 дозы 3 р/сут. в течение 5-7 дней.
- Эуфиллин (бронхолитический препарат). Режим дозирования: внутрь взрослые принимают по 0,15 г 1-3 раза в день после еды. Длительность курса лечения — несколько дней.
-
Бромгексин (муколитический и отхаркивающий препарат).
Режим дозирования:- Внутрь (сироп, таблетки и драже — для детей старше 6 лет, капли, раствор для приема внутрь), взрослым и детям старше 14 лет — 8-16 мг 3-4 раза в сутки. При необходимости доза может быть увеличена взрослым до 16 мг 4 раза в сутки.
- В виде ингаляций (раствор для ингаляций) взрослым — по 8 мг. Ингаляции проводят 2 раза в сутки. Раствор разбавляют дистиллированной водой 1:1 и нагревают до температуры тела для предупреждения кашля.
- Бромгексин 8-капли: внутрь, взрослым и подросткам старше 14 лет — по 23-47 кап 3 раза в день.
- Парентерально (в/м, п/к, в/в медленно, в течение 2-3 мин.) — по 2-4 мг 2-3 раза в сутки. Раствор для в/в введения следует разбавить раствором Рингера или стерильной водой для инъекций.
Терапевтическое действие может проявиться на 4-6 день лечения.
-
Амброксол (отхаркивающее средство). Режим дозирования:
- Таблетки взрослым и детям в возрасте старше 12 лет назначают внутрь по 1 таблетке ежедневно утром после еды (запивают достаточным количеством жидкости).
- Раствор для приема внутрь и для ингаляций дозируют с помощью прилагаемо-го дозирующего стаканчика. Взрослым внутрь назначают в первые 2–3 дня по 4 мл 3 раза в сутки, затем по 4 мл 2 раза или по 2 мл 3 раза в сутки. При проведении ингаляций раствор вдыхают с помощью ингалятора. Взрослым и де-тям в возрасте старше 5 лет назначают по 1–2 ингаляции в сутки по 2–3 мл.
- Сироп назначают взрослым в первые 2–3 дня по 10 мл 3 раза в сутки; затем по 10 мл 2 раза или по 5 мл 3 раза в сутки.
- Фенспирид (Эреспал) — препарат с противовоспалительной и антибронхоконстрикторной активностью. Режим дозирования: взрослым препарат назначают внутрь по 80 мг (1 таб.) 2-3 раза/сут. Максимальная суточная доза составляет 240 мг. Продолжительность лечения определяется врачом.



