Эпулис, удаление опухоли
Содержание:
- Содержание статьи
- СИМПТОМЫ И ПРИЧИНЫ ВОЗНИКНОВЕНИЯ ВОСПАЛИТЕЛЬНЫХ ГИНЕКОЛОГИЧЕСКИХ ЗАБОЛЕВАНИЙ
- Как отличить мозоль у новорожденного от герпеса
- Профилактика появления кисетных морщин
- Бородавки на ногах: причины и этиология
- 4.Папилломы
- Профилактика у девочек
- Диагностика
- Бородавки на стопе одна из наиболее распространенных форм проявления вируса папилломы человека (ВПЧ).
- Что делать и как лечить
- 3.Симптомы и диагностика
- Причины появления
- 2.Атеромы
- Причины кандидозного стоматита у детей
- Все вопросы о появлении и способах помощи новорожденным при возникновении мозоли на губе
- А лечить-то будем?
- Особенности сухих мозолей
- Как избавиться от кисетных морщин у косметолога
Содержание статьи
Синехии – это сращение у девочек половых губ. Чаще срастаются малые половые губы, реже – малые с большими. Это заболевание выявляется у 10% девочек в возрасте от 0 до 2 лет, однако возникать оно может до 7-8 лет. К нему приводят особенности строения малых половых губ (они покрыты тонкой и очень ранимой кожей) и их расположение – во влажной, теплой среде и в постоянно сомкнутом положении. Эти факторы повышают риск воспалений, результатом которых нередко становятся синехии.
Опасность такой патологии заключается в том, что, когда малые и большие половые губы склеены, в вульве формируется закрытая полость, и в ней скапливаются вагинальные выделения. Эти выделения формируют благоприятную среду для бактерий. В результате появляется воспаление, а затем развивается инфекционный процесс. Спайка на наружном половом органе также влечет за собой проблемы с мочеиспусканием. А это в свою очередь является фактором риска развития цистита.
Из-за синехий у младенцев неправильно формируются половые губы, оказывая воздействие на всю репродуктивную систему. В будущем из-за срастания могут быть проблемы с зачатием и вынашиванием. Появляется высокая вероятность бесплодия. Поэтому заболевание нужно своевременно вылечить.
СИМПТОМЫ И ПРИЧИНЫ ВОЗНИКНОВЕНИЯ ВОСПАЛИТЕЛЬНЫХ ГИНЕКОЛОГИЧЕСКИХ ЗАБОЛЕВАНИЙ
Симптомы:
Характерными симптомами воспалений в интимной области могут быть:
зуд, жжение, дискомфорт при половом акте, мочеиспускании;
отёчность, покраснения в период обострения;
выделения разного характера, неприятный запах. Их характер может существенно отличаться, зависит от
заболевания и вида инфекции.
Они зависят от того, подвержена воспалению только вульва или задействованы ткани слизистой оболочки
влагалища.
Поведенческие и психологические причины:
Несоблюдение правил гигиены (недостаточный или чрезмерный уход за половыми органами (частое,
бесконтрольное спринцевание половых органов и влагалища), ношение синтетического белья, редкая смена
прокладок и тампонов)
Частая смена партнёров, незащищённый половой акт;
Неправильное питание и вредные привычки (алкоголь, курение, наркотики);
Стрессы, физические и психологические перегрузки, недосыпания и нарушение баланса отдыха и работы;
Травмы: аборт, жесткий половой акт, мастурбация, тесное белье, термические ожоги (горячая ванна),
химические – спринцевание раствором марганцовки и другими агрессивными растворами;
Несвоевременное обращение к врачу, самолечение и игнорирование первых признаков заболевания (может
привести к острой или хронической форме болезни и другим осложнениям).
Индивидуальные особенности организма:
Заболевание может развиться на фоне существующих предрасположенностей организма или в результате каких-либо
изменений в его работе, а именно:
Заболевания, сопровождающиеся длительным течением, в том числе хронические: сахарный диабет,
нарушение работы эндокринной системы, аллергия, онкология, авитаминоз, заболевания мочеполовой
системы, болезни кожи (псориаз), лейкемия, заболевания желудочно-кишечного тракта, глисты, СПИД;
Гормональные нарушения и нарушения обмена веществ, гормональный дисбаланс;
Лишний вес тела (ожирение), что приводит к увеличенному потоотделению и появлению кожных опрелостей
в интимных местах;
Повреждения кожи от повышенной потливости (у женщин, имеющих такую особенность);
Длительное лечение антибиотиками, цитостатиками;
Период менопаузы с 45 до 65 лет. Может развиваться на фоне гормональной недостаточности гормона
эстрогена и атрофии поверхностного слоя влагалища;
Период беременности
Спровоцировать заболевание могут гормональные изменения, снижение общего
иммунитета.
Важно!
Один из важных факторов женского здоровья – состояние естественной бактериальной защиты её организма.
Эта защита представляет собой сообщество полезных лактобактерий и условно-патогенной микрофлоры.
Микрофлора женских половых органов на 95-98% состоит из полезных
лактобактерий (бактерий семейства Lactobacillaceae, второе название — палочками Дедерлейна), их основная
задача обеспечивать кислую среду во влагалище. Остальные 5-2% это условно-патогенные организмы, называемые
условно-патогенная микрофлора.
Условно-патогенная микрофлора находится в организме в подавленном состоянии,
стимулирует иммунитет и активизируется только при ослаблении иммунной системы, вызванной разнообразными
факторами, в том числе перечисленными выше.
Большое количество лактобактерий в организме женщины свидетельствует о её здоровье; в
случае сокращения этого количества и вытеснения полезных бактерий вредоносными микроорганизмами, у женщины
будут возникать жалобы и проблемы, в том числе нарушение микрофлоры половых органов.
Как отличить мозоль у новорожденного от герпеса
Заражение герпесом у новорожденного может произойти только двумя способами – это внутриутробно и в период родовой деятельности. В этих случаях наличие патологии исключать нельзя.
Важно знать, что герпес на губе новорожденного может появиться также, как и мозоль — на 14 день его самостоятельной жизни (Читайте о том, какие изменения происходят с младенцем на первых днях жизни: Что должен уметь ребенок в 1 месяц?>>>. Но данное инфекционное заболевание сопровождается рядом дополнительных симптомов:
- повышение температуры тела;
- водянистые пузырьки могут появиться и на других участках тела;
- ребенок становится сонливым;
- может быть снижен тонус мышц;
- развитие судорожного состояния.
Герпес для малыша раннего возраста является очень опасным. Несвоевременное либо неправильное лечение может лишить вашего новорожденного ребенка жизни. Чтобы узнать о том, как сохранить ребенка здоровым и уберечь от инфекций, смотрите наш курс: Здоровый ребенок, практикум для мамы>>>
Помните! Малыш не должен капризничать и проявлять признаки беспокойства, если у него действительно мозоль.
Здоровье новорожденного безусловно требует вашего пристального внимания, но не стоит бить в тревогу без особой надобности.
- Новорожденный хрюкает носом
- Прибавка в весе у новорожденных по месяцам
- Кровит пупок у новорожденного
Прямо сейчас получите СПРАВОЧНИК питания кормящей мамы, чтобы защитить ребенка от аллергии, коликов и боли в животе.
*- Нажимая на кнопку, даю своё согласие на обработку персональных данных и получение рассылки.
Профилактика появления кисетных морщин
- Увлажнение изнутри. Чтобы каждый день выполнять норму по употреблению воды, скачайте приложение, которое будет напоминать брать стакан воды в руки чаще.
- Правильный уход. Поверьте, кожа скажет вам «спасибо», если вы будете регулярно заботиться о её состоянии: смывать косметику, наносить увлажняющий крем, тонизировать.
- Защита от солнца. Независимо от прогноза погоды, не забывайте защищать кожу от УФ-лучей.
- Бросьте курить. Да, первое время будет сложно, но когда вы преодолеете себя, увидите мгновенный результат улучшения самочувствия и омоложения кожи.
- Если у вас нет никаких проблем с кожей (акне, розацеа, пигментные пятна), то будет достаточно в качестве профилактики посещать косметолога дважды в год. Специалист проанализирует состояние вашей кожи и даст необходимые рекомендации.
Бородавки на ногах: причины и этиология
Для того чтобы определиться с ответом на вопрос, о том, как лечить бородавки на ногах, необходимо изначально понимать, что данные эпидермальные наросты всегда являются следствием активизации ВПЧ в организме человека. Стать носителем вируса папилломы может каждый человек, непосредственно контактируя с зараженным лицом или используя общие бытовые предметы, однако кожные проявления могут отсутствовать даже при наличии в организме нескольких форм ВПЧ. Что же провоцирует формирование подошвенных бородавок, и о каких патологиях пациента может говорить этот процесс:
- Снижение иммунитета, которое может происходить на фоне серьезных воспалительных и инфекционных состояний, переутомления, плохого питания и нервно-эмоционального напряжения;
- Повреждение целостности эпидермального покрова стоп: трещины и микротрещины, проколы, ожоги и т.д.;
- Нарушение трофики тканей, которое может стать следствием таких патологических состояний как сахарный диабет, атеросклероз, варикоз;
- Сухость кожных покровов, склонность к гиперкератозу кожи;
- Чрезмерная потливость стоп, которая может быть связана с нарушениями в работе сальных и потовых желез;
- Длительное ношение неудобной, сдавливающей ногу, обуви.
4.Папилломы
Папилломы наружных половых органов – это разрастание эпидермиса половых губ. По внешнему виду папилломы легко дифференцируются от иных образований. Они обычно располагаются на ножке, напоминая форму гриба. В отличие от других неосложнённых образований, папилломы могут чесаться или болеть; нередко они травмируются. Причина их появления – ВПЧ, вирус папилломы человека, который активизируется при благоприятных условиях (снижение иммунитета, стресс, гормональная перестройка). Заражение ВПЧ происходит при половых контактах или от матери в момент рождения. Латентный период у этого вируса (без каких-либо образований на коже) может длиться неопределенно долго. Собственно разрастание эпидермиса на половых органах может быть спровоцировано рядом факторов, преимущественно связанных со снижением или истощением защитных ресурсов организма.
Лечатся папилломы всегда комплексно: образования на коже удаляются хирургически, а сам вирус папилломы человека подвергается системной терапии, направленной на повышение иммунитета, восстановление гормонального равновесия и сбалансированного обмена веществ.
Профилактика у девочек
Важно! Всех новорожденных девочек в возрасте до 2 лет нужно обязательно показывать детскому гинекологу, чтобы выявить синехии как можно раньше и обойтись без операции. Особенно это касается девочек с аллергией, которые находятся в группе риска
Рекомендации по профилактике:
- Своевременно менять памперс и как можно раньше отказаться от него.
- Уделять максимум внимания гигиене – деликатно подмывать девочку дважды в день теплой водой. Использовать мыло и другие косметические средства не нужно, потому что они вымывают микрофлору и пересушивают слизистые оболочки влагалища.
- Обращаться к врачу при любых жалобах ребенка на трудности при мочеиспускании.
- Любые кремы или мази для интимной зоны использовать только после консультации с врачом.
- Не стоит увлекаться пенами для ванны. Если же ребенок очень их любит и не хочет полностью отказываться, можно добавлять их в самом конце принятия ванны.
- Нижнее белье девочки должно быть изготовлено из 100% хлопка, потому что в нем кожа дышит и хорошо вентилируется. Следите, чтобы белье не натирало и нигде не давило, потому что это может привести к воспалению.
- Регулярно показывайте девочку детскому гинекологу, еще с возраста грудничка, чтобы своевременно заметить не только синехии, но и другие патологии. Многие мамы считают, что маленьким девочкам это не нужно, однако рекомендация врачей однозначна: начинать посещать гинеколога еще с дошкольного возраста.
- В большинстве случаев причины возникновения синехий – неправильно и/или не до конца вылеченные инфекционные и вирусные заболевания. Поэтому надо своевременно показывать ребенка врачу и выполнять все его рекомендации.
- Детские вещи лучше стирать отдельно от одежды взрослых.
- Будущая мама должна в третьем триместре активно бороться с поздним токсикозом – повышенным артериальным давление, белком в моче, отеками. Такие симптомы осложняют роды и приводят к патологиям у грудничков.
- Приобретать туалетную бумагу, косметические и моющие средства без отдушек и искусственных красителей.
- В качестве профилактики применять мази с эстрогеном, но только для тех девочек, у которых раньше было слипание половых губ. Длительность лечения и дозировку определяет только врач.
Диагностика
Не стоит заниматься самолечением или пытаться самостоятельно поставить диагноз ребенку. Прежде чем начинать лечить потницу у ребенка, при появлении первых высыпаний нужно обратиться к детскому дерматологу или педиатру. Специалист проведет осмотр и отличит патологию от других заболеваний, которые сопровождаются кожной сыпью.Для опытного детского специалиста это не составляет труда даже при первичном визуальном смотре.
В некоторых случаях для комплексной диагностики необходимо дополнительное обследование. Врач может назначить соскоб на патогенные грибковые инфекции, а также бакпосев на микрофлору.
Бородавки на стопе одна из наиболее распространенных форм проявления вируса папилломы человека (ВПЧ).
Статистика свидетельствует, что более 35% всех бородавок, локализуются непосредственно на коже ног. При этом бородавки на ногах могут появляться как в области пяток, так и на пальцах ног. Часто подошвенные новообразования воспринимают как несущественный эстетический дефект, который не требует медицинской помощи и коррекции. На самом деле, лечение бородавок на стопе лучше производить сразу же после появления подобного образования. Это обезопасит пациента не только от дискомфорта и болевых ощущений при ходьбе, но и от дальнейшего распространения новообразований. Постараемся разобраться, как же дифференцировать подошвенную бородавку от обыкновенной мозоли и как лечить бородавки на ногах.
Что делать и как лечить
Если на губах младенца появился мозольный нарост, то:
- Следует убедиться, что это сформировалось молочное мозолистое образование, а не симптоматика какой-либо патологии.
- Часто поражается верхняя губа, чем нижняя.
- Молочный мозолистый нарост на причинит неудобства ребенку, который будет продолжать получать естественное или искусственное вскармливание. Малыш будет спокойным, он не станет плаксивым, капризным.
- Новообразование бывает белым либо светлым, внутри него находится прозрачный ликвор.
- Лечебных мер проводить не надо, мозоль исчезнет сама, но может появиться и повторно.
- Если нарост лопнул, то пораженная зона обрабатывается перекисью водорода.
- Если младенцу дискомфортно во время вскармливания, то в организме имеется инфекционный процесс.
- Наличие водянистого пузыря с желтым ликвором и ярким красным ободком свидетельствует о молочнице либо стоматите.
- Гипертермия и несколько пузырьков с жидкостью сигнализирует о герпесе.
Если имеется герпес, молочница либо стоматит, то следует вылечить эти патологии. Маме надо срочно обратиться к врачу.
3.Симптомы и диагностика
Выделяют несколько типов мозолей, которые существенно отличаются как этиологически, так и клинически. Скажем, стержневая мозоль обычно образуется в ответ на внедрение мелкого инородного тела (заноза, попавшая под кожу стружка, частичка камня и т.п.) и представляет собой уходящее вглубь уплотнение, видимое снаружи как шляпка с центральным кратером. Разновидностью мозолей являются также натоптыши – ороговевшие участки на подошвах ступней, иногда достаточно большой площади, без четкой границы с кожей нормальной эластичности и влажности.
Наиболее очевидна и существенна разница между двумя основными категориями мозолей: мягкими и сухими.
Мягкие (водяные) мозоли на этапе формирования представляют собой локально-раздраженный, покрасневший, мокнущий, болезненный участок кожи, который быстро трансформируется в заполненный серозной жидкостью пузырек или мешочек («водянка»); если на этом этапе воздействие не прекращается, мягкая мозоль неизбежно прорывается с образованием открытой ранки. Проникновение патогенных микроорганизмов запускает инфекционно-воспалительный процесс, классическими признаками которого является отечность, гиперемия, четко локализованная боль, местное повышение температуры. К наиболее серьезным из упомянутых выше осложнений относятся гнойные абсцессы, флегмона, остеомиелит.
Мозоль сухая (твердая), выглядит как локальное округлое ороговение, обычно изжелта-серое, радиусом от нескольких миллиметров до нескольких сантиметров, четко отграниченное от окружающей кожи и возвышающееся (иногда значительно) над ее уровнем. Какие-либо болевые или дискомфортные ощущения возникают, как правило, лишь при надавливании или боковом смещении такой мозоли.
Наиболее частой зоной образования мозолей являются дистальные, оконечные отделы рук и ног (фаланговые сгибы, подушечки пальцев, межпальцевые промежутки, кожа ладоней и ступней), а также локти и колени. Более специфические мозоли могут возникать и на других участках: например, у профессиональных скрипачей от постоянного контакта с твердым лакированным деревом деки огрубевает кожа на кости нижней челюсти слева.
Как правило, в дополнительной диагностике нет никакой нужды: дерматолог или хирург с первого взгляда отличает мозоль от воспалительной кисты или абсцесса, склеродермических кожных изменений, бородавки, припухлости вследствие воспаления сустава и т.п. Однако в отдельных случаях может понадобиться дифференциально-диагностическое исследование (например, гистологическое или ультразвуковое).
Причины появления
Мозоль на губе у ребенка проявляется в виде новообразования и водянки изнутри, которая снаружи покрыта кожей. Иногда оно покрывается уплотненным и сухим корковым слоем. Это формирование способно возникнуть на 4 сутки или через 2 недели, когда малыш получает грудное вскармливание. Спустя определенный период образование исчезнет, но способно проявиться снова или присутствовать постоянно.
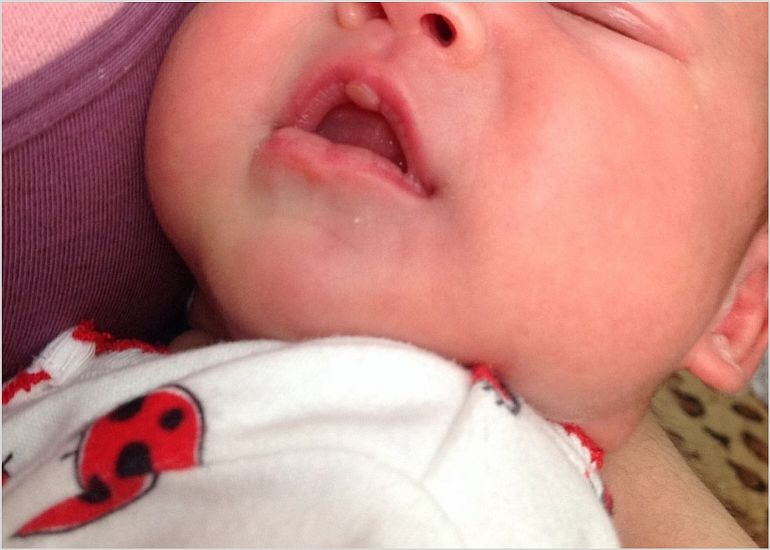
Причины появления дефекта:
- если долго тереть соском и бесконтрольно прикладывать ребенка к материнской груди,
- мать поменяла методику прикладывания младенца к соску при естественном кормлении,
- грудь матери имеет анатомические особенности,
- молоко плохо оттекает, малыш прикладывает усилия чтобы прокормиться,
- при искусственном кормлении применяется грубая соска.
Мозоль может остаться до прекращения естественного вскармливания и наблюдаться у ребенка от 1,5 до 3 года. Основная причина появления губной мозоли — это активное сосание грудничка. Кожа его губ нежная, мягкая и чувствительная. Постоянное длительное интенсивное трение способствует натиранию, небольшому травматическому воздействию.
Специалисты считают, что мозоль — это признак хорошего аппетита малыша, сигнализирующий о развитом рефлексе сосания, нормальном функционировании пищеварительного тракта.
Мозолистые новообразования появятся на губе в случае, если ребенок страдает:
- афтозным стоматитом,
- корью,
- ветряной оспой,
- скарлатиной,
- герпесом,
- молочницей,
- дифтерией.
Еще такой дефект возникнет из-за патогенных микроорганизмов, занесенных на кожу и слизистые ткани малыша из-за игнорирования правил личной гигиены.
2.Атеромы
Атерома – это киста, наполненная желтоватой жидкостью, образованной жировыми клетками, эпидермисом и кожным салом. Поскольку всё это в кисте находится в состоянии застоя, при вскрытии обычно удаляемая субстанция имеет неприятный запах. Причины возникновения атером: повышенная жирность кожи, угревая сыть, нарушении чистоплотности, гормональные сдвиги, наследственность. Атеромы образуются там, где много сальных и потовых желез. Когда они разрастаются до размеров 5 см, на поверхности кожи возникает напряжение и даже возможно внутреннее воспаление. Всегда рекомендуется удалять атеромы, не дожидаясь осложнений, хотя перерождаются они также крайне редко.
Удаляется атерома полностью, путём вычленения из тканей. При этом стараются не нарушить её целостность и следят, чтобы не осталось частичек оболочки кисты, иначе это может вызвать рецидив на том же месте.
Причины кандидозного стоматита у детей
Молочницу вызывают дрожжевые грибки под названием кандида белая. У здоровых людей данный грибок живет во рту и, как правило, не вызывает никаких проблем. Однако если уровень содержания грибка слишком сильно повышается, на слизистой оболочке рта может развиться инфекция.
У молочница у грудничков может развиться оттого, что их иммунитету необходимо время, чтобы полностью сформироваться, из-за чего они более уязвимы перед инфекцией. Кандидоз полости рта чаще встречается у преждевременно рожденных детей (рожденных раньше 37 недели беременности) по следующим причинам:
- их иммунитет не так силен;
- они не получили достаточного количества антител от своих матерей.
Молочница у детей также может развиться после приема антибиотиков. Это происходит оттого, что из-за антибиотиков сокращаются уровень содержания полезных бактерий во рту, что позволяет грибку разрастаться.
Если вы кормите грудью и принимали антибиотики для лечения какого-либо инфекционного заболевания, это могло сказаться на содержании полезных бактерий в вашем организме, из-за чего ваш ребенок может быть более подвержен развитию молочницы.
Все вопросы о появлении и способах помощи новорожденным при возникновении мозоли на губе
С появлением малыша вы приобретаете ряд новых обязательств, например, ответственность за его здоровье. И поэтому, увидев новый прыщик или припухлость на теле ребенка, начинаете беспокоится, даже в том случае, когда ваш малыш совершенно спокоен. Мозоль на верхней губе у новорожденного может вызвать у вас ряд соответствующих вопросов.
Как определить, что пузырек с жидкостью – это мозоль
Вы обнаружили на верхней губе малыша пузырек, наполненный жидкостью, скорее всего это мозоль. Новорожденный в период сосания интенсивно работает ротиком, а так как его кожа еще очень нежная и не приучена к трудовой деятельности, то это — вполне естественный процесс.
Если ваш ребенок ведет себя спокойно и не капризничает при каждой попытке его кормления, то на губе действительно мозоль. А значит вам следует успокоиться, поскольку малыш очень сильно чувствует ваше психологическое состояние. И иногда именно оно может стать причиной плача ребенка.
Важно знать! Подтвердить наличие трудовой мозоли у новорожденного на губе поможет ее внешний вид. Она должна быть белесого цвета с прозрачной жидкостью внутри
Все остальные видоизменения мозоли, не подходящие под описание, потребуют от вас более пристального внимания и изучения.
Почему может появится мозоль у малыша
Кормление грудью является для вас так же, как и для новорожденного ребенка новым и неизведанным процессом. Но, как ни странно, именно он может спровоцировать появление ряда недугов у обоих, при несоблюдении некоторых правил. Трение нежных губок о грудь матери или силиконовую соску может спровоцировать у малыша мозоль.
О том, как правильно кормить новорожденного грудью, читайте в статье: Правильное прикладывание ребенка к груди>>>
Появление водянистого волдыря можно заметить уже на второй неделе. Но не стоит торопиться и утверждать, что у новорожденного мозоль, если вы обнаружили пузырь на губе с желтоватой жидкостью, а вокруг него ярко выраженное покраснение – это уж точно не от сосания. Причины ее появления могут быть спровоцированы следующими заболеваниями:
От нее можно избавится самостоятельно, произведя дезинфекцию всех предметов, с которыми контактирует новорожденный и соблюдая собственную гигиену. Облегчить состояние малютки вам поможет содовый раствор для протирания ротовой полости. Манипуляцию следует осуществлять от 4 до 8 раз в сутки.
А вот, что касается стоматита, то данное заболевание требует осмотра педиатра и назначения комплексного лечения.
Стоит ли паниковать?
Запомните, в вопросах воспитания и здоровья детей паника — плохой друг и соратник. Прежде чем что-то сделать, следует определиться нужно ли это, и насколько лучше от ваших деяний станет новорожденному.
Настоящая молочная мозоль, так часто напрягающая внимание со стороны родителей, никакого дискомфорта младенцу не приносит. Она может сопровождать его весь период грудного вскармливания или появляться периодически
Главное помнить:
- Нельзя вскрывать пузырь и выпускать из него жидкость, чтобы не занести инфекцию;
- Если мозоль лопнула в период кормления, то ее следует обработать перекисью водорода; Какие еще лекарства должны быть в Аптечке для новорожденного?>>>
- Чтобы мозоль не оказалась признаком иного заболевания, соблюдайте личную гигиену перед каждым кормлением своего чада.
Как отличить мозоль у новорожденного от герпеса
Заражение герпесом у новорожденного может произойти только двумя способами – это внутриутробно и в период родовой деятельности. В этих случаях наличие патологии исключать нельзя.
Важно знать, что герпес на губе новорожденного может появиться также, как и мозоль — на 14 день его самостоятельной жизни (Читайте о том, какие изменения происходят с младенцем на первых днях жизни: Что должен уметь ребенок в 1 месяц?>>>. Но данное инфекционное заболевание сопровождается рядом дополнительных симптомов:
- повышение температуры тела;
- водянистые пузырьки могут появиться и на других участках тела;
- ребенок становится сонливым;
- может быть снижен тонус мышц;
- развитие судорожного состояния.
Герпес для малыша раннего возраста является очень опасным. Несвоевременное либо неправильное лечение может лишить вашего новорожденного ребенка жизни. Чтобы узнать о том, как сохранить ребенка здоровым и уберечь от инфекций, смотрите наш курс: Здоровый ребенок, практикум для мамы>>>
Помните! Малыш не должен капризничать и проявлять признаки беспокойства, если у него действительно мозоль.
Здоровье новорожденного безусловно требует вашего пристального внимания, но не стоит бить в тревогу без особой надобности.
А лечить-то будем?
Итак, если вам и вашему малышу пришлось столкнуться с таким неприятным явлением, как мозоль на губе у новорожденного, прежде всего, не стоит вдаваться в панику. В случае сомнений и желания не оставлять все на самотек обратитесь к лечащему врачу ребенка, он после оценки ситуации подскажет верный алгоритм действий.
В преимущественном большинстве случаев никакого лечения не понадобится, но нежной коже совершенно не повредит легкое увлажнение и питание, лучше всего использовать натуральное оливковое масло, оно смягчит мозоль и не даст образоваться грубой и шершавой корочке на ее месте.

Некоторые доктора рекомендуют прижигать антисептиком (йод, зеленка, фурацилин) мозоль на губе у новорожденного. Лечение такими средствами – это неоднозначный и спорный метод, ведь они довольно агрессивны по своему воздействию и могут вызвать ожог, тем более на таком нежном участке тела, как губы. Если волдырь лопнул, лучшим средством для обработки ранки будет перекись водорода, она продезинфицирует и подсушит лунку, не травмируя кожу еще больше.
Особенности сухих мозолей
Этот дефект захватывает небольшую площадь кожи, видна четкая граница между пораженной и здоровой кожей. Сухая мозоль может быть со стержнем — это корень мозоли, уходящий вглубь кожи. Снаружи это выглядит как небольшое отверстие посередине мозоли. Стержневые мозоли характерны для женщин из-за ношения ими обуви на каблуках. Сильной боли они не вызывают, но при нажатии чувствуются неприятные ощущения и дискомфорт. Длительно существующие мозоли довольно болезненны, ухудшают эстетику стопы, не позволяют носить красивую обувь. Чем дольше существует мозоль, тем глубже проникает ее стержень, разрастаясь в глубоких слоях кожи. Огрубевшие ткани с трудом поддаются размягчению обычными кремами, для полного удаления омозолелости требуется аппаратное лечение. То же самое касается инфицированных мозолей с прогрессирующим воспалительным процессом.
Как избавиться от кисетных морщин у косметолога
Первые кисетные морщины могут начать появляться после 25 лет, но их устранение не требует регулярных походов к косметологу, потому что с этой задачей могут справиться более консервативные методы (массаж, увлажняющий уход). Но возраст, вредные привычки, стресс берут своё, и морщины становятся более выраженными, и тогда нужно переходить к следующему шагу – косметологическим процедурам.
Косметологические методы борьбы с кисетными морщинами преследуют 4 основные цели:
1. Снятие напряжения круговой мышцы рта.
2. Заполнение атрофированного межклеточного пространства.
3. Восстановление микроциркуляции.
4. Стимулирование выработки коллагена, эластина и гиалуроновой кислоты.
Избавиться от кисетных морщин можно в несколько этапов:
Ботулинотерапия. Процедура предполагает введение ботулотоксина типа А в область мимических горизонтальных морщин над губой. Препарат расслабляет круговую мышцу рта и блокирует её активную работу. В результате уколов приподнимаются уголки рта, устраняется мышечный спазм, что и приводит к разглаживанию кисетных морщин.
Действие препарата длится от 4 до 6 месяцев, потом процедуру можно повторить
Важно понимать, что живая и естественная мимика лица сохраняется, так как дозы вещества минимальны и абсолютно безопасны для здоровья.
Введение филлеров. Гель, содержащий в составе гиалуроновую кислоту, заполнит оставшиеся складки после ботулотоксина, что приведет к созданию коллагенового каркаса, нормализации тургора и более эффективному разглаживанию заломов.
Биоревитализация
Главным компонентом филлеров является гиалуроновая кислота – очень важное вещество в поддержании красоты кожи. Она притягивает влагу, активизирует работу фибробластов. За счет этого повышается тонус кожи, уменьшается её дряблость, проходят следы усталости, активизируется клеточное обновление.
Мезотерапия. Большим плюсом методики является индивидуальный подбор подходящего для проблем вашей кожи мезококтейля. В состав входит большое количество полезных микроэлементов: витамины, аминокислоты, антиоксиданты, гиалуроновая кислота. Наилучшего омолаживающего эффекта с помощью процедуры можно добиться после 25 лет.
Нитевой лифтинг. Это самое универсальное решение проблемы появления морщин. Сделав процедуру нитевого омоложения, вы получите: восстановление кожи и ее тургора, устранение гравитационного птоза и морщин (в том числе, кисетных) за счёт создания нового коллагенового каркаса под кожей, а также стимуляция неоколлагенеза.
Лазерное омоложение. Бывает поверхностным, срединным и глубоким. Лазерные лучи помогают отшлифовать кожу вокруг рта без агрессивного воздействия на организм и добиться омоложения кожи на любых участках. Благодаря точечному воздействию происходит коагуляция (свёртывание) омертвевших и полуразрушенных клеток, уплотнение коллагеновых пучков, активизация регенеративных процессов. После лазерных процедур кожа выглядит свежей, плотной, подтянутой и молодой.



