На какой неделе беременности полностью формируется плацента. когда начинает формироваться плацента при беременности
Содержание:
- Изменения в строении плаценты
- Функции плаценты при беременности
- Причины низкой плаценты при беременности
- Причины низкого прикрепления плаценты
- Функциональные особенности
- Как работает плацента
- Норма
- Физиология
- Причины патологической незрелости
- Лечение низкой плаценты при беременности
- Отделение последа
- Точка отсчёта: как узнать, когда началась беременность
- Когда формируется плацента при беременности, норма и патология развития
- Степень зрелости плаценты по неделям
- Характеристика
- Выделение последа после родов
- Функции плаценты
- ЕСТЬ ПРОБЛЕМА – ЕСТЬ РЕШЕНИЕ!
- Место прикрепления
- Лечение плацентарной недостаточности
- Когда формируется плацента?
- Когда и как формируется?
Изменения в строении плаценты
Нормальная плацента имеет дольчатое строение, она разделена примерно на 15-20 долек равного размера и объема. Каждая из долек формируется из ворсин и особой ткани, которая находится между ними, а сами дольки отделены друг от друга перегородками, однако, не полными. Если происходят изменения в формировании плаценты, могут возникать новые варианты строения долек. Так, плацента может быть двухдольной, состоящей из двух равных частей, которые связаны межу собой особой плацентарной тканью, может формироваться также двойная или тройная плацента, к одной из частей будет присоединена пуповина. Также у обычной плаценты может быть сформирована небольшая добавочная долька. Еще реже может возникать так называемая «окончатая» плацента, у которой есть участки, покрытые оболочкой и напоминающие окошки.
Причин для подобных отклонений в строении плаценты может быть множество. Чаще всего это генетически заложенное строение, либо следствие проблем со слизистой матки. Профилактикой подобных проблем с плацентой может быть активное лечение воспалительных процессов в полости матки еще до беременности, в период планирования. Хотя отклонения в строении плаценты не столь сильно влияют на ребенка при беременности, и практически никогда не влияют на его развитие. А вот в родах такая плацента может причинить много хлопот врачам – такая плацента может очень трудно отделяться от стенки матки после рождения крохи. В некоторых случаях отделение плаценты требует ручного контроля матки под наркозом. Лечения аномального строения плаценты при беременности не требуется, но вот в родах нужно обязательно напомнить об этом врачу, чтобы все части плаценты были рождены, и не осталось кусочков плаценты в матке. Это опасно кровотечениями и инфекцией.
Функции плаценты при беременности
Плацента – это особенный орган, который появляется только во время вынашивания младенца. Основными ее функциями являются:
- организация газообмена между двумя организмами, то есть обеспечение малыша кислородом;
- питание малютки – плацента доставляет плоду все необходимые питательные вещества;
- защита от внешних факторов – плацентарный барьер препятствует попаданию многих патогенных микроорганизмов, однако он не может защитить от вирусов, ядовитых веществ и активных компонентов фармацевтических препаратов;
- стимуляция эндокринной системы женщины – плацента вырабатывает ряд гормонов, которые поддерживают женский организм во время вынашивания малыша, и способствует передаче необходимых гормонов от женщины к младенцу.

Причины низкой плаценты при беременности
Расположение данного органа определяется тем, где плодное яйцо прикрепится к эндометрию матки. Именно там будет располагаться место формирования плаценты, и повлиять на это на данном этапе развития медицины невозможно. В то же время можно выделить несколько факторов, которые прямо или косвенно способствуют появлению такой аномалии:
- Анатомические аномалии матки. Форма этого органа напрямую влияет на то, куда «приплывет» плодное яйцо. Если у женщины имеются врожденные или приобретенные (например, после операции) нарушения анатомического строения матки, то шансы на низкую плацентацию существенно возрастают. К этой же категории можно отнести истмико-цервикальную недостаточность, заключающуюся в ослаблении мышц маточной шейки, которая не способна выдерживать внутриматочное давление.
- Повреждения эндометрия. Это нарушения строения слизистой оболочки матки, возникшие из-за инфекций, выскабливания при абортах, тяжелых родов, кесарева сечения и т. д. Также частой причиной низкой плацентации является эндометриоз (воспаление эндометрия), доброкачественные и злокачественные опухолевые образования, которые нарушают функционирование этого слоя.
- Плодный фактор. Закрепление оплодотворенного яйца в эндометрии осуществляется из-за ферментов, вырабатываемых эмбриональными оболочками. Иногда эта функция нарушается, и эмбрион опускается из фаллопиевой трубы слишком низко, внедряясь в слизистую в нижней части матки. Такие ситуации особенно часто возникают при гормональных или эндокринных нарушениях у женщины, воспалительных процессов в яичниках, маточных придатках и трубах.
- Повторные роды. Замечено, что с каждой последующей беременностью риск предлежания плаценты возрастает, особенно если предыдущая была осложненной. Вероятно, это связано с повреждением матки или эндометрия, а также с гормональными изменениями, которые происходят у женщин с возрастом.
К другим факторам, способствующим низкому расположению плаценты при беременности, относятся генетическая предрасположенность, избыточный вес, курение, употребление алкоголя и другие вредные привычки. Их наличие у женщины дает основания отнести ее к группе риска даже если патологии еще не выявлено и назначить специальный уход, более тщательные наблюдения за состоянием беременности.
Причины низкого прикрепления плаценты
Почему бывает низко расположена плацента? Причин много. Условно их делят
на врожденные и приобретенные — из-за перенесенных болезней, операций,
абортов.
К причинам низкого прикрепления плаценты относят:
- аномалию развития внутренних половых органов женщины;
- возраст более 30 лет;
- воспалительные заболевания слизистой матки и органов малого таза;
- наличие заболеваний, передающихся половым путем;
- ранее перенесенные операции на репродуктивных органах;
- новообразования в матке;
- многоплодную беременность;
- большое число родов;
- роды с кровотечением и отделением плаценты;
- искусственное прерывание беременности (аборты)
Функциональные особенности
Детское место появляется и крепится на задней стенке, ближе ко дну матки. Такое расположение обуславливается лучшим кровотоком и, соответственно, более качественным питанием.
Плацента осуществляет важную роль в процессе вынашивания:
- транспортировка кислорода от матери к младенцу;
- доставка питательных веществ и витаминов;
- вывод продуктов распада;
- организация защитного барьера от влияния инфекций;
- синтез гормонов (эстроген, прогестерон, ХГЧ);
- формирование иммунитета.
Для того, чтобы функционирование органа не снижалась, необходим постоянный контроль над развитием и последующей деятельностью. От работоспособности оболочки зависит жизнь плода, поэтому врачи регулярно проводят ультразвуковое исследование с целью наблюдения не только за ребенком, но и за детским местом.
Как работает плацента
Между плодовой и материнской частью плаценты (тем самым децидуальным слоем) — находятся наполненные материнской кровью «чашечки». Они образованы тянущимися к ним пупочными кровеносными сосудами плода – дробясь и ветвясь, они образуют сплетение из тончайших ворсинок, которые и образуют стенку «чашечки».
Питательные вещества переходят под действие осмотического давления, они как бы «просачиваются» сквозь стенки сосудиков. Именно поэтому возникает «плацентарный барьер» — что-то «проходит» от матери к ребенку, а какие-то вещества остаются только в крови матери. Итак, что отправляется к ребенку?
В первую очередь через плаценту происходит газообмен: кислород , растворенный в крови, переходит из материнской крови к плоду, а углекислый газ возвращается назад, от ребенка к матери.
Во-вторых, через плаценту малыш получает питательные вещества, необходимые для роста.
К счастью, ребенку достается и материнские антитела, защищающие плод от инфекций. В то же время плацента задерживает клетки иммунной системы матери, которые могли бы опознать плод как «чужеродный объект» и запустить реакцию отторжения.
Наконец, плацента синтезирует целый ряд гормонов, необходимых для сохранения беременности — хорионический гонадотропин человека (ХГЧ, по уровню которого в крови и устанавливают факт беременности), плацентарный лактоген, пролактин и многие другие.
Плацента (послед) рождается в течение часа после родов
Ее состояние важно для врача, поэтому ее внимательно обследуют: по ней можно судить о течении беременности, определить, были ли отслойки или инфекционные процессы
Одно из осложнений родов – неполное рождение плаценты, когда она (целиком или частично) плотно врастает в стенку матки. Это может вызвать опасное для жизни роженицы кровотечение, а пропущенный врачом небольшой кусочек плаценты, оставленный в матке, может стать причиной инфекционного заболевания.
Норма
Здоровая плацента является важной составляющей нормального течения беременности. Развитие этого уникального органа беременности происходит постепенно
С момента образования в женском организме до родов плацента практически постоянно изменяется.
Оценить анатомические свойства плаценты, а также выявить различные аномалии в ее развитии врачи могут посредством выполнения ультразвуковых обследований. Для этого на протяжении всей беременности будущая мама должна пройти несколько УЗИ.

Очень важным клиническим показателем, который обязательно определяют акушеры-гинекологи во время беременности, является зрелость плаценты. На каждом сроке беременности она меняется. Это вполне нормально
При этом важно оценивать соответствие зрелости плаценты определенному сроку беременности
Так, специалисты выделяют несколько вариантов зрелости плацентарной ткани:
- Нулевая (0). Характеризует нормальное строение плаценты приблизительно до 30 недель беременности. Плацента такой зрелости имеет довольно гладкую и ровную поверхность.
- (1). Характерна для здоровой плаценты на сроке от 30 до 34 недели беременности. При зрелости первой степени на плаценте появляются специфические вкрапления.
- Вторая (2). Формируется в норме после 34 недели беременности. Такая плацентарная ткань выглядит уже более рельефной, на ней появляется специфическая исчерченность, а также небольшие борозды.
- Третья (3). Является нормой для нормальной доношенной по срокам беременности. Плацента, имеющая такую степень зрелости, имеет на своей поверхности довольно выраженные крупные волны, которые доходят до базального слоя. Также на наружной поверхности плацентарной ткани появляются сливающиеся между собой пятна, имеющие неправильную форму – отложения солей.

Определение степени зрелости плаценты позволяет врачам сориентироваться и в сроке предстоящих родов. В некоторых случаях плацентарная ткань созревает слишком быстро. Это приводит к развитию ряда опасных осложнений. В таком случае тактика ведения беременности обязательно должна быть пересмотрена специалистами.
Физиология
Разработка
Плацента
Начальные этапы эмбриогенеза человека .
Плацента начинает развиваться после имплантации бластоцисты в эндометрий матери . Внешний слой бластоцисты становится трофобластом , который образует внешний слой плаценты. Этот внешний слой делится на два дополнительных слоя: нижележащий слой цитотрофобласта и расположенный выше слой синцитиотрофобласта . Синцитиотрофобласт — это многоядерный непрерывный клеточный слой, покрывающий поверхность плаценты. Он формируется в результате дифференциации и слияния нижележащих цитотрофобластных клеток, процесса, который продолжается на протяжении всего плацентарного развития. Таким образом, синцитиотрофобласт (также известный как синцитий ) способствует барьерной функции плаценты.
Плацента растет на протяжении всей беременности . Развитие материнского кровоснабжения плаценты завершается к концу первого триместра 14-й недели беременности (СД).
Плацентарное кровообращение
Материнская кровь заполняет межворсинчатое пространство , происходит активный и пассивный обмен питательных веществ, воды и газов, затем деоксигенированная кровь вытесняется следующим материнским импульсом.
Материнское плацентарное кровообращение
При подготовке к имплантации бластоцисты эндометрий подвергается децидуализации . Спиральные артерии в децидуальной оболочке реконструируются, поэтому они становятся менее извилистыми, а их диаметр увеличивается. Увеличенный диаметр и более прямой путь потока увеличивают приток материнской крови к плаценте. Существует относительно высокое давление, поскольку материнская кровь заполняет межворсинчатое пространство через эти спиральные артерии, которые омывают ворсинки плода кровью, обеспечивая обмен газов. В организме человека и других hemochorial плацентарных, материнская кровь вступает в непосредственный контакт с плодом хорионом , хотя отсутствует обмен жидкости. Когда давление снижается между импульсами , дезоксигенированная кровь течет обратно по венам эндометрия.
Материнский кровоток в срок составляет примерно 600–700 мл / мин.
Это начинается с 5-го по 12-й день.
Фетоплацентарное кровообращение
Обезоксигенированная кровь плода проходит через пупочные артерии к плаценте. На стыке пуповины и плаценты пупочные артерии радиально разветвляются, образуя хорионические артерии . Хорионические артерии, в свою очередь, разветвляются на семядольные артерии . В ворсинах эти сосуды в конечном итоге разветвляются, образуя обширную артерио-капиллярно-венозную систему, в результате чего кровь плода становится очень близкой к материнской; но не происходит смешения крови плода и матери («плацентарный барьер»).
Эндотелин и простаноиды вызывают сужение сосудов плацентарных артерий, а оксид азота вызывает расширение сосудов . С другой стороны, нервно-сосудистая регуляция отсутствует, а катехоламины имеют лишь незначительный эффект.
Фетоплацентарное кровообращение уязвимо для стойкой гипоксии или периодической гипоксии и реоксигенации, что может привести к образованию избыточного количества свободных радикалов . Это может способствовать преэклампсии и другим осложнениям беременности . Предполагается, что мелатонин играет роль антиоксиданта в плаценте.
Это начинается с 17-го по 22-й день.
Рождение
Изгнание плаценты начинается с физиологического отделения от стенки матки. Период от момента рождения ребенка до момента выхода плаценты называется «третьим периодом родов». Плацента обычно выделяется в течение 15–30 минут после рождения.
Изгнанием плаценты можно управлять активно, например, вводя окситоцин посредством внутримышечной инъекции с последующей тракцией за пуповину, чтобы помочь доставить плаценту. В качестве альтернативы, им можно управлять выжидательно, позволяя изгнать плаценту без медицинской помощи. Кровопотеря и риск послеродового кровотечения могут быть снижены у женщин, которым предложено активное ведение третьего периода родов, однако могут быть побочные эффекты, и необходимы дополнительные исследования.
Привычка перерезать пуповину сразу после рождения, но предполагается, что для этого нет никаких медицинских причин; напротив, предполагается, что отказ от перерезания пуповины помогает ребенку адаптироваться к внематочной жизни , особенно у недоношенных.
Плацента традиционно считается стерильной , но недавние исследования показывают, что в здоровой ткани может присутствовать резидентная, непатогенная и разнообразная популяция микроорганизмов . Однако вопрос о том, существуют ли эти микробы или имеют ли они клиническое значение, весьма спорен и является предметом активных исследований.
Причины патологической незрелости
Другое отклонение от нормы — патологическая незрелость плаценты. Она встречается значительно реже, но является не менее опасной ситуацией. Если у женщины 35 неделя беременности, а плацента остается незрелой и на УЗИ определяется 0 или 0-1 ее степень, то у врача есть все основания полагать, что такое «детское место» тоже не справляется с функциями, возложенными на него природой.
Незрелая плацента не может обеспечить растущему ребенку необходимое количество кислорода и питательных веществ, что приводит к рождению малыша с малым весом и задержкой развития, а также к гипоксии плода.
По мере роста малыша плацента и пуповина «перекачивают» все большее количество крови как от малыша с продуктами обмена веществ, так и к нему — обогащенной кислородом и витаминами. Незрелая плацента не может обеспечить бесперебойного кровотока в таком режиме. В ней задерживаются продукты жизнедеятельности крохи, а также углекислый газ, что негативно отражается на состоянии ребенка и на здоровье самой плаценты.
Прогнозы менее благоприятны, чем при преждевременном старении плаценты, поскольку не всегда медицина может повлиять на процессы созревания этого временного органа. Не исключается мертворождение, а также рождение детей с тяжелыми умственными отклонениями, парезами и параличами, нарушениями работы ЦНС из-за хронической гипоксии по время беременности.
Причины, которые могут привести к медленному созреванию и развитию плаценты, также довольно многообразны. Чаще всего такое нарушение встречается у женщин, которые еще до беременности страдали сахарным диабетом, а также у будущих мам, которым гестационный диабет диагностировали уже во время вынашивания малыша. Курящие и выпивающие беременные — вторые в списке вероятных пациенток с диагнозом «патологическая незрелость плаценты».
Незрелое «детское место» нередко диагностируется у женщин, которые вынашивают ребенка на фоне обострения хронических заболеваний печени, почек, сердца и сосудов. Нарушения гемостаза (свертываемости крови) также являются фактором риска.
При обнаружении несозревания плаценты женщине обязательно рекомендуют пройти дополнительную диагностику, направленную на установление рисков рождения ребенка с хромосомными и генетическими патологиями, а также тяжелыми пороками развития внутренних органов. Именно такое «заторможенное» поведение плаценты свойственно беременностям больными и смертельно больными малышами.
Лечение низкой плаценты при беременности
К сожалению, даже при современном уровне развития медицины специального и на 100% эффективного лечения этой патологии не существует. Врачи не располагают средствами, позволяющими целенаправленно поднять плаценту, поэтому чаще всего выжидают, что она мигрирует в нормальное положение самостоятельно. Чаще всего так и происходит, но не всегда – в таких случаях пациентке назначается терапия, направленная на снижение рисков и поддержание жизнеспособности ребенка.
Лекарственная терапия. При низком расположении плаценты женщине на всем протяжении беременности необходимо принимать медикаменты следующих типов:
- спазмолитики — они снижают тонус матки и сокращают вероятность выкидыша (на ранних сроках) и преждевременных родов (на позднем этапе);
- препараты железа – с их помощью компенсируется малокровие, возникающее из-за кровотечений, и кислородное голодание плода;
- антиагреганты и вазодилататоры – препараты этого типа препятствуют образованию тромбов и расслабляют мускулатуру кровеносных сосудов, тем самым улучшая циркуляцию крови в плаценте и пуповине;
- гормональные препараты – используются при недостаточной функции эндокринных желез женщины и дефиците ее собственных половых гормонов (прогестеронов), обеспечивающих нормальное развитие плаценты.
Кесарево сечение. Оно используется только на поздних сроках беременности, когда плод уже достиг определенной стадии развития. Это крайняя мера, направленная на предотвращение обширных кровотечений из-за разрыва плаценты, возникающего во время естественных родов при полном или частичном перекрытии плацентой родового канала. Чаще всего кесарево сечение делают при сочетании этой патологии с поперечным или тазовым предлежанием плода, многоплодной беременностью и другими осложнениями.
Естественные роды при низком расположении плаценты во время беременности возможны, но проводятся при соблюдении следующих условий:
- плод должен иметь небольшие размеры и располагаться в правильной позе (головой к родовому каналу);
- нормальные размеры таза и родовых путей у пациентки, отсутствие анатомических нарушений репродуктивных органов;
- отсутствие кровотечений, свидетельствующих о наличии отслоений плаценты от маточного эндометрия;
- нормальном положении, размере и состоянии шейки матки, играющей большую роль в процессе родов.
В некоторых случаях при естественных родах с плацентарным предлежанием требуется хирургическая помощь. Задача врачей состоит в том. Чтобы максимально облегчить продвижение плода по родовым путям, уменьшить интенсивность кровотечений. Медикаментозной стимуляции родов не проводится ни при какой виде патологии, процесс должен проходить естественным путем, не создавая дополнительную нагрузку на половые органы матери.
Профилактика низкого предлежания плаценты направлена на устранение факторов, способствующих этой патологии:
- отказ от вредных привычек – курения, употребления алкоголя и наркотических веществ;
- исключение или ограничение стрессовых ситуаций на работе и в повседневной жизни;
- ограничение физической (в том числе сексуальной) активности, создающей дополнительную нагрузку на репродуктивную систему.
В целом, уровень современной медицины позволяет своевременно обнаружить плацентарное предлежание на ранних сроках вынашивания и выработать эффективную стратегию для сохранения жизни малыша. Однако, если такой возможности нет или риск для матери слишком велик, врачи рекомендуют искусственное прерывание беременности. Также шансы на успешное рождение здорового ребенка зависят от того, как строго пациентка выполняла предписания врача.
Отделение последа
Послед имеет такое название из-за того, что выходит последним. После рождения ребенка надобность в этом органе отпадает, а для быстрейшего восстановления матки необходимо отчистить полностью ее полость. Все ткани, которые не нужны организму женщины покидают его самостоятельно, но если вдруг послед сам не отделяется, то медперсонал сделает это принудительно.
Мы подробно рассмотрели строение и нормы плаценты при беременности. Патологии развития данного органа (хоть и не все) могут навредить малышу. Главное — вовремя заметить проблему и устранить причину ее появления.

Вот основные нарушения:
- отставание в созревании и наоборот;
- отслойка;
- образование тромбов;
- воспаление;
- утолщение;
- низкая расположенность плаценты;
- опухоль;
- инфаркт плаценты и так далее.
Причиной может служить наличие у беременной:
- токсикоза;
- сахарного диабета;
- атеросклероза;
- инфекций;
- резус-конфликта;
- поздней беременности (за 35 лет);
- стресса;
- вредных привычек;
- избыточного веса или его недостатка.
Точка отсчёта: как узнать, когда началась беременность
Дату начала ожидания малыша у женщины врач-акушер рассчитывает во время первого визита в женскую консультацию.
- Доктор проводит осмотр вручную, чтобы определить размер матки. Это поможет ему понять, какому сроку беременности матка соответствует.
- Также участковый врач обязательно уточняет дату первого дня последней менструации. Этот момент учитывается, т.к. слизистая матки начинает готовиться к беременности именно с данного периода времени.
- Узнать самую достоверную информацию о сроке беременности можно с помощью ультразвукового исследования. УЗ-исследование может с точностью до дня сказать, когда зародилась маленькая жизнь. Обследование даже на самых ранних сроках (начиная с 4-5 недели) оценивает размеры эмбриона, что позволяет акушеру-гинекологу высчитать точную дату начала беременности.
В первую неделю после зачатия зародыш активно продвигается по маточной трубе. После шести дней активного “путешествия” он попадает в полость матки. Под действием прогестерона (его еще иначе называют гормоном беременности) будущий малыш прикрепляется к слизистой оболочке матки, этот процесс называется имплантацией.
Если прикрепление зародыша благополучно состоялось, то следующей менструации не случится, – беременность началась.
Когда формируется плацента при беременности, норма и патология развития
В данной статье мы поговорим о том, что собой представляет и когда формируется плацента при беременности. Ответим на многие вопросы, которые задают женщины в интересном положении. Мы постараемся уделить больше внимания строению органа, его развитию и патологиям.

Важно запомнить всем женщинам, что еще в самом начале беременности в организме начинается становление системы, которую принято называть «мать-плацента-плод». Во сколько недель формируется плацента при беременности? Какие функции выполняет? Все это вы сможете узнать из предложенной вашему вниманию статьи
Данный орган является неотъемлемым элементом, ведь плацента, имеющая сложное строение, играет жизненно важную роль в развитии и формировании будущего ребенка.
Степень зрелости плаценты по неделям
Для удобства оценки и сопоставления имеющихся показателей развития детского места врачи используют степень зрелости плаценты по неделям: таблица, норма этого параметра всегда под рукой акушеров. Для каждого из этапов гестационного процесса характерны свои изменения в составеа органа. Оценивая степень зрелости плаценты по неделям (таблица приведена ниже), акушеры опираются на следующие показатели:
- Нулевая степень – от момента начала беременности до 30-й недели. Плацента имеет однородную структуру, полностью справляется со своими функциями.
- Первая степень зрелости – наблюдается с 30-й по 34-ю недели гестации.
- Вторая степень – наблюдается на сроке 35–39 недель гестации.
- Третья степень – состояние, характерное для плаценты перед родами.
Характеристика
Плацента представляет собой особый эмбриональный орган. Он характерен не только для человека, но и для других млекопитающих. Появление плаценты в женском организме невозможно представить без хориона.
Его образование начинает происходить после того, как оплодотворенная яйцеклетка имплантируется к какой-то определенной стенке матки. В последующем вокруг нее появляется специфическое образование, которое и можно назвать хорионом. Его оболочки в дальнейшем начинают трансформироваться и преобразуются в плацентарную ткань.

Ученые установили, что впервые хорион появляется в организме беременной женщины уже через 7-12 дней с момента оплодотворения. Для трансформации в плаценту требуется некоторое время. В среднем оно составляет несколько недель. Впервые сформированная плацентарная ткань появляется только к началу второго триместра беременности.
Свое название плацента приобрела не случайно. Этот специфический орган, образующийся только во время беременности, был известен докторам с древности. Согласитесь, что заметить его нетрудно. Во время родов после появления на свет ребенка происходит и рождение плаценты. Такая особенность способствовала тому, что плаценту долгое время называли последом. Нужно отметить, что это название сохранилось и до настоящего времени.
С латыни термин «плацента» переводится как «лепешка». Такое название практически полностью характеризует внешний вид плаценты. Она действительно напоминает лепешку. Часто врачи называют плаценту также и «детским местом». Такой термин довольно часто используется даже в медицинской литературе.


Рассчитать срок беременности
Выделение последа после родов
В норме после рождения ребенка плацента должна самостоятельно отделиться и выделиться в течение 20-30 минут. В течение этого времени врач наблюдает за выделением последа не форсируя его. Существуют определенные признаки отделения последа (женщина может ощутить слабую схватку, при глубоком дыхании женщины отрезок пуповины не втягивается, дно матки поднимается выше и отклоняется вправо), и только после его отделения можно выводить послед из половых путей, если он не рождается самостоятельно. Потягивание не отделившегося последа за пуповину, выдавливание его через переднюю брюшную стенку не применяются, так как опасны возникновением кровотечения.
Более быстрому отделению последа и лучшему сокращению матки способствует прикладывание ребенка к груди сразу после рождения. Это объясняется тем, что при раздражении соска выделяется гормон окситоцин, оказывающий сокращающее действие на матку.
Если послед не отделяется самостоятельно в течение 30 минут, приступают к ручному отделению последа. Это процедура проводится под внутривенным обезболиванием.
После рождения последа он обязательно осматривается врачом
Врачу важно убедиться в целости плаценты, потому что при задержке дольки плаценты в матке может возникнуть кровотечение. Поэтому при подозрении на дефект плацентарной ткани проводится ручное обследование полости матки под внутривенным наркозом
Возможно такое осложнение как врастание плаценты в стенку матки. Отделить ее при этом невозможно. В этом случае необходимо произвести удаление матки вместе с плацентой, так как попытка ее отделения приводит к массивному кровотечению, опасному для жизни.
Функции плаценты
Питательная функция. Через плаценту происходит передача питательных веществ от матери к плоду.
Выделительная функция. Продукты обмена, образовавшиеся в результате жизнедеятельности плода, выводятся из его организма в организм матери также через плаценту.
Дыхательная функция. Путем диффузии кислород из крови матери проникает в кровь плода, а в обратном направлении транспортируется углекислый газ.
Гормональная функция. В плаценте образуются гормоны, необходимые для нормального развития беременности: хорионический гонадотропин, плацентарный лактоген, прогестерон и другие.
Защитная функция. Плацента – это достаточно мощный барьер для токсических веществ и инфекций, находящихся в организме матери. Кроме того, она защищает плод от антител матери, которые вырабатываются в организме матери к чужеродным для нее тканям плода. К сожалению, плацента это не абсолютный барьер, а избирательный, поэтому многие вредные вещества и микроорганизмы все же проникают в организм плода через плаценту. Задача матери оградить его от всех этих вредностей, оградив от них себя.
ЕСТЬ ПРОБЛЕМА – ЕСТЬ РЕШЕНИЕ!
Клиника доктора Назимовой – это не только гинекология в классическом понимании этого слова. Наши специалисты помогают решить ряд более деликатных и интимных проблем. В нашей клинике есть все необходимые специалисты и самое современное оборудование для проведения эстетических операций, таких как пластика половых губ и влагалища, лазерное омоложение и контурная пластика влагалища и вульвы. Мы делаем также операции по восстановлению девственности и, если есть показания, по ее устранению хирургическим путем (дефлорация).
Кроме эстетических хирургических услуг, мы предлагаем и гинекологические операции. Удалить кондиломы, липому или атерому, полип цервикального канала (шейки матки) и эндометрия, а также выполнить марсупиализацию кисты бартолиновой железы или выскабливание полости матки – все это можно сделать у нас.
Место прикрепления
 Фото: kuprevich / freepik.com
Фото: kuprevich / freepik.com
Определяется с помощью УЗИ. Как было сказано выше, при нормальной беременности плацента располагается в теле матки. Иногда при ультразвуковом исследовании в первой половине беременности обнаруживается, что плацента располагается в нижних отделах матки, доходя или даже перекрывая область внутреннего зева шейки матки. В дальнейшем, по мере прогрессирования беременности, плацента чаще всего смещается из нижних отделов матки верх. Однако, если после срока 32 недели плацента по-прежнему перекрывает область внутреннего зева, такое состояние называется * предлежанием плаценты**, что является серьезным осложнением беременности.
Предлежание плаценты может привести к развитию кровотечения, которое может возникать во II-III триместре беременности или во время родов.
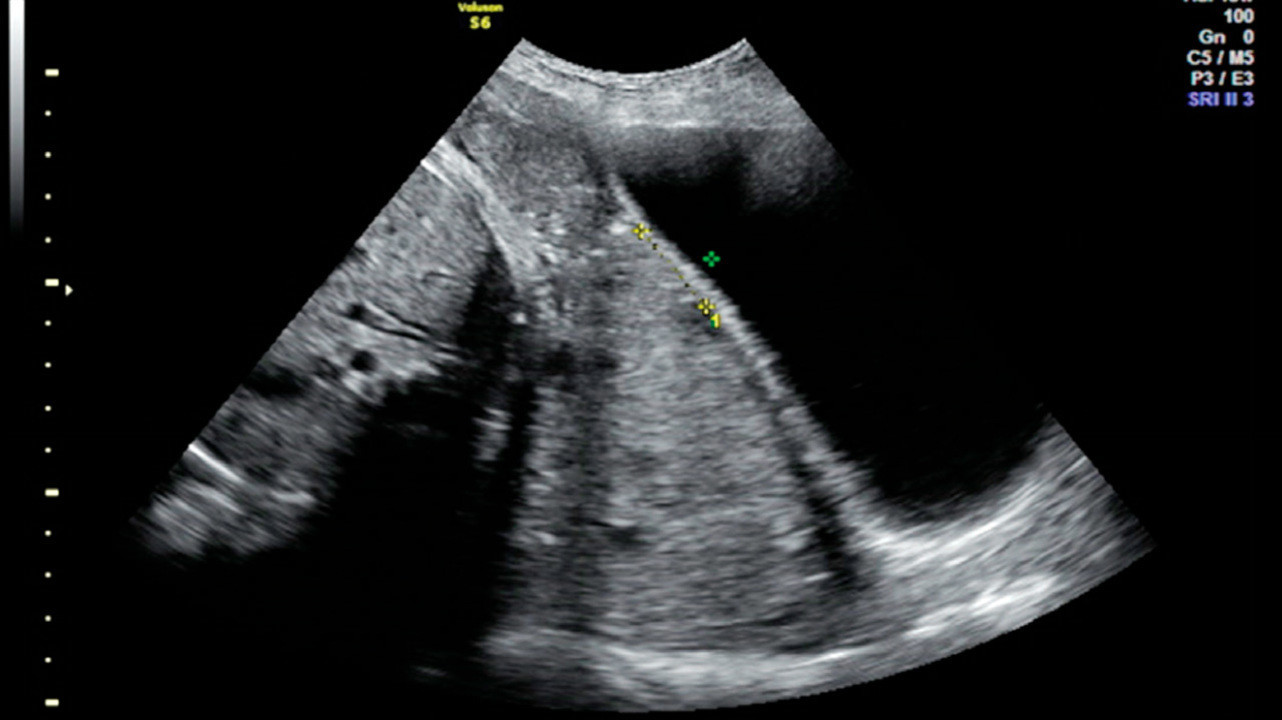 Ультразвуковой снимок с предлежанием плаценты. Turk J Obstet Gynecol / ResearchGate (Creative Commons Attribution 2.5 Generic license)
Ультразвуковой снимок с предлежанием плаценты. Turk J Obstet Gynecol / ResearchGate (Creative Commons Attribution 2.5 Generic license)
Лечение плацентарной недостаточности
Специфических способов лечения плацентарной недостаточности в настоящее время не существует, поскольку нет лекарственных препаратов, которые избирательно улучшают маточно-плацентарный кровоток. Именно поэтому все меры борьбы с плацентарной недостаточностью направлены на профилактику. Если пациентка относится к группе высокого риска по развитию плацентарной недостаточности, с раннего срока беременности ей назначают лекарственные препараты, эффективность которых хорошо доказана и которые предупреждают раннее развитие выраженных нарушений функции плаценты.
Если во время проведения дополнительных методов оценки состояния плода выявляются начальные нарушения поступления кислорода к малышу, проводится медикаментозное лечение, направленное на увеличение притока крови и кислорода через плаценту и обязательные контрольные обследования на фоне проводимой терапии. Если изменения серьезные и малыш испытывает выраженный дефицит кислорода и питательных веществ, состояние его страдает, то в таких случаях проводится экстренное родоразрешение.
Когда формируется плацента?
Рассматривая такое понятие, как степень зрелости детского места (второе название плаценты), необходимо сначала разобраться, когда формируется плацента при беременности, на каком из ее этапов. В норме это происходит в течение первого триместра. Уже практически с момента имплантации плодного яйца в полость матки на месте крепления зародыша к стенке формируются зачатки плаценты.
По мере развития и роста плода развивается и плацента. Процесс ее формирования в норме завершается к 16-й неделе гестации. На протяжении всего периода вынашивания плода плацента будет снабжать маленький организм кислородом и питательными веществами. Даже незначительные отклонения в ее работе негативно сказываются на состоянии маленького организма.
Когда и как формируется?
Образование плаценты – сложный биологический процесс. Впервые хорион появляется уже через 7-12 дней с момента оплодотворения, для его трансформации в плаценту требуется несколько недель. Активное формирование плаценты наблюдается на 15-16 неделе беременности, но срок окончательного развития органа может быть разным. Так, только на 20 неделе беременности в плацентарной ткани начинают активно функционировать кровеносные сосуды.
В большинстве случаев плацента формируется в области матки. Плацентарная ткань формируется при участии особого эмбрионального образования – цитотрофобласта и непосредственно самого эндометрия (внутренней оболочки маточной стенки).


Окончательное гистологическое строение плаценты стало известно врачам относительно недавно – в эру проведения микроскопических исследований. В плацентарной ткани ученые различают несколько последовательно расположенных слоев:
- Децидуа – первый слой по направлению от матки к эмбриону. По сути, он представляет собой измененный эндометрий.
- Слой Лантганса (фибриноид Рора).
- Трофобласт. Этот слой покрывает лакуны и врастает в стенки спиральных артерий, что предотвращает их активные сокращения.
- Многочисленные лакуны, которые наполнены кровью.


- Многоядерный симпласт, выстилающий цитотрофобласт (синцитиотрофобласт).
- Слой цитотрофобласта. Представляет собой слой расположенных клеток, которые образуют синцитий и продуцируют образование определенных гормоноподобных веществ.
- Строма. Является соединительной тканью, в которой проходят кровеносные питающие сосуды. Также в этом слое находятся очень важные клеточные элементы – клетки Кащенко-Гофбауэра, являющиеся макрофагами и обеспечивающие местный иммунитет.
- Амнион. Участвует в последующем в образовании околоплодных вод. Необходим для формирования особой водной среды, в которой будет происходить внутриутробное развитие малыша.
Очень важным структурным элементом плаценты является ее базальная децидуальная оболочка. Она является своеобразным барьером между материнской и плодной частью плаценты. В зоне базальной децидуальной оболочки находятся многочисленные углубления, внутри которых присутствует материнская кровь.





