Боли в паху во время беременности
Содержание:
- Боль в промежности перед и после родов
- Что такое паховая грыжа?
- Когда нужно срочно обращаться к врачу
- Каковы признаки и симптомы паховой грыжи?
- Какая шейка матки во время беременности?
- Как облегчить варикоз при беременности
- Оценка симптомов хронического простатита и синдрома тазовых болей у мужчин (скачать в формате .pdf)
- Ведущие специалисты по ведению сложной беременности в Южном Федеральном Округе
- Что нужно делать при обнаружении трещин на слизистой половых органов
- Лечебная физкультура в 3 триместре
- Посещение врача акушера-гинеколога
- Дорогие мужчины, любящие мужья!
- Лечение
Боль в промежности перед и после родов
Болезненность в промежности после 38 недели беременности ― не совсем нормальное явление, но и отклонением тоже его не назовешь, поэтому опасаться нечего. Полностью устранить дискомфорт невозможно, ведь плод уже вырос и постоянно давит на промежность. Единственное, что остается ― искать удобную позу, меньше стоять и ждать родов.
Боль в промежности после родов ― состояние, которое испытывает каждая роженица. Характер боли зависит от того, как протекал родовой процесс: были осложнения и разрывы или нет.
Если все обошлось без травм и эпизиотомии, боль и опухлость спадает через пару дней. В других случаях болезненность может сохраняться от 7 до 10 дней.

Что такое паховая грыжа?
Паховая грыжа возникает, когда содержимое брюшной полости – чаще всего большой сальник или часть тонкой кишки – выходит из живота через слабое место внизу брюшной стенки. Живот — это область между грудью и бедрами. Область нижней брюшной стенки также называется паховой или паховой областью.
Два типа паховых грыж
- косые паховые грыжи, которые вызваны дефектом брюшной стенки, который является врожденным или присутствует при рождении
- прямые паховые грыжи, которые обычно возникают только у взрослых мужчин и вызваны слабостью мышц брюшной стенки, которая развивается со временем
Паховые грыжи встречаются в паховом канале в области паха.
Когда нужно срочно обращаться к врачу
Безотлагательным поводом для обращения к врачу можно считать такие жалобы:
- Резкая, сильная, интенсивная боль внизу живота и области поясницы. Особенно при резкой боли внизу живота справа, у женщин это моет быть как правосторонний аднексит, так и аппендицит. Всегда нужно выяснить, почему тянет низ живота.
- Рвота и/или диарея
- Неврологические симптомы (головокружение, потеря сознания, головная боль)
- Резкое повышение температуры выше 38
Нужно обратиться к врачу, если Вас уже какое-то время беспокоят:
- Высыпания и язвы в области половых органов
- Постоянные боли в области живота и поясницы
- Дискомфорт во время полового акта
- Появились выделения из влагалища «необычного» цвета или с примесью крови, имеющие неприятный запах. Творожистые, пенистые выделения с ощущением зуда и жжения.
- Появление жалоб после незащищённого полового акта. Это может быть признаком появления заболеваний, передающихся половым путём (ЗППП)
- Постоянная усталость, повышенная температура, частые диарея и рвота
Все сказанное выше свидетельствует о важности выверенной диагностики
Каковы признаки и симптомы паховой грыжи?
Первым признаком паховой грыжи является небольшое выпячивание на одной или, реже, на обеих сторонах паха — область чуть выше складки паха между нижней частью живота и бедром. Выпуклость может со временем увеличиваться в размере и обычно исчезает, когда человек ложится.
Другие признаки и симптомы могут включать
- дискомфорт или боль в паху — особенно при напряжении, подъеме, кашле или физических нагрузках — которые улучшаются во время отдыха
- такие чувства, как слабость, тяжесть, жжение или боль в паху
- опухшая или увеличенная мошонка у мужчин или мальчиков
Косые и прямые паховые грыжи могут скользить в брюшную полость и выходить из нее в паховый канал. Врач может переместить их обратно в живот с помощью легкого массажа.
Какая шейка матки во время беременности?
В течение всего периода вынашивания наблюдается множество изменений шейки матки. На это влияют такие факторы, как:
- индивидуальные особенности строения половых органов конкретной женщины;
- гормональный баланс (концентрация женских половых гормонов – эстриола и прогестерона);
- вес плода (или плодов при многоплодной беременности), осуществляющего давление на шейку матки;
- наличие маточных патологий, травм и других дефектов.
Рассмотрим, как изменяются характеристики шейки матки во время беременности при условии, что женщина абсолютно здорова:
- Размер. Сразу после зачатия и примерно до второй половины беременности шейка матки удлиняется. Так, на 24-й неделе в норме ее длина составляет около 3,5-5 см. Однако, затем по мере роста плода она укорачивается — на 28 неделе до 3,5-4 см, а на 32 неделе – до 3-3,5 см. Помочь отследить эти изменения позволяет ультразвуковое сканирование длины шейки матки. Если женщина здорова, то эта процедура не проводится. Однако, если она имеет осложненную беременность или у нее были выкидыши в прошлом, ей назначается УЗИ, так как чрезмерно короткая шейка матки может спровоцировать преждевременные роды. Также в ходе вынашивания изменяется диаметр цервикального канала. В норме на всем протяжении беременности он остается полностью сомкнутым, и раскрывается лишь непосредственно перед родами. Благодаря этому маточная полость и плод надежно защищены от проникновения инфекций. Слишком раннее раскрытие шейки матки также может спровоцировать выкидыш. Такой риск обусловлен слишком малой длиной органа, слабостью мышц или слишком большим весом плода (а также многоплодием).
- Цвет. До беременности при условии отсутствия у женщины патологий (например, эрозии) шейка матки имеет розовый оттенок. После зачатия в ней увеличивается количество кровеносных сосудов, из-за чего цвет меняется на синеватый. Оценка окраса является одним из дополнительных критериев, позволяющих установить наличие беременности при гинекологическом осмотре (гистероскопии).
- Консистенция. Шейка матки до беременности имеет плотную фактуру, после зачатия под влиянием половых гормонов она становится более мягкой. Железы в цервикальном канале начинают вырабатывать большое количество слизи, которая образует «пробку», надежно запечатывающую матку и плод на весь период вынашивания. Незадолго до родов, когда шейка матки начинает расширяться, это образование отделяется и выходит естественным путем, освобождая проход для плода.
Нормальные физиологические изменения шейки матки варьируются в зависимости от индивидуальных особенностей организма женщины. Например, у некоторых из них может наблюдаться пониженное выделение слизи цервикальными железами, у других – малое изменение длины в процессе вынашивания. Если какие-то изменения происходят в не слишком выраженной степени, это еще не означает наличия какой-либо патологии или высокого риска для самой матери и плода. Однако, по усмотрению врача он может назначить более частое наблюдение шейки матки, чтобы исключить такую возможность.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Как облегчить варикоз при беременности
Есть ряд советов по профилактике варикоза у беременных, соблюдение которых помогает облегчить течение болезни и уменьшает неприятные ощущения:
- Не скрещивайте ноги. Сидение, с закидыванием одной ноги на другую блокирует поток крови через и вены и может вызвать повышение давления.
- Поменяйте положение. Если нужно сидеть или стоять весь день на работе, нужно менять позу так часто, как это возможно. Это предотвращает скопление крови в ногах.
- Спите на левом боку. По мере того, как живот становится больше, лежать на спине будет тяжело. При варикозном расширении вен, постарайтесь спать на левом боку, а не на правом. Это препятствует давлению матки на вены брюшной полости, и помогает крови в ночное время оттекать от нижних конечностей.
- Поднимайте ноги. В течение дня чаще приподнимайте ноги. В идеале, они должны быть выше уровня сердца, чтобы сила гравитации помогала крови активнее течь. Лежа в постели, можно положить ноги на подушку, чтобы помочь кровотоку во время сна.
- Следите за употреблением соли. При приеме большого количества соли в кровеносные сосуды поступает больше жидкости, что может увеличить давление в венах. Избыток жидкости проникает в ткани и приводит к отекам. Пейте много воды, чтобы помочь вашему телу поддерживать правильный баланс жидкости.
- Следите за своим весом. Женское тело во время беременности меняется, будущая мама набирает вес. Чем выше масса тела, тем большее давление вес оказывает на вены нижних конечностей. Врач оценит прибавки и уточнит нормы веса 4.
Оценка симптомов хронического простатита и синдрома тазовых болей у мужчин (скачать в формате .pdf)
| Домен I. Боль или дискомфорт. | |||||||||
|---|---|---|---|---|---|---|---|---|---|
| 1. За последний месяц испытывали ли Вы боль или дискомфорт в следующих местах? | Да | Нет | |||||||
| 1а. Область между прямой кишкой и яичками (промежность) | 1 | ||||||||
| 1б. Яички | 1 | ||||||||
| 1в. Головка полового члена, вне связи с мочеиспусканием | 1 | ||||||||
| 1г. Ниже пояса, в области лобка, мочевого пузыря, в паху | 1 | ||||||||
| 2. За последний месяц испытывали ли Вы: | Да | Нет | |||||||
| 2а. Боль или жжение при мочеиспускании? | 1 | ||||||||
| 2б. Боль или дискомфорт во время или после семяизвержения (оргазма)? | 1 | ||||||||
| 3. Как часто Вы испытываете дискомфорт в областях, указанных в пункте 1 домена I? | |||||||||
| Никогда | |||||||||
| Редко | 1 | ||||||||
| Иногда | 2 | ||||||||
| Часто | 3 | ||||||||
| Обычно | 4 | ||||||||
| Всегда | 5 | ||||||||
| 4. Какому номеру соответствует интенсивность боли, которую Вы испытывали за последнюю неделю? | |||||||||
| 1 | 2 | 3 | 4 | 5 | 6 | 7 | 8 | 9 | 10 |
| Нет боли | Тяжелейшая боль | ||||||||
| Сумма баллов по домену I: |
| Домен II. Мочеиспускание. | |
|---|---|
| 5. Как часто за последний месяц Вы испытывали чувство неполного опорожнения мочевого пузыря после мочеиспускания? | |
| Никогда | |
| Меньше чем в 1 случае из 5 | 1 |
| Меньше чем в половине случаев | 2 |
| Примерно в половине случаев | 3 |
| Более чем в половине случаев | 4 |
| Почти всегда | 5 |
| 6. Как часто в течение последнего месяца Вам приходилось мочиться чаще чем каждые 2 часа? | |
| Никогда | |
| Меньше чем в 1 случае из 5 | 1 |
| Меньше чем в половине случаев | 2 |
| Примерно в половине случаев | 3 |
| Более чем в половине случаев | 4 |
| Почти всегда | 5 |
| Сумма баллов по домену II: |
| Домен III. Влияние симптомов на Вашу жизнь. | |
|---|---|
| 7. Как часто за последний месяц имеющиеся у Вас симптомы мешали Вам делать то, чем Вы обычно занимаетесь (работа, досуг и т.д.)? | |
| Никогда | |
| Незначительно | 1 |
| Умеренно или некоторой степени | 2 |
| Очень сильно | 3 |
| 8. Как часто за последний месяц Вы думали об имеющихся у Вас симптомах? | |
| Никогда | |
| Незначительно | 1 |
| Умеренно или некоторой степени | 2 |
| Очень сильно | 3 |
| Сумма баллов по домену III: |
| Домен IV. Качество жизни. | |
|---|---|
| 9. Как бы Вы чувствовали себя если бы Вам довелось провести остаток жизни с теми симптомами, которые наблюдались у Вас в течение последней недели? | |
| Замечательно | |
| Удовлетворенным | 1 |
| В большей степени удовлетворенным | 2 |
| Смешанно (наполовину удовлетворенным, наполовину нет) | 3 |
| В большей степени неудовлетворенным | 4 |
| Несчастным | 5 |
| Ужасно | 6 |
| Сумма баллов по доменам Индекса шкалы симптомов | |
| Боль: Сумма подпунктов 1а, 1б, 1в, 1 г, 2а, 2б, 3 и пункта 4 | |
| Симптомы связанные с мочеиспусканием: Сумма пунктов 5 и 6 | |
| Влияние на качество жизни: Сумма пунктов 7, 8, и 9 | |
| Боль и мочеиспускание: Сумма пунктов от 1 до 6 | |
| Общая сумма баллов: | |
| (1) Подсчитайте отдельно сумму баллов по доменам (боль, мочеиспускание, влияние на Вашу жизнь, качество жизни).(2) Сложите сумму баллов по доменам боль и мочеиспускание (интервал 0-31), получив при этом «оценку выраженности симптомов». Незначительно выраженные симптомы = 0-9, Средне выраженные симптомы =10-18 Тяжелые симптомы =19-31.(3) Рассчитайте и запишите общую сумму баллов (интервал 0-43), которая определяется как «общая оценка». |
Если общая сумма баллов составила 5-9 — мы рекомендуем Вам пройти профилактическое обследование у врача уролога, чтобы убедиться, что имеющиеся отклонения не требуют лечения и далее проходить такое обследование 1 раз в год.
Ведущие специалисты по ведению сложной беременности в Южном Федеральном Округе
Ермолаева Эльвира Кадировна
Является известным и признанным на Северном Кавказе специалистом в области диагностики и лечения невынашивания беременности, замирания беременности, привычного невынашивания беременности, ведения беременных с тромбофилией, антифосфолипидным синдромом (АФС), системной красной волчанкой (СКВ), миомой матки, ведения беременности у юных и возрастных беременных (после 38 лет), ведения капризных беременных, ведения беременных с избыточной массой тела.Хороший акушер-гинеколог, специалист по рациональному питанию при беременности, физиотерапевт-курортолог, опытный врач УЗД. К ней обращаются желающие сохранить фигуру и успешно выносить беременность женщины.
Ермолаев Олег Юрьевич
Кандидат медицинских наук, гинеколог-эндокринолог с 25-летним стажем и успешным опытом ведения беременности у женщин с опущением матки, двурогой маткой, седловидной маткой и другими пороками развития половых органов, ведения беременных с ливедо, тромбофилией и антифосфолипидным синдромом (АФС), поликистозом яичников. Ведение многоплодной беременности, требующей особого внимания и опыта со стороны врачей. Ведение беременности после ЭКО, ИКСИ, после искусственной инсеминации. Ведение беременных с плацентарной недостаточностью. Ведение беременности на фоне ВМС.
МЕЖДУНАРОДНЫМ ПРИЗНАНИЕМ репутации и достижений Курортной клиники женского здоровья в разработке и внедрении эффективных и безопасных лечебных методик и качества предоставляемых медицинских услуг ЯВЛЯЕТСЯ НАГРАЖДЕНИЕ Курортной клиники женского здоровья в Пятигорске Международным СЕРТИФИКАТОМ КАЧЕСТВА SIQS в сфере медицины и здравоохранения. Международный Сократовский Комитет, Оксфорд, Великобритания и Швейцарский институт стандартов качества, Цюрих, ШВЕЙЦАРИЯ. Подробнее…
Что нужно делать при обнаружении трещин на слизистой половых органов
В этом случае нужно обратиться к врачу-гинекологу, который проведет осмотр. Опытный врач по внешнему виду трещинок и других изменений слизистой может предположить правильный диагноз.
Для более точной диагностики берутся мазки из половых путей, уретры и цервикального канала, проходящего внутри шейки матки.
Проводятся посевы мазков на питательные среды с определением чувствительности возбудителей к антибиотикам. Методика позволяет не только определить микроорганизмы, вызвавшие появление трещинок, но и подобрать эффективный антибактериальный препарат, к которому они чувствительны.
Существуют комплексные анализы, например Фемофлор, которые выявляют возбудителей инфекций, даже не дающих явных симптомов. Это исследование показывает концентрацию грибка молочницы, который в малых количествах не приносит вреда, а в больших вызывает трещинки, зуд и другие неприятные симптомы. Фемофлор выявляет даже вирусы, которые обнаружить с помощью мазка или посевов невозможно.
При подозрении на трещинки слизистых, вызванные сахарным диабетом, нужно сдать кровь и мочу на сахар. Норма сахара в крови составляет:
- При взятии анализа из пальца – 3,33-5,55 ммоль/л.
- При исследовании венозной крови – 4,22-6,10 ммоль/л.
При превышении показателей нужно обратиться к эндокринологу и нормализовать уровень сахара. Параллельно необходимо пройти осмотр у гинеколога, который возьмет анализы и назначит препараты, убивающие болезнетворную микрофлору, разросшуюся из-за высокого содержания гликогена.
При аллергических реакциях назначаются анализы на аллергены и применяются противоаллергические препараты – местно и внутрь. Для лечения кожных болезней используются средства, подобранные врачом для конкретной больной.
Лечебная физкультура в 3 триместре
Проведение гимнастических упражнений в 3 триместре повышает растяжимость и эластичность мышц в ногах, поддерживает тонус мышц поясницы. В 3 триместре уменьшают физическую нагрузку, это трудный этап беременности. Упражнения проводятся сидя или на лежа боку, в медленном темпе.
Выполнение упражнений направлено на подготовку мышц между ног к родам
Лечебную физкультуру на поздних месяцах беременности проводят осторожно. Нельзя выполнять упражнения, повышающие внутрибрюшное давление
Упражнения, рекомендуемые в 3 триместре:
- Положение лежа на спине. Нижние конечности согнуты, разведены. Стопами ног опереться на пол, пальцы ног расслаблены. Поднимать таз вверх (опираясь на лопатки), опускать в первоначальное положение. Когда таз приподнимается, сокращать мышцы промежности, после расслабить. Упражнение выполняется 5 раз.
- Встаньте на четвереньки, пальцы ног не напрягать. Бедра переносятся вправо, а потом влево. Повторяется 5 раз. Если при выполнении данного упражнения болят мышцы, его следует прекратить делать.
- Простая ходьба в прогулочном темпе благотворно влияет на мышцы конечности.
- Перед началом занятий лечебной гимнастикой проконсультируйтесь с врачом.
Посещение врача акушера-гинеколога
Посещение врача акушера-гинеколога
На 28-й неделе возможно назначение планового осмотра у гинеколога. Накануне встречи необходимо сдать анализы, направления на которые были выданы на прошлом приеме:
- общий анализ мочи;
- общий анализ крови;
- анализ крови на сахар (сдается натощак);
- анализ крови на антитела, если у беременной отрицательный резус-фактор, а у отца будущего ребенка положительный.
Основная задача планового осмотра на 28-й неделе — контроль состояния беременной женщины. Гинеколог проведет опрос об изменениях, произошедших в самочувствии с прошлой встречи, оценит полученные результаты анализов, произведет необходимые замеры.
С 28-й недели врач периодически будет просить показать ему лодыжки для визуального осмотра на отеки. В некоторых случаях гинеколог может просто задать женщине вопрос об этом проявлении. Отеки — частый спутник беременности. Если женщина заметила их появление на лице, руках или ногах, стоит обязательно рассказать об этом врачу.
Во время приема, гинеколог измерит:
- вес женщины. Высчитает набранную массу с момента постановки на учет. В некоторых случаях врач может быть озадачен чрезмерным набором веса или его недостаточностью. Тогда гинеколог советует пересмотреть диету для установления правильного набора веса. Иногда, если есть другие тревожные симптомы, возможно назначение дополнительных исследований или направление на госпитализацию.
- объем живота и высоту дна матки. Эти показатели указывают как увеличивается матка и насколько ее размеры соответствуют сроку. При сильном отклонении от установленных норм, необходимы дополнительные исследования (УЗИ, анализы, инвазивные способы определения состояния матки и плода);
- артериальное давление. Контроль артериального давления осуществляется на протяжении всей беременности с целью предупреждения развития гестоза на последних неделях беременности. Идеально, если беременная с 28-й недели начнет самостоятельно контролировать изменения показателей, ежедневно записывая данные в блокнот и показывая их гинекологу на приеме;
- температуру тела и частоту сердечных сокращений. Данные показатели измеряются для контроля за общим состоянием здоровья беременной женщины. Вкупе с анализом мочи, полученные сведения подсказывают здорова ли беременная.
Дополнительно на 28-й неделе беременности гинеколог прослушает сердцебиение плода при помощи стетоскопа. Для этого женщине будет предложено лечь на кушетку и оголить живот.
УЗИ
Плановое УЗИ на 28-й неделе беременности не проводится. Возможна выдача направления на дополнительные исследования при возникновении вопросов по состоянию здоровья матери, скорости развития плода, увеличению матки.
При желании женщина может пройти ультразвуковое исследование по собственной инициативе на платной основе для подтверждения благоприятного течения беременности.
Матка и живот
На 28-й неделе матка разрастается до нижних ребер, оказывает давление на все окружающие внутренние органы. Ее дно располагается выше пупка на 7-8 см, около 26-30 см выше лонного сочленения.
Объем живота продолжает увеличиваться, за 7 дней вырастая приблизительно на 1 см.
Боли в животе и других частях тела
Болевые ощущения в разных частях тела на 28-й неделе беременности — не редкость. Чаще всего они появляются в конце дня, как результат физической нагрузки, но некоторые из них могут наблюдаться постоянно.
Обратиться за консультацией к гинекологу стоит, если женщина отмечает появлений болевых ощущений:
- по бокам спины, на уровне поясницы;
- в ногах, если болевые ощущения не проходят после отдыха, появились судороги или отеки;
- тянущего характера в затылочной области головы;
- в анусе.
Экстренной медицинской помощи требуют болевые ощущения:
- сдавливающего, тянущегося, усиливающегося характера в спине;
- схваткообразного, тянущего, усиливающегося характера в животе;
- давящего, тянущего характера в промежности и бедрах.
Выделения
На 28-й неделе женщину может обеспокоить увеличение количество отделяемого из влагалища. Если оно не поменяло цвет, запах и консистенцию, то переживать не стоит.
Обратиться к гинекологу за консультацией нужно, если выделения стали желтыми или зелеными, имеют резкий и неприятный запах, похожи на хлопья или творожистую массу.
- при появлении любого количества отделяемого красного или коричневого цвета;
- при резком излитии большого количества жидкости из влагалища. Излитие вод — показание к экстренному родоразрешению. Необходимо максимально быстро добраться до роддома.
Кровотечение и менструация
В норме на 28-й неделе кровотечения или менструации быть не может. При обнаружении любого объема крови из промежности необходимо экстренно обратиться за медицинской помощью.
Дорогие мужчины, любящие мужья!
Помните, что ваша беременная жена все то время, пока она вынашивает вашего ребенка, является «необычным» человеком. Именно поэтому любящий муж не должен допускать переутомления жены «по хозяйству». Беременной женщине необходимо создавать благоприятные условия, чтобы она могла благополучно выносить и родить ребенка, т.е. чтобы ее организм мог по мере развития беременности качественно адаптироваться к изменяющимся условиям (ребеночек растет, развивается, кушает, «дышит» и т.п. — условия постоянно изменяются).
Если организм беременной не сможет нормально адаптироваться, тогда у нее возникают различные неблагоприятные, в первую очередь, для ребенка состояния. Для женщины это тоже неблагоприятные состояния. В особо тяжелых случаях жертвуют беременностью для спасения женщины, т.к. прерывание беременности при таком состоянии сразу же приводит к восстановлению (условно к выздоровлению), но ваш ребенок уже не появится на свет.
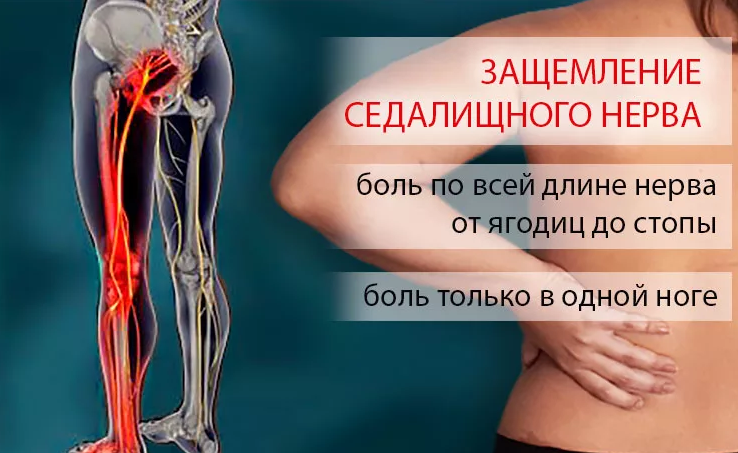
Лечение
Лечение защемления седалищного нерва требует комплексного подхода. Врачи использует сочетание медикаментозной терапии, физиотерапевтических процедур, массажа, лечебной физкультуры и т.п.
Медикаментозное лечение
В зависимости от выраженности симптомов врачи назначают препараты из следующих групп:
- анальгетики и нестероидные противовоспалительные средства (НПВС): препараты на основе кетанова, мелоксикама, диклофенака, нимесулида и т.п.; хорошо блокируют воспалительный процесс, а также снижают болевые ощущения; назначаются курсом в соответствии с показаниями; могут назначаться в таблетированной или инъекционной форме, а также в виде мазей или пластырей для местного применения;
- анестетики (новокаин, лидокаин): препараты, уменьшающие чувствительность болевых рецепторов; используются для местного лечения (аппликации, компрессы, пластыри), а также при проведении фонофореза или электрофореза;
- гормональные средства (дексаметазон, гидрокортизон, преднизолон): снимают воспаление и отек тканей, назначаются при неэффективности анальгетиков и НПВС; могут применяться в пролонгированной форме, позволяющей вводить препарат раз в 3-4 недели;
- миорелаксанты (мидокалм): препараты, снимающие мышечный спазм и снимающие таким образом компрессию нерва;
- витамины группы В (мильгамма, нейромультивит): способствуют улучшению нервной проводимости, используются для быстрого снятия онемения, гиперчувствительности и других патологических симптомов.
Исключительно хороший эффект при защемлении седалищного нерва дают блокады. При этом лекарственное вещество (НПВС, анестетик или гормональный препарат) вводится непосредственно в область спазмированной мышцы, что способствует быстрому прекращению боли и наступлению облегчения.
Немедикаментозное лечение
Немедикаментозные методы лечения включают:
- физиотерапию: магнитотерапию, лазерное воздействие, электро- или фонофорез, УВЧ-терапия и другие методики, способствующие снятию спазма, улучшению питания тканей, а также усиливающие действие противовоспалительных средств;
- массаж: лечебный массаж назначается после купирования основного болевого синдрома и уменьшает риск повторного защемления;
- рефлексотерапия: воздействие на биологически активные точки с помощью тонких игл или простого нажатия способствует снятию мышечных спазмов;
- лечебная физкультура: используется вне обострения, способствует укреплению мышечного каркаса, повышает устойчивость организма к физическим нагрузкам; эффективна лишь при ежедневных занятиях в течение длительного времени;
- мануальная терапия.
- кинезиотейпирование
Дополнительно может быть назначено санаторно-курортное лечение в сочетании с грязелечением и другими бальнеологическими процедурами.
Хирургическое лечение при защемлении седалищного нерва используется редко. Показаниями являются различные объемные процессы в пораженной области (опухоли, абсцессы), а также запущенные формы остеохондроза, не поддающиеся терапии консервативными методами.