Снятие швов
Содержание:
- На какой день снимают швы после родов?
- Как лечить?
- Патологические состояния раннего послеродового периода
- Лечение деформации шейки
- Когда нужно снимать швы
- Выделения
- Эрозия шейки матки после родов
- Причины разрывов и их разновидности
- Как проходит беременность после кесарева сечения?
- Дефекты покрытий
- Почему происходят разрывы шейки матки?
- Разрыв промежности
- Швы после кесарева сечения
- Признаки диастаза мышц живота
- Когда необходима операция при разрыве мениска?
- 1 ДЕФЕКТ УСАДОЧНАЯ РАКОВИНА
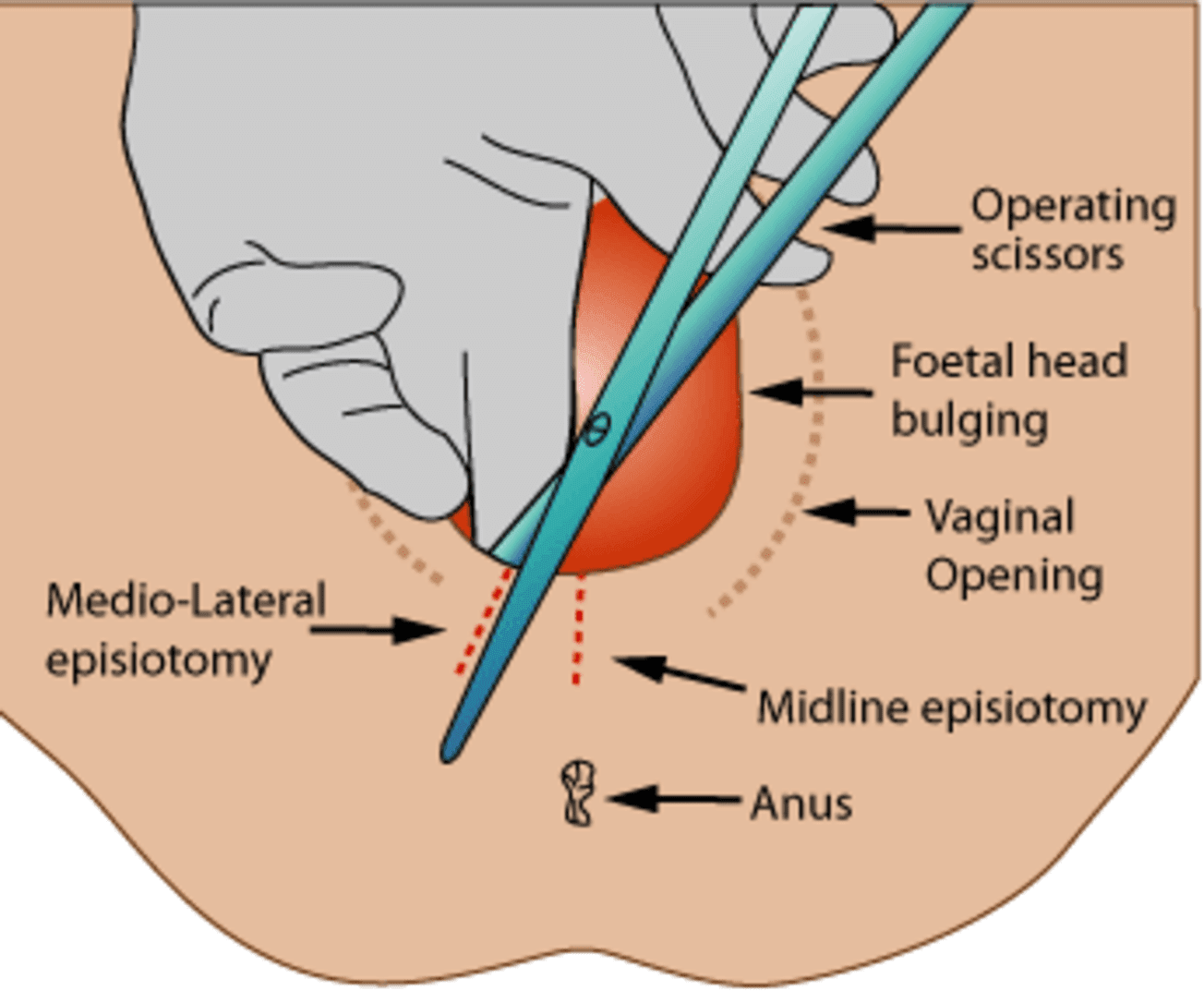
На какой день снимают швы после родов?
Обычно процесс удаления швов проводится примерно на 7-10 день после их наложения. Если роженица находится в роддоме в течение 7 дней, то нити удаляются в стационаре, в послеродовом отделении.
На какой день снимают швы после родов:
- Если процесс появления плода прошел успешно, и нет необходимости задерживать маму и ребенка в роддоме, роженицу выписывают на третий день. Придется приехать к врачу примерно на 7-10 день после наложения швов для их удаления.
- Врач разрезает при помощи ножниц нити и вытаскивает их пинцетом. Это неприятная процедура, болезненность которой зависит от болевого порога женщины. Кто-то это сравнивает с укусом комара, кому-то действительно очень больно.
- Длина шва снаружи составляет примерно 2-3 см. Часто отходит от малой половой губы снизу и является практически незаметным. Если женщина придерживается советов доктора, то никаких следов после эпизиотомии не остается.
Схема
Как лечить?
ДПМ можно не лечить, положившись на то, что он пройдет сам. И действительно, у многих проходит: спустя год после родов частота ДПМ
почти в три раза. Однако строгих клинических исследований, подтверждающих это наблюдение, нет.
На другом методическом полюсе располагается абдоминальная хирургия. Хирургическое усечение прямой мышцы — спорный метод. Его
если расстояние между прямыми мышцами превышает 3 см, ДПМ сильно досаждает пациенту, а консервативные методы не помогают. Сейчас разрабатывают способы лапароскопического лечения ДПН.
Есть еще
В поврежденную ткань вводят небольшое количество раздражающей жидкости. Это может быть раствор декстрозы, фенол-глицерин-глюкоза, сочетание полидоканола, магния, цинка, гормона роста человека, пемзы, озона, глицерина или фенола. Основная цель пролотерапии — стимуляция регенерации и роста нормальных клеток и тканей. Известен
когда после семи сеансов пролотерапии ширина белой линии уменьшилась с 2,7 до 0,5 см (инъекции делали каждые две недели).
Нередко пациенткам рекомендуют внешние средства поддержки: шины, корсеты, повязки, специальные ленты. Сведения об их эффективности противоречивы. Некоторые считают, что эластичный бандаж, носимый после родов, поддерживает мышцы живота и белую линию и, более того,
и позволяет снизить объем талии.
работали с женщинами, которые после первых родов обнаружили у себя ДПМ, при этом они не занимались пилатесом, не делали скручиваний и почти никто не выполнял упражнений для брюшного пресса. Таким нетренированным дамам предложили в часы бодрствования носить эластичный бандаж. Он улучшил самочувствие пациенток и их удовлетворенность своим внешним видом, не более того. На урогинекологические симптомы бандаж не повлиял ни положительно, ни отрицательно. Сочетание бандажа с упражнениями для поперечных мышц благотворно сказалось на осанке и внешнем вид (упражнения без бандажа были, увы, неэффективны). В общем, внешние средства поддержки имеет смысл сочетать с физической нагрузкой. Однако объем выборки в этих и подобных исследованиях очень мал.
В дополнение к физическим упражнениям рекомендуют методику Элизабет Нобль (сближение прямых мышц вручную во время частичного подъема корпуса), мануальную терапию, программу Джулии Туплер (упражнения, выполняемые сидя и лежа на спине, сближение мышц и соединительной ткани и защита их от растяжения). Убедительного доказательства эффективности этих программ нет, хотя есть одиночные
о значительном улучшении самочувствия пациенток после 4 — 6 недель занятий по методике Нобль.
Патологические состояния раннего послеродового периода
Течение раннего послеродового периода чаще всего осложняет кровотечение, причины которого акушеры шифруют правилом трех «Т»: травма, ткань и тонус. Алгоритм поиска источника кровотечения заключается в выполнении ряда определенных мероприятий.
Травма. Сразу после рождения последа выполняется осмотр родовых путей для выявления травматических разрывов шейки, промежности, влагалища. Разрывы шейки до 1 см считаются неглубокими, и даже могут быть остаться незамеченными. Опасны глубокие разрывы с продолжением на влагалищные своды, где расположены крупные ветви маточных артерий.
Образование тяжелых разрывов чаще связано с неправильным агрессивным ведением родов, когда при неполном раскрытии шейки женщине предлагают тужиться. Лечение разрывов основано на их зашивании кетгутовой или викриловой нитью, первый шов накладывают с верхнего угла раны. Швы на шейке матки рассасываются самостоятельно.
Поскольку шейка не имеет болевых окончаний, то впоследствии рубец болеть не будет. Выворот шейки матки после родов называется эктропионом, который чаще возникает при незашитом разрыве. Эктропион может быть эрозированным, если у женщины до беременности имелась не леченая эрозия шейки. Такая патология относится к фоновым заболеванием, поэтому эрозированные деформации шейки матки необходимо прижигать через 6 месяцев после родов.
Ткань. Задержка участков последа после его рождения могут быть причинной кровотечения. Ткань дольки плаценты или кусочки околоплодных оболочек, задерживаясь в матке, препятствуют ее нормальному сокращению и пережатию кровящих сосудов плацентарного ложа. После рождения последа акушер тщательно осматривает послед и при выявлении его дефекта выполняет ручное обследование матки.
В раннем послеродовом периоде при наличии остатков последа производить выскабливание полости матки нельзя, так как дополнительная механическая травма нарушает образование тромбов в сосудах раневой поверхности плацентарного ложа. Ручное обследование полости проводят, если имеется явный или сомнительный дефект родившееся плаценты, либо при подозрении разрыва матки.
Обязательно операцию выполняют, если матка имеет послеоперационный рубец, чтобы убедиться в его целостности.
Продолжительность операции составляет несколько минут, поэтому проводят ее под кратковременным внутривенным наркозом. Акушер надевает длинную резиновую перчатку и бережно вводит руку в полость матки. Обойдя все стенки, обнаруживаются обрывки плацентарной ткани, которые удаляются «выгребательным» движением руки. Для профилактики воспаления назначаются антибактериальные препараты.
Тонус. Гипотония матки возникает при снижении сократительной способности и тонуса миометрия. Это состояние, что происходит с маткой, характеризуется снижением способности мышцы сокращаться, вплоть до полного паралича. Объем кровопотери может быть значительным, поэтому все мероприятия по его остановке проводят в экстренном порядке.
При выявлении кровотечения связанного с гипотонией на первом этапе назначают утеротонические препараты, выполняют ручное обследование с массажем матки на кулаке. При необходимости в полость вставляют специальный баллон, который механическим путем придавливает кровоточащие сосуды плацентарной площадки.
В редких случаях развивается атония — это полный паралич мускулатуры. Выглядит матка «дряблой», мягкой, с расплывчатыми контурами, дно может определяться на уровне пупка и выше. Единственным путем остановить такое кровотечение при отсутствии эффекта от проводимых мероприятий является хирургическое удаление органа.
Массивное гипотоническое кровотечение может привести к нарушению свертывания крови, когда вытекающая из матки кровь не сворачивается и не образует сгустков. Именно поэтому многие акушеры выделяют четвертое «Т» — тромб.
Описанная патология носит название — синдром диссеминированного сворачивания крови, требует немедленных реанимационных мероприятий (переливание компонентов крови, плазмы, срочная операция).
Лечение деформации шейки
Изменение нормального анатомического состояния шейки матки встречается у женщин, которые пережили тяжелые роды, связанные с разрывами и трещинами родовых путей, и неудачные хирургические операции.
Лечение этого состояния нужно начать как можно раньше, так как деформации шейки матки повышают вероятность возникновения тяжелых воспалений женских органов, снижают детородную функцию пациентки и иногда сопровождаются злокачественным перерождением мест разрывов и повреждений тканей.
В легких случаях проблему устраняют с помощью электрокоагуляции, лазерного воздействия или криодеструкции. Это щадящие современные операции, при которых грубые ткани разрушаются электрическим током, низкотемпературным азотом или лазерным лучом.
Если ток и азот скорее “прижигают” ткани, то лазер действует иначе — он “выпаривает” клеточную жидкость, и клетка испаряется. Последний метод менее травматичен за счет прицельности луча — он действует только на ограниченный участок, не задевая здоровую ткань.
Грубые рубцы удаляют с помощью реконструктивной пластики. Оперируют сразу после окончания менструации. Перед вмешательством делают кольпоскопию (исследование влагалища прибором со встроенным микроскопом) для уточнения зоны и планирования разрезов.
При операции скальпелем удаляют поврежденные ткани, формируя новую шейку правильной формы. В местах соединения тканей накладывают саморассасывающиеся кетгутовые швы. В современных клиниках скальпель заменяют лазером или радионожом.
После операции, чтобы предупредить воспаление, доктор назначает антибиотики. Заживление тканей проходит медленно, поэтому 2-3 недели нельзя жить половой жизнью, принимать водные процедуры, поднимать тяжести и заниматься спортом.
После пластики обязательно проводится лечение сопутствующих болезней, вызванных послеродовыми разрывами. Только тогда женщина выздоравливает.
Врачи медицинского центра Диана владеют опытом и знаниями для лечения послеродовых и послеоперационных деформаций шейки матки. Обновленная аппаратная база клиники позволяет вернуть нормальную физиологию органа, сохранив способность женщины к рождению детей.
Когда нужно снимать швы
Заживление раны – главный показатель к снятию швов, однако срок проведения этой манипуляции в каждом конкретном случае определяется индивидуально. В ходе консультации хирург выявляет наличие местных осложнений, оценивает регенеративные способности тканей. Учитываются также возраст человека, его общее самочувствие, характер оперативного вмешательства. Раннее снятие швов может привести к воспалению, а если предпринимаются самостоятельные попытки извлечения нитей, то это может привести к инфицированию раны.
Примерные сроки удаления швов:
- с участков тела, имеющих активное кровоснабжение (голова/шея) – снятие проводится на 4-6-й день;
- с участков с меньшей степенью регенерации (голени/стопы) – снятие проводится позже – ориентировочно на 9-12-й день;
- с инфицированной раны часть швов необходимо удалить на следующий день, поскольку открытым способом процесс заживления протекает лучше;
- с чистой раны снятие швов допустимо на 5-7-й день.
Необходимо учесть, что пожилым людям эту манипуляцию проводят по истечении 14 суток. То же самое касается лиц, страдающих тяжелыми системными заболеваниями.
Выделения
Заживление плацентарной площадки занимает до 10 дней. В это время вы заметите кровянистые вагинальные выделения, называемые лохиями. В 1-2-й день после родов они будут ярко-красными, как во время обильных менструаций. Затем они становятся менее обильными и приобретают темно-коричневый цвет, а затем розоватый; к 10-му дню они превращаются в небольшие белые выделения. Это признак того, что плацентарная площадка полностью зажила. Но иногда лохии могут быть в виде кровянистых мажущих выделений и длиться до 1,5-2 месяцев.
Пока лохии не исчезнут, следует отказаться от секса и в течение дня поддерживать гигиену области промежности, чтобы предотвратить попадание бактерий во влагалище.
Эрозия шейки матки после родов
Эрозия представляет собой характерное красное пятно на влагалищной части шеечного канала. Оно может быть представлено как небольшой ранкой, появившейся вследствие механических повреждений (истинная эрозия) или воспалительных процессов, так и характерными перемещениями цилиндрического эпителиями, являющимися физиологической нормой для некоторых женщин в определенном возрасте или из-за гормональных нарушений.

Симптомы эрозии шейки матки после родов
Обнаружить эктопию можно только во время планового осмотра у гинеколога и проведения кольпоскопии, поэтому молодая мать не должна пренебрегать посещением врача. Это обусловлено изменением гормонального фона, которое наблюдается после родов, а также возможностью получения микротравм во время прохождения малыша по родовым путям.
Это крайне важно, так как часто эрозия впервые появляется именно после рождения ребенка
Причины эрозии шейки матки после родов
Среди наиболее актуальных предпосылок к развитию эрозии называют:
- изменения гормонального фона, вызванные беременностью и родами;
- ослабление местного и общего иммунитета;
- механическое раздражение, обусловленное прохождением плода по родовым путям;
- неправильное наложение швов на места разрывов.
Признаки и симптомы эрозии шейки матки после родов
Чаще всего эрозия шейки матки протекает бессимптомно. Обнаружить ее можно во время планового осмотра у акушера-гинеколога с применением кольпоскопии. Если же к эктопии присоединяется воспалительный процесс, могут наблюдаться боли при половом акте, а также кровянистые выделения из половых путей после контакта.
Чем опасна эрозия шейки матки после родов?
Эктопия считается нормальным физиологически обусловленным состоянием, представленным характерным расположением цилиндрического эпителия на влагалищной поверхности шеечного канала. Если эктопия не сопровождается ярко выраженными симптомами, рекомендовано контрольное обследование минимум раз в полгода с целью раннего обнаружения возможных осложнений. При этом хирургическое лечение не проводится. Также желательно каждые шесть месяцев проводить мазок по Папаниколау на онкоцитологию.
Опасность заключается в трансформиции в дисплазию (предрак) и рак шейки матки при травматизации и присоединении онкотипов ВПЧ (HPV — Human Papillomavirus)
. Их появление может стать причиной проблем в случае повторной беременности.
Проходит ли эрозия шейки матки после родов?
Если эктопия была диагностирована во время беременности, есть шанс ее самостоятельного исчезновения после рождения ребенка по мере нормализации гормонального фона и инволюции. Если же эрозия прогрессирует, потребуется лечение шейки матки после родов с использованием методов крио-, радио-, электрохирургии, лазерной деструкции, химической или диатермокоагуляции.
Причины разрывов и их разновидности
Следует отметить, что такие травмы могут появиться спонтанно, а могут стать результатом неквалифицированного вмешательства врачей, например, во время наложения акушерских щипцов, грубых пальпаций шейки матки, выдавливания ребенка и пр. Среди общих предпосылок, которые вызывают разрывы после родов, выделяют следующие:
- Обострившиеся воспалительные процессы и залеченные ранее инфекционные болезни половой системы. Также в категорию относятся «чисто женские» заболевания, такие как кандидоз, бактериальный вагиноз, вульвовагинит и др. Данные патологии значительно снижают эластичность мышц , что может привести к разрывам всех разновидностей.
- Неопытность и необученность рожающей женщины, панический страх и сильный стресс. Если будущая мать не знает, как правильно тужиться, не освоила технику дыхания, не может сконцентрироваться и выполнять указания акушеров, то ее вполне может ждать разрыв промежности после родов, в случае, если доктор не сделает своевременный надрез. Нужно уточнить, что хирургический надрез более безопасен, чем внезапные разрывы. Он зашивается быстрее и легче и заживает уже за несколько дней после появления ребенка на свет.
- Чересчур стремительная родовая деятельность. Если плод слишком быстро двигается по родовым путям, то они просто не успевают своевременно и достаточно раскрыться. В результате можно получить внутренние разрывы после родов или растяжения симфизита. Повреждаются ткани лонного сочленения. Эти травмы проявляют себя только через несколько дней и причиняют женщине боль и дискомфорт. Однако они практически не опасны для ее жизни и здоровья.
- Слишком медленные роды. Данный процесс сопровождается сильнейшими отеками промежности и его гормональная стимуляция. В данном случае неизбежен разрыв шейки матки после родов, которому может сопутствовать сильное кровотечение, даже после выхода плаценты. Повреждения шейки также могут быть вызваны крупным плодом при первых родах, ягодичным расположением малыша, узким расположением тазовых костей и посторонним вмешательством.
- Роды после предшествующего кесарева сечения, возраст женщины после 30 при первых родах, операции на шейке матки. Такие предпосылки могут вызвать самый серьезный вид повреждений – разрывы матки. Травмы матки характерны серьезными последствиями вплоть до ее удаления.
- Тонус мышц матки и тазовой области также может вызвать разрывы влагалища после родов и травмы промежности. Чаще всего такая ситуация возникает у танцовщиц и гимнасток, а также у наездниц лошадей.
Причины возникновения разрывов могут быть самые разнообразные. Однако они прямо или косвенно связаны с образом жизни женщины до и во время беременности.
Как проходит беременность после кесарева сечения?
Беременность после кесарева сечения принципиально ничем не отличается от обычной. Однако во время такой беременности придется чаще посещать специалистов и делать УЗИ, чтобы наблюдать за состоянием рубца.
Также в период беременности следует отказаться от физических нагрузок, чтобы не перенапрягать рубец.
Беременность после кесарева сечения не обязательно должна завершиться кесаревым сечением. К примеру, если в предыдущий раз проблема была в положении плода, а в текущей беременности плод находится в правильном положении, то врач будет рекомендовать роды естественным способом.
А если предыдущая беременность завершилась экстренным кесаревым сечением, то скорее всего рубец будет продольным и расположенным в верхней части матки. В этом случае естественные роды не рекомендуются, и будет повторено кесарево сечение.
Если кесарево сечение проводилось в плановом порядке, то поперечный разрез находится в нижней части матки, где рубец хорошо заживает, что позволяет женщине в следующий раз родить самостоятельно.
Риски беременности после кесарева сечения
Если женщина, перенесшая кесарево сечение, забеременела, когда матка полностью зажила и восстановилась, то велика вероятность, что она нормально выносит и родит здорового ребенка.
Однако риски и нюансы у такой беременности все же есть.
Во время кесарева сечения женщина теряет гораздо больше крови, чем при обычных родах. При этом далеко не все женщины успевают восстановить потери крови и особенно уровень гемоглобина к моменту новой беременности. Поэтому женщинам, перенесшим кесарево, обязательно следует обезопасить себя от анемии во время следующей беременности.
Комплекс Прегнотон Мама содержит липосомное железо, предотвращающее железодефицитную анемию, а также незаменимые жирные кислоты Омега-3 и фолиевую кислоту, которые снижают вероятность преждевременных родов и преэклампсии
Это тоже очень важно, так как в случае появления этих осложнений также может потребоваться внеплановое кесарево сечение.
Если женщина беременна двойней или тройней, рубец после кесарева подвергается большим нагрузкам, что может вызвать довольно болезненные ощущения или даже риск его раскрытия. Возможно, в этом случае женщине потребуется ограничить подвижность, больше лежать и обязательно регулярно контролировать состояние рубца посредством УЗИ.
Дефекты покрытий
|
Дефекты покрытий |
Причины возникновения дефекта |
|
Грунтование |
|
|
Потеки грунтовки |
Грунтовка наносилась толстым слоем; вязкость грунтовки низкая; поверхность изделия была плохо обезжирена |
|
Слой грунтовки сохнет медленно |
Грунтовка наносилась при высокой относительной влажности; не введен сиккатив (если это предусмотрено ТУ); грунтовка загрязнена минеральным маслом, попавшим из плохо очищенного воздуха, подающегося на распыление; сушка грунтовки производится без достаточного доступа воздуха и удаления паров растворителей |
|
Грунтовка легко отделяется от металла |
Перед нанесением грунтовки поверхность была плохо обезжирена или была влажной |
|
Шпатлевание |
|
|
Слой шпатлевки плохо сцепляется с поверхностью |
Поверхность грунтовки не очищена от загрязнений |
|
В слое шпатлевки после высыхания возникли трещины |
Шпатлевка нанесена: слишком толстым слоем; на непросохший слой грунтовки; на нешлифованную поверхность грунтовочного слоя; на поверхность, покрытую ржавчиной |
|
Окраска |
|
|
Эмаль свернулась |
Для разбавления эмали был применен несоответствующий растворитель или разбавитель |
|
Резко увеличилась вязкость эмали |
Явление, нормальное для эмалей с ограниченной жизнеспособностью (эпоксидные, полиуретановые и др.). Для дальнейшего применения эмали непригодны |
|
При нанесении эмали в воздухе «летают» нити |
Наблюдается при нанесении: перхлорвиниловой эмали с повышенной вязкостью, большом давлении воздуха, поступающего на распыление эмали; низкой влажности и высокой температуре воздуха в цехе |
|
Отслаивание покрытий |
Покрытие наносилось на пересушенный грунтовочной или промежуточный слой; плохо обезжиренную грунтовку; воздух, применяемый для распыления, был плохо очищен от минерального масла |
|
Пузыри в покрытии |
Эмаль или краска наносилась на недостаточно просушенный предыдущий слой; в лакокрасочный материал вместе с воздухом попала вода; лакокрасочное покрытие сушат при повышенной температуре без предварительной выдержки на воздухе |
|
Нижний слой лакокрасочного материала проникает через верхний слой |
Недостаточно был просушен нижний слой; наличие в верхнем слое растворителей, обладающих высокой растворяющей способностью и медленно улетучивающихся |
|
На покрытии мелкая сетка трещин |
Покрытие имеет неравномерную толщину; нанесено на недостаточно просушенный нижний слой; покрытие недостаточно эластично |
|
Покрытие имеет морщины и поры |
Окраска произведена толстым слоем эмали; эмаль была нанесена на непросохший слой грунтовки |
|
Покрытие имеет вид «шагрени» |
Краска или эмаль имеет очень высокую вязкость; лакокрасочный материал обладает плохой способностью к «розливу» |
|
Покрытие матовое |
Окраска производилась при высокой относительной влажности воздуха, лакокрасочный материал содержит большое количество воды; в краску было введено излишнее количество легколетучего растворителя |
|
Покрытие имеет крупные трещины |
Быстросохнущая эмаль с большим содержанием пленкообразующего; нанесена на медленно высыхающую грунтовку |
|
Повышенная сорность покрытия |
Эмаль плохо профильтрована. Помещение, в котором производится окраска изделий, очень запылено |
|
Покрытие имеет различные оттенки цвета |
Перед применением эмаль плохо перемешивалась |
Почему происходят разрывы шейки матки?
Разрыв шейки матки при родах имеет три степени тяжести, зависящие от количества повреждений и их величины в сантиметрах. Первая степень характеризуется двухсантиметровыми единичными разрывами, при второй степени они больше, но не доходят до сводов влагалища, а при третьей – переходят на матку.
Разрыв матки при родах встречается в среднем в одном случае на тысячу женщин, рожающих самостоятельно. Это состояние требует срочного оперативного вмешательства под общим наркозом.
Причины
Разрывы во время родов могут происходить из-за следующих факторов:
- Изменения структуры шейки:
- недостаточное шеечное раскрытие;
- рубцы от предыдущих повреждений;
- недоразвитие тканей по генетическим причинам;
- изменения после воспалительных процессов.
- Нарушения родовой деятельности, связанные с интенсивным изгнанием плода.
- Крупный плод или изменения его предлежания и вставления в таз.
- Вытягивание ребенка с помощью щипцов, вакуум-экстрактора.
Как часто встречается
Шеечные внутренние разрывы при родах составляют четверть всех осложнений, встречающихся при родоразрешении. В группу риска входят возрастные женщины, рожающие в первый раз, а также те, кому проводились различные оперативные вмешательства на шейке матки. Внимательно следует следить за роженицами с крупным плодом и нестандартными предлежаниями и вставлениями головки ребенка в таз.
Очень важно слушать акушерку, принимающую роды
Последствия
Последствия разрыва шейки матки при родах:
- кровопотеря с развитием постгеморрагической анемии;
- рубцы, которые могут спровоцировать деформацию и выворот шейки;
- образование эрозий, псевдоэрозий и язв;
- инфекционно-воспалительные процессы;
- риск развития онкопатологии;
- риск невынашивания из-за истмико-цервикальной недостаточности.
Все вышеперечисленные последствия чаще развиваются из-за несвоевременного ушивания и оказания помощи роженице, что в современных условиях родовспоможения маловероятно.
Разрыв промежности
Разрыв промежности при родах возникает при недостаточной эластичности и растяжении тканей во время прохождения ребенка через родовые пути. Это осложнение часто сопутствует ускоренному темпу при стремительных родах. Крупный ребенок, тазовое предлежание, наложение щипцов при слабой родовой деятельности делает риск разрыва высоким.
Степени повреждения тканей промежности:
- первая – нарушение целостности кожи и стенки влагалища без повреждения мышц;
- вторая – повреждение мышц до прямокишечного сфинктера;
- третья – самая тяжелая, затрагивающая сфинктер и стенку прямой кишки.
Иногда для того, чтобы предотвратить серьезные надрывы промежности, доктора во время родов проводят перинеотомию или эпизиотомию. Это искусственно созданные разрезы, прямо или боковые (на пять или восемь часов), которые ушить гораздо проще, чем естественные рваные раны.
После родов разрыв промежности ушивается. Чтобы швы не разошлись, женщине запрещено садиться около двух недель до заживания повреждений. Ребенка в таком случае следует кормить лежа, а принимать пищу, стоя за высоким столом, наподобие барного. Справлять естественные нужды можно с первых суток сидя, но без резких движений и излишнего напряжения мышц.
Швы после кесарева сечения
Если женщине выполняется кесарево сечение, нарушенной оказывается не только матка, но и множество слоев мягких тканей, которые после операции следует восстановить.
В зависимости от используемой методики кесарева сечения разрез на метке может быть продольным или поперечным. Ткани соединяют с помощью полусинтетических нитей, которые исчезают через 70–120 суток после операции. Этого времени достаточно для восстановления целостности матки. Для сращивания тканей применяют однорядный или двухрядный непрерывный шов или накладывают несколько отдельных швов.
Сегодня се чаще рассечение матки сопровождается наложением на края разреза специальных, рассасывающихся скобок. Такой прием снижает риски при операции и упрощает последующую обработку раны. После ушивания матки, переходят к восстановлению мышц, сухожилий, брюшного покрова и подкожной жировой клетчатки. Процедура выполняется рассасывающимся материалом.
Выбор способа восстановления кожных покровов зависит от того, какой из трех методов кесарева сечения применен на практике. Сегодня медиками используется:
- нижнесрединная лапаротомия, сопровождающаяся вертикальным разрезом длиной от 12 до 15 см по срединной линии;
- лапаротомия по Джоэл-Кохену с поперечным разрезом между лоном и пупком;
- лапаротомия по Пфанненштилю с поперечным дугообразным разрезом по надлобковой кожной складке.
Первые дни после операции пациентке можно и нужно двигаться, при этом она должна получать необходимое обезболивание. Полезно ношение бандажа, который не даст швам разойтись, а тканям изменить сое положение. Уход за швами заключается в их обработке антисептическими средствами и ношении стерильной, плотно прилегающей к коже повязки. Через 6–7 дней, как правило, швы внимают, а роженицу выписывают. В домашних условиях ей необходимо соблюдать гигиену и оберегать шов от давления и грубых механических воздействий.
Вернуться →
Признаки диастаза мышц живота
Длительное время патология имеет бессимптомное течение. Проявления нарастают по мере развития расхождения и появления осложнений. И если у женщин признаки диастаза прямых мышц живота максимально проявляются после беременности и родов, то у мужчин — только тогда, когда патология уже находится в запущенном состоянии.
Главным и самым заметным проявлением патологии является округлое выпячивание по вертикали живота. Если намеренно напрячь мышцы пресса, становится виден желобок между правой и левой половинами корпуса. При этом у мужчин даже при интенсивных силовых тренировках пресс не прорабатывается в достаточной мере и не приобретает желаемый рельеф.
Если болезнь прогрессирует, патологическое строение мышечной ткани и нарушения в работе мышц становятся причиной и других, более опасных характерных проявлений. Возникают:
- болевые ощущения в позвоночнике, пояснице;
- нарушения осанки;
- повышенная утомляемость;
- дисфункция желудочно-кишечного тракта, которая сопровождается изжогой, отрыжкой, болями, запорами, метеоризмом.
На третьей стадии патологии возможны опасные осложнения, которые проявляются в виде:
- птоза, опущения внутренних органов;
- кишечной непроходимости;
- недержания мочи;
- почечных колик;
- чувства тяжести в ногах во время ходьбы;
- атрофии мускулатуры в области живота.
Когда необходима операция при разрыве мениска?
Не всегда разрыв мениска лечится оперативным путем. Патология может пройти и без вмешательства хирурга. Однако это зависит от формы, размера, а также от положения разрыва, возраста пациента и от состояния тканей мениска.
Разрыв мениска оперируют лишь в том случае, если характер повреждения четко указывает на невозможность лечения при помощи физиотерапии. Целью операции является долгосрочное отсутствие боли, устойчивость и сохранение функциональности коленного сустава. Оперативное вмешательство должно помочь пациенту вернуться к прежнему образу жизни и дать возможность заниматься спортом как раньше. Кроме того, здоровый и полноценный сустав предотвращает (артроз),тоесть дегенеративные изменения вследствие перенапряжения хрящевых поверхностей коленного сустава.
Хирургия мениска: Как лечат разрыв мениска молодых пациентов?
Для молодых пациентов с травматичеким разрывом мениска существуют довольно четкие показания к операции:
- долгосрочная боль в колене после разрыва мениска
- блокады в коленном суставе
- лоскутный разрыв
- повреждения внутренненней (промежуточной) области мениска
Хирургия дегенеративного разрыва мениска у пациентов зрелого возраста
Сложнее ситуация обстоит при дегенеративных изменениях. В зависимости от интенсивности жалоб и степени ограничения подвижности специалисты клиники Геленк-Клиник постараются при помощи консервативных методик оттянуть операцию. При разрыве мениска, вызванного дегенеративными изменениями, тоесть вследствие износа, необходимо выровнять суставную поверхность и освобосить коленный сустав от блокад повреждающих суставный хрящ пока не наступил артроз
1 ДЕФЕКТ УСАДОЧНАЯ РАКОВИНА

Пустота, которая образовывается, когда уменьшается объем в процессе твердения металла.
Существует открытая, закрытая и вторичная усадочные раковины. Внутренняя ее плоскость неоднородная, с маленькими выпуклостями и впадинами. Бывает так, что в усадочных раковинах находятся дендритные кристаллы. В закрытой и вторичной раковинах поверхность не окислена, а в открытой покрыта слоем оксидов. Вторичная усадочная раковина расположена ниже открытой и закрытой и отделена от них слоем толстого сплава. В дефекте накапливаются инородные тела. Сплав, прилегающий к раковине, богат углеродом, серой и фосфором.
Усадочную раковину удаляют раскаленной деформацией, если она не загрязнена труднорастворимыми оксидами. В противном случае ее заваривают в кипящей стали с минимальным содержанием кремния.
Чтобы исключить глубокое проникновение усадочной раковины в слиток можно увеличить его конусность и размеры прибыльной части. Из экономических соображений часто используется способ утепления и обогрева прибыльных частей слитков. Это позволяет уменьшить глубину посадочной раковины и сократить отходы металла. Также используют экзотермические засыпки или вставки, электродуговой обогрев металла. Такие методы полностью устраняют усадочную раковину.



