Тазовые предлежания плода
Содержание:
- После операции
- МЕХАНИЗМ РОДОВ ПРИ ТАЗОВЫХ ПРЕДЛЕЖАНИЯХ ПЛОДА
- Сложные предлежание плода
- ТЕЧЕНИЕ БЕРЕМЕННОСТИ И РОДОВ ПРИ ТАЗОВЫХ ПРЕДЛЕЖАНИЯХ ПЛОДА
- Причины формирования тазового предлежания плода
- Как проводится наружный акушерский поворот
- Опасности и риски
- Что чувствует малыш и не опасна ли для него процедура?
- Когда начинать
- Почему сегодня все чаще выполняют плановое кесарево при тазовом предлежании плода?
- Причины
- Необходимые исследования и анализы
- Лечение низкой плаценты при беременности
- Причины тазового предлежания
- Описание
После операции
Вас переведут в реанимацию. Первые два часа каждые 15 минут, дальше реже, будут проверять, как сокращается матка, процедура болезненная, но необходимая, на живот положат грелку со льдом.
Каждые три часа будет измеряться давление, пульс и температура. Обязательно назначат антибиотик, обезболивающее, препараты ускоряющие сокращение матки. Вставать можно через 10-12 часов, чем раньше вы это сделаете, тем быстрее восстановитесь после операции.
Первые сутки голод, на второй день можно съесть куриный не жирный бульон, воду без газа, чай без сахара. Должны начать отходить газы, и перистальтировать кишечник, если вы этого не чувствуете, скажите врачу.
На 3-4 сутки будет стул. До этого времени следует соблюдать диету, исключив еду вызывающую вздутие кишечника. Ребенка отдадут, как только вас переведут из реанимации в общую палату, и вы сможете вставать.
Все лекарства, которые назначаются после кесарева, совместимы с кормлением грудью. Если врач назначит что-то еще, вас об этом проинформируют.
На пятые сутки снимут швы. Если у вас нет осложнений, и с ребенком все в порядке, то на 5-7 сутки вы вернетесь домой вместе со своим малышом.
После кесарева 2 месяца необходим бережный режим: не поднимать тяжести, не жить половой жизнью, не посещать сауны, бассейн, тренажерный зал, мыться только под душем.
Важно! Следующую беременность можно планировать не ранее чем через год.
МЕХАНИЗМ РОДОВ ПРИ ТАЗОВЫХ ПРЕДЛЕЖАНИЯХ ПЛОДА
Продвижение
плода по родовому каналу начинается в конце первого периода родов,
после излития околоплодных вод. В начале родов ягодицы, как правило,
располагаются поперечным размером (lineaintertrochanterica) над одним из косых или поперечных размеров плоскостей входа в малый таз.
При тазовых предлежаниях различают шесть моментов механизма родов (рис. 12.3).
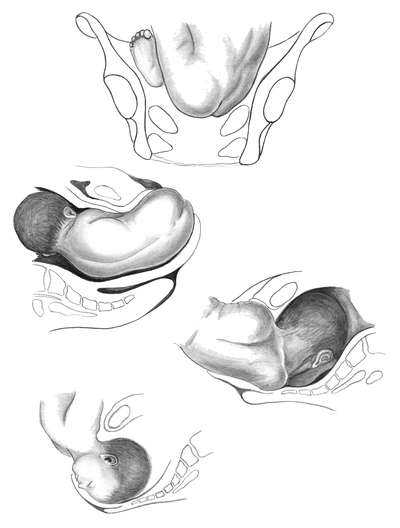 Рис.12.3.
Рис.12.3.
Механизм родов при тазовом предлежании.А — внутренний поворот ягодиц
(первый момент); Б — боковое сгибание поясничного отдела позвоночника
(второй момент; В — внутренний поворот плечиков и наружный поворот
туловища (третий момент); Г — сгибание и рождение головки (шестой
момент)
Первый момент — внутренний поворот ягодиц.
Он начинается при переходе ягодиц из широкой в узкую часть полости
малого таза. Поворот совершается таким образом, что в выходе таза
поперечный размер ягодиц оказывается в прямом размере таза.
Первой
опускается ягодица плода, обращенная кпереди. Она подходит под лобковую
дугу, образуется точка фиксации между нижним краем лонного сочленения
таза матери и подвздошной костью плода, обращенной кпереди.
Второй момент — боковое сгибание поясничной части позвоночника плода. Дальнейшее
поступательное движение приводит к боковому сгибанию позвоночника
плода. При этом ягодица, обращенная кзади, выкатывается над промежностью
и вслед за ней из-под лобкового сочленения окончательно рождается
ягодица, обращенная кпереди. В это время плечики вступают своим
поперечным размером в тот же косой размер входа в таз, через который
прошли ягодицы, так, что спинка плода поворачивается кпереди.
Сложные предлежание плода
Предлежание конечности плода рядом с головкой или ягодицами называют сложным предлежанием. Частота сложных предлежаний равна менее 1: 1000 беременностей и растет при недоношенной, многоплодной беременности, многоводии и клинически узком тазе. Частым осложнением сложных предлежаний плода является выпадение пупочного канатика.
Диагноз часто определяется при вагинальном исследовании на основании присутствия конечности плода рядом с большой предлежащей частью (головкой или ягодицами). Важным является определение характера конечности плода (ручка или ножка). Ультрасонография может помочь определению характера сложного предлежание плода.
Ведение родов. Аномальные предлежания плода в большинстве случаев требуют проведения оперативного родоразрешения путем кесарева сечения
Если принимается решение о попытки влагалищных родов, следует уделить внимание предотвращению выпадения пупочного канатика и мониторинга ЧСС плода, контроля за ходом родов путем частых влагалищных исследований
ТЕЧЕНИЕ БЕРЕМЕННОСТИ И РОДОВ ПРИ ТАЗОВЫХ ПРЕДЛЕЖАНИЯХ ПЛОДА
В
первой половине беременности часто наблюдаются угроза прерывания
(45,9%), токсикоз (27,5%), истмико-цервикальная недостаточность (9%).
Во
второй половине беременности чаще, чем при головном предлежании
отмечаются угроза преждевременных родов (39,3%), задержка роста плода
(5,3%), маловодие (5,3%).
Осложнения родов. Наиболее частым осложнением при родах в чисто ягодичном, ягодично-ножном и особенно в ножном предлежании является несвоевременное (преждевременное или раннее) излитие околоплодных вод.
Это осложнение обусловлено отсутствием плотного пояса соприкосновения
между предлежащей частью и родовым каналом, вследствие чего нет деления
вод на передние и задние. При каждой схватке околоплодные воды
перемещаются в нижний отдел матки, оказывая большое давление на
околоплодные оболочки, способствуя их разрыву. При длительном безводном
промежутке возможно инфицирование оболочек, плаценты, матки и плода.
Выпадение петель пуповины и мелких частей плода (рис.
12.8) может происходить в момент излития околоплодных вод. При не
плотном поясе соприкосновения между тканями плода и матери выпадение
петель пуповины -не столь грозная патология, как при головном
предлежании. При наличии более плотного пояса соприкосновения, когда
тазовый конец вставляется в таз, не исключено сдавливание выпавшей
пуповины, приводящее к гипо-ксии и гибели плода.
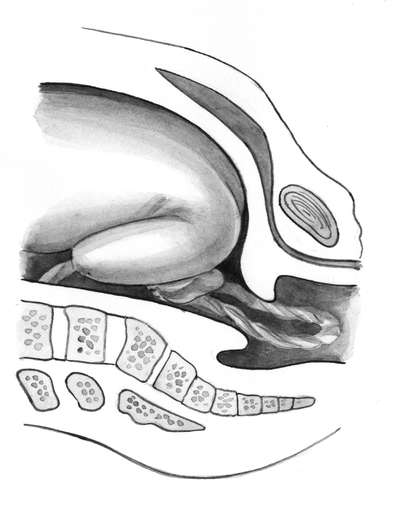 Рис. 12.8. Ягодично-ножное предлежание. Выпадение петель пуповины
Рис. 12.8. Ягодично-ножное предлежание. Выпадение петель пуповины
Причины формирования тазового предлежания плода
Причины до настоящего времени недостаточно изучены. В норме матка имеет овоидную форму с большим диаметром у дна.
Живой плод тоже представляет собой овоид (с большим овалом у тазового конца). В норме плод приспосабливается к форме матки,
устанавливаясь в головном предлежании к 21-24 нед беременности, однако это положение остается неустойчивым до 32-33 нед.
Окончательно предлежание плода устанавливается в 35-36 недель беременности. Различные изменения формы матки
способствуют неправильному положению плода, в том числе и установлению тазового предлежания.
Читайте еще:
Этиологические факторы делят на материнские, плодовые и плацентарные.
К материнским факторам относят: узкий таз, опухоли матки или яичников, аномалии развития матки (перегородки, двурогая матка и др.),
снижение или повышение тонуса матки, рубец на матке после операций, в том числе кесарева сечения и др.
Есть мнение (Е.В. Борюхина, 1982), что причиной тазового предлежания плода является недостаточная
готовность организма женщины к родам, что обычно проявляется равномерным (низким или высоким) или неравномерным
тонусом матки с гиперактивностью ее в нижнем маточном сегменте.
К плодовым факторам относят: задержку внутриутробного развития, врожденные аномалии плода ( пороки сердечно-сосудистой системы,
аномалии центральной нервной системы, аномалии мышечно-скелетной системы и др.), смерть плода, особенности его вестибулярного аппарата,
многоплодие, хромосомная патология, низкий вес плода и др. Взаимосвязь тазового предлежания с низким весом плода
может быть обусловлена тем, что многие плоды, которые в сроки 26-36 недель беременности находящиеся в тазовом предлежании,
могли бы перевернуться в головное, если бы не произошли преждевременные роды.
Плацентарные факторы включают предлежание плаценты, расположение ее в области дна или углов матки,
маловодие или многоводие, патологию пуповины (обвитие: абсолютная или относительная короткость) и др.
Одной из возможных причин тазового предлежания является наследственная предрасположенность, так как часто беременные
с тазовым предлежанием плода сами родились в тазовом предлежании.
Повторные роды в тазовом предлежании отмечаются в 14-22,5% случаев, что свидетельствует о влиянии тех
же факторов риска, что и при предыдущих беременностях.
Кроме этого, существуют так называемые «необъяснимые причины» тазовых предлежаний, которые составляют не менее 50%.
Диагностика. Диагноз тазового предлежания плода устанавливается на основании данных анамнеза, наружного и внутреннего
акушерского исследования, электрокардиографии плода, амниоскопии, рентгенографии. Но наиболее информативен
в области диагностики тазового предлежания ультразвуковой метод.
Внедрение в акушерскую практику современных методик ультразвукового исследования позволяет уточнить вариант
азового предлежания плода, определить возможную причину (пороки развития матки и опухоли матки, локализация плаценты и др.),
оценить функциональные возможности плода с помощью допплерометрии и кардиотокографии.
Как проводится наружный акушерский поворот
Беременную женщину укладывают на бок. С помощью плавных движений руками врач приподнимает малыша из полости малого таза и старается развернуть так, чтобы направить в сторону таза мамы головку ребёнка, а его ягодичную область расположить выше.
Сама процедура без подготовки занимает не более 5 минут. Для будущей мамы главное в это время – расслабиться, глубоко дышать и обязательно сообщать врачу о любых признаках дискомфорта. При появлении болезненных ощущений или при замедлении сердцебиения малыша, которое фиксируют медики, процедура поворота будет приостановлена или прекращена совсем. Не страшно, если малыша не удалось развернуть с первой попытки, за одну процедуру врач может сделать до 3-х попыток наружного поворота.
По окончании проводится контрольное УЗИ и также не менее 20 минут записывается кардиотокограмма. Если женщину ничего не беспокоит, поворот удался, а до родов ещё остаётся время, то она в тот же день может уйти домой из стационара.
Сегодня врачи акушеры-гинекологи не считают необходимым фиксировать положение малыша в матке после поворота, потому что перевязывание живота беременной женщины различными фиксирующими повязками, как показало время, не влияет на результаты процедуры. Иными словами – если ребёнку суждено развернуться в первоначальное положение, он это всё равно сделает.
Опасности и риски
Тазовое предлежание в родах опасно развитием тяжелых осложнений. Воды могут излиться преждевременно, вместе с ними не исключено выпадение пуповины, ее частей и даже частей тела плода. Нередко у женщин развивается слабость родовых сил, когда схватки не приводят к раскрытию шейки матки. Нередко рождение ребенка тазом и ножками вперед приводит к острой гипоксии, гибели малыша, необратимым изменениям в его центральной нервной системе.
В процессе родов малыш может запрокинуть ручки, подбородок. Последнее наиболее опасно развитием инвалидизирующей родовой травмы, связанной с переломами, смещением шейных позвонков, головного и спинного мозга. Для матери такие роды опасны разрывами шейки матки, влагалища, возникновением сильных кровотечений.
Для ребенка последствия тазового предлежания могут быть довольно неприятными – это врожденный вывих бедра, патологии желудочно-кишечного тракта, почек и мочевыводящей системы, травмы, развитие ДЦП.

Однако опасности таятся не только в родах, но и во время беременности. В первой половине срока гестации тазовое предлежание плода увеличивает вероятность выкидыша, гипоксии, повышенными считаются и риски развития раннего гестоза. Во второй половине беременности женщине, чей малыш расположен головкой вверх, угрожают преждевременные роды, гестоз, в том числе и тяжелый, преждевременная отслойка плаценты.
У женщин с тазовым предлежанием плода на 60% повышены риски развития фетоплацентарной недостаточности и последующей гипотрофии плода. В состоянии нехватки полезных веществ, витаминов и кислорода у малыша недостаточно хорошо и быстро развиваются нервная и пищеварительная системы, есть проблемы с эндокринной системой и работой сердца и сосудов.

С 34-35 недели беременности, если ребенок не переворачивается в головное положение, замедляются темпы развития структур продолговатого мозга, что приводит к нарушениям работы гипофиза, коры надпочечников. Негативные изменения у ребенка, который занимает неверное положение в пространстве, происходят и в области половых органов – возникают отеки и кровоизлияния, в последующем у девочки может проявиться синдром истощенных яичников, а у мальчика – олигозооспермия или . Среди детей с врожденными пороками сердца немало тех, кто провел все девять месяцев головкой вверх и попой вниз.

Что чувствует малыш и не опасна ли для него процедура?
Отвечая на этот вопрос, стоит обратить внимание, что сам по себе наружный акушерский поворот в первую очередь и проводится для малыша – чтобы он избежал операции кесарева сечения или родов в нефизиологичном тазовом предлежании. Во время наружного акушерского поворота у ребёнка может быть замедление пульса (брадикардия) – в этом случае врачи прервут процедуру
В крайне редких случаях могут произойти и другие не совсем приятные явления – например, излитие околоплодных вод или отслойка плаценты. Тогда немедленно будет проведено кесарево сечение – именно поэтому наружный акушерский поворот считается исключительно стационарной процедурой, чтобы рядом всегда была готова операционная
Во время наружного акушерского поворота у ребёнка может быть замедление пульса (брадикардия) – в этом случае врачи прервут процедуру. В крайне редких случаях могут произойти и другие не совсем приятные явления – например, излитие околоплодных вод или отслойка плаценты. Тогда немедленно будет проведено кесарево сечение – именно поэтому наружный акушерский поворот считается исключительно стационарной процедурой, чтобы рядом всегда была готова операционная.
А при сомнениях будущей маме важно подумать вот на чем:
— частота экстренных кесаревых сечений после наружного акушерского поворота составляет не больше 0,5%,
— проводится наружный акушерский поворот в те сроки беременности, когда ребёнок в любом случае уже родится доношенным,
— наружный акушерский поворот в определённых случаях – это единственный способ для малыша появиться на свет максимально физиологичным путём и снизить риск родовых или операционных осложнений, которые после родов придётся компенсировать долгие месяцы и иногда даже годы.
Когда начинать
Переворот ребенка в головное предлежание может быть осуществлен при помощи специальной позиционной гимнастики.
Выполнять специальные упражнения рекомендуется, начиная с 29 недели гестации. На этом сроке уже можно диагностировать неправильное положение ребенка в утробе, но его еще можно скорректировать. Окончательное положение малыш займет только к 36 неделе.
В современной акушерской практике существует несколько методик, которые могут помочь в устранении данной проблемы.
- Метод Грищенко.
- Упражнения Шулешовой.
- Методика Диканя.
- Способ Фомичева.
- Метод Брюхиной.
Подобрать наиболее подходящий комплекс упражнений поможет врач, который ведет наблюдение за беременностью.
Исходя из общего состояния здоровья беременной женщины, он подскажет какая гимнастика безопасна для нее.
Метод Диканя
Выполнять упражнения по данной методике можно с 29 недели перинатального срока. Основные правила и рекомендации по занятию:
- исходное положение – лежа, делать упражнения можно на кровати, кушетке или полу;
- в процессе гимнастики необходимо совершать перевороты с одного бока на другой, фиксируя положение на каждой стороне по 10 минут;
- количество повторений не менее 3;
- делать упражнение необходимо перед едой, 3 раза в день.
После того, как ребенок займет правильное положение в матке необходимо:
- находится на боку в лежачем положении, причем, даже во сне;
- носить специальный бандаж, который помогает зафиксировать правильное предлежание малыша.
- не имеет противопоказаний;
- его может выполнить любая женщина;
- не увеличивает риск обвития шеи ребенка пуповиной.
Метод Фомичевой
Выполнять упражнения по данной методике можно лишь ограниченное время – с 32 по 38 неделю беременности. Сюда входит несколько упражнений, которые провоцируют изменение внутриутробного положения малыша.
Основные правила выполнения:
- заниматься гимнастикой необходимо 2 раза в день;
- упражнения можно выполнять спустя 1,5 после еды;
- перед началом выполнения упражнений необходимо сделать разминку;
- для тренировки потребуются стул и коврик.
Основные упражнения комплекса.
- Дыхательная гимнастика в положении с опорой на 4 точки. Женщина опускается на четвереньки и делает 6 глубоких вдохов и выдохов.
- Исходное положение – на четвереньках. Необходимо медленно опуститься на руках, так чтобы подбородок коснулся кистей. Медленно вернуться в исходное положение.
- Исходное положение – стоя, руки на поясе. На вдохе необходимо немного отклонится назад. Выдыхая, совершается наклон вперед и прогибается спина.
- Исходное положение – стоя с опорой на спинку стула. Необходимо поочередно поднимать согнутые в тазобедренном суставе ноги, одновременно прогибаясь в пояснице.
Метод Брюхиной
Данную методику так же можно делать с 32 по 38 неделю беременности. исходным упражнением для большинства упражнений служит коленно-локтевая поза.
Рекомендации по выполнению комплекса:
- комплекс требует ежедневного повторения;
- занятия нужно проводить 2 раза в день;
- заниматься гимнастикой можно не ранее, чем спустя 1,5 часа после еды.
Основные упражнения:
- медленное сгибание рук в положении с опорой на 4 точки;
- дыхательная гимнастика, которая выполняется с коленно-локтевого исходного положения;
- упражнение кошка — стоя на четвереньках плавно сгибать и выгибать спину в области поясницы.
Делать данные упражнения можно только при нормальном тонусе матки.
Почему сегодня все чаще выполняют плановое кесарево при тазовом предлежании плода?
Тазовое предлежание – это когда ребеночек лежит в матке вниз ягодицами, или ножками. Во время естественных родов первыми по родовым путям продвигаются ягодицы или ножки, которые по объему меньше, чем головка, с рождением которой возникают трудности, что приводит к неблагоприятным последствиям для ребеночка.
Таким как травма спинного и головного мозга, печени, селезенки, надпочечников, плечевого сплетения, кивательной мышцы, тазобедренных суставов. У женщин чаще наблюдаются разрывы матки, шейки матки, влагалища.
Итак, если у вас диагностировали тазовое предлежание, то в 38-39 недель планово направят в отделение патологии беременности. Там проведут полное обследование и окончательно определяться: естественные роды или кесарево сечение.
Кесарево сечение при тазовом предлежании стоит выполнить если:
- ребеночек лежит вниз ножками (ножное предлежание) или ножками и ягодицами одновременно – сидит на корточках (смешенное ягодичное предлежание). С началом родовой деятельности и излитием околоплодных вод может выпасть ножка плода или пуповина;
- задний вид (ребенок обращен спиной к задней стенке матки), разгибание головки плода и запрокидывание ручек. В этих случаях роды будут затяжными. После рождения ягодиц головка входит в полость таза, и пуповина оказывается зажатой между головой и костями таза. В таком состоянии ребенок может прожить не более 5 минут;
- узкий таз и крупный плод (при тазовом предлежании крупным плодом считается плод более 3600 гр.). Роды через естественные родовые пути не возможны, т.к. размеры таза меньше размеров плода;
- пороки развития матки, например двурогая матка, перегородка в матке, миома: для рождения ребенка могут возникнуть препятствием. Во время кесарева миому и перегородку скорее всего удалят;
- возраст первородящей более 30 лет или до беременности женщина страдала бесплодием. Здесь можно думать о гормональных нарушениях. У таких женщин в родах может развиться слабость родовой деятельности, что потребует экстренной операции;
- преждевременные роды до 37 недель и вес плода менее 2500 кг;
- переношенная беременность более 40 недель;
- хроническая гипоксия плода.
В этих случаях у ребенка недостаточно внутренних резервов, чтобы благополучно преодолеть процесс родов:
- вы ждете мальчика (выпадение мошонки между ножек в родах приводит к раздражению рецепторов и преждевременным дыхательным движениям);
- у вас двойня, и первый плод в тазовом предлежании.
Если вы решили рожать сами, в родах могут возникнуть ситуации, требующие экстренного кесарева сечения:
- воды излились до полного открытия шейки матки, это может привести к выпадению пуповины или ножки плода;
- слабость родовых сил. Для благополучных родов в тазовом предлежании нужны хорошие схватки;
- гипоксия плода;
- выпадение пуповины.
Однако, кесарево при тазовом предлежании также имеет свои осложнения:
- повреждение кишечника, мочевого пузыря, матки, яичников, маточных труб;
- кровотечения;
- инфекция;
- ранение предлежащей части плода;
- тромбозы;
- спайки брюшной полости;
- травма плода из-за трудностей при его извлечении.
Кесарево сечение противопоказано, если плод мертвый или если имеет пороки развития не совместимые с жизнью, а также при наличии инфекции у пациентки.
Причины
Факторы, обусловливающие неправильное тазовое положение разнообразны. Наличие у матери опухолей яичников или фибромы матки не дает головке повернуться ко входу. Влияют на расположение аномалии строения женских органов.

Тазовое предлежание возникает:
- при высокой активности плода при многоводии, многоплодной беременности, недоношенности;
- узкий таз;
- аномалии развития малыша;
- расположение плаценты на пути продвижения плода;
- аномалии развития матки;
- маловодие;
- низкий тонус.
Плод занимает неправильную позицию при большой подвижности, когда обвит пуповиной. Ногами вперед ребенок будет выходить, если имеется гинекологический анамнез матери с множественными эндометритами, выскабливаниями, цервицитами. Многочисленные беременности способствуют развитию тонуса нижних участков матки. Головка устремляется вверх, где спазмы мало ощутимы.
Роды ножками вперед вызваны перенесенными стрессами, нейроциркуляторной дистонией. Часто тазовое предлежание сочетается с неправильным расположением плаценты. Замечено, что тазовые роды проходят у женщин, которые были рождены таким же путем. Отсюда вытекает наследственная предрасположенность. Также получиться вторые роды в тазовом предлежании, если первые были таковыми.
При тазовом неправильном положении высока вероятность рождения малыша с разными пороками. Это сердечная недостаточность, ЦНС, ЖКТ, проблемы опорно-двигательного аппарата. Часто сокращения ослабевают в ходе родового процесса. Нарушения маточного кровотока уменьшают двигательную активность ребенка, растет частота сердцебиений.
Необходимые исследования и анализы
В третьем триместре беременным посещать врача необходимо раз в 2 недели. К каждому такому посещению у гинеколога должны быть результаты анализа мочи, который женщина предварительно сдаёт. По результатам ОАМ можно порой определить бессимптомно протекающий пиелонефрит или же подтвердить гестоз, поэтому данный анализ важен. При склонности к анемии женщине назначают и анализ крови, по результатам которого можно увидеть изменения уровня гемоглобина.
Осматривая беременную, врач каждый раз замеряет параметры живота (его окружность и высоту стояния дна матки) и выслушивает с помощью акушерской трубки, как бьётся сердце крохи. Также необходимо регулярно взвешивать женщину для контроля динамики её веса, а также измерять артериальное давление. На таком сроке гинеколог может провести исследования шейки матки, а также взять мазок на определение микрофлоры.
Кроме того, женщине может быть назначено проведение кардиотокографии плода, если это не было сделано ранее. Оценивая результаты КТГ, выставляются баллы, по уровню которых можно оценить, насколько хорошо чувствует себя малыш. Серьёзные отклонения будут показанием к экстренным родам.
Нормы КТГ на 32 неделе беременности
Оценка состояние малыша производится с помощью шкалы Фишера, по которой выставляется от 1 до 10 баллов. Эти баллы складываются из нескольких показателей, в число которых входит ритм сердечных сокращений, его малейшие изменения, сокращения мышц матки и другие факторы.
- Результат от 1 до 5 баллов говорит о том, что малышу не хватает кислорода, из-за чего он может чувствовать себя очень плохо.
- Результат от 6 до 7 баллов свидетельствует о начинающемся кислородном голодании.
- 8 – 10 баллов – показатель хорошего самочувствия плода.
Лечение низкой плаценты при беременности
К сожалению, даже при современном уровне развития медицины специального и на 100% эффективного лечения этой патологии не существует. Врачи не располагают средствами, позволяющими целенаправленно поднять плаценту, поэтому чаще всего выжидают, что она мигрирует в нормальное положение самостоятельно. Чаще всего так и происходит, но не всегда – в таких случаях пациентке назначается терапия, направленная на снижение рисков и поддержание жизнеспособности ребенка.
Лекарственная терапия. При низком расположении плаценты женщине на всем протяжении беременности необходимо принимать медикаменты следующих типов:
- спазмолитики — они снижают тонус матки и сокращают вероятность выкидыша (на ранних сроках) и преждевременных родов (на позднем этапе);
- препараты железа – с их помощью компенсируется малокровие, возникающее из-за кровотечений, и кислородное голодание плода;
- антиагреганты и вазодилататоры – препараты этого типа препятствуют образованию тромбов и расслабляют мускулатуру кровеносных сосудов, тем самым улучшая циркуляцию крови в плаценте и пуповине;
- гормональные препараты – используются при недостаточной функции эндокринных желез женщины и дефиците ее собственных половых гормонов (прогестеронов), обеспечивающих нормальное развитие плаценты.
Кесарево сечение. Оно используется только на поздних сроках беременности, когда плод уже достиг определенной стадии развития. Это крайняя мера, направленная на предотвращение обширных кровотечений из-за разрыва плаценты, возникающего во время естественных родов при полном или частичном перекрытии плацентой родового канала. Чаще всего кесарево сечение делают при сочетании этой патологии с поперечным или тазовым предлежанием плода, многоплодной беременностью и другими осложнениями.
Естественные роды при низком расположении плаценты во время беременности возможны, но проводятся при соблюдении следующих условий:
- плод должен иметь небольшие размеры и располагаться в правильной позе (головой к родовому каналу);
- нормальные размеры таза и родовых путей у пациентки, отсутствие анатомических нарушений репродуктивных органов;
- отсутствие кровотечений, свидетельствующих о наличии отслоений плаценты от маточного эндометрия;
- нормальном положении, размере и состоянии шейки матки, играющей большую роль в процессе родов.
В некоторых случаях при естественных родах с плацентарным предлежанием требуется хирургическая помощь. Задача врачей состоит в том. Чтобы максимально облегчить продвижение плода по родовым путям, уменьшить интенсивность кровотечений. Медикаментозной стимуляции родов не проводится ни при какой виде патологии, процесс должен проходить естественным путем, не создавая дополнительную нагрузку на половые органы матери.
Профилактика низкого предлежания плаценты направлена на устранение факторов, способствующих этой патологии:
- отказ от вредных привычек – курения, употребления алкоголя и наркотических веществ;
- исключение или ограничение стрессовых ситуаций на работе и в повседневной жизни;
- ограничение физической (в том числе сексуальной) активности, создающей дополнительную нагрузку на репродуктивную систему.
В целом, уровень современной медицины позволяет своевременно обнаружить плацентарное предлежание на ранних сроках вынашивания и выработать эффективную стратегию для сохранения жизни малыша. Однако, если такой возможности нет или риск для матери слишком велик, врачи рекомендуют искусственное прерывание беременности. Также шансы на успешное рождение здорового ребенка зависят от того, как строго пациентка выполняла предписания врача.
Причины тазового предлежания
Тазовому предлежанию способствуют самые различные факторы:
-
аномальная форма таза (например, его сужение);
-
пороки развития матки;
-
образование миоматозных узлов в нижнем сегменте матки;
-
чрезмерная подвижность плода;
-
избыточное или недостаточное количество околоплодных вод;
-
короткая пуповина;
-
дискоординация родовой деятельности, приводящая к перераспределению тонуса мышечного слоя матки;
-
аномалии развития черепа ребёнка;
-
недоношенность плода.
Для акушеров каждый случай тазового предлежания – настоящая проверка на профессионализм. Ведение беременности и помощь в родах при таком положении плода требует особого внимания, так как процесс сопряжён с повышенным риском осложнений.
Описание
Код по МКБ-10: О32.1 Ягодичное предлежание плода, требующее предоставления медицинской помощи матери.
Тазовое предлежание плода – положение плода в матке, при котором над входом в малый таз находятся ягодицы или ноги.
По положению плода различают следующие виды тазовых предлежаний:
- Неполное (чистое) ягодичное. Предлегают к малому тазу только ягодицы, ноги плода при этом смотрят вверх и находятся у его головы.
- Смешанное ягодичное. Положение ног ребенка напоминает позу лотоса (ноги скрещены).
- Полное ножное. Обе ноги направлены в сторону малого таза.
- Неполное ножное. В малый таз входит только одна нога.
Встречаемость тазовых предлежаний среди всех беременных варьирует от 2,7 до 5,4%. Чаще всего встречается чистое ягодичное тазовое. В относительных цифрах показатели колеблются в пределах 63,2-68%. На втором месте по встречаемости – смешанное ягодичное предлежание (20,6-23,4%). Реже всего можно встретить ножное предлежание: его встречаемость составляет от 11,4 до 13,4%.
Прослеживается зависимость вероятности выявления тазового предлежания плода от количества беременностей матери. Так, у первородящих женщин оно встречается реже, чем у повторнородящих. Это объясняется тем, что у многорожавших женщин возникает дряблость передней стенки живота и неполноценность мускулатуры матки. Такие условия дают возможность плоду легко расположиться ягодицами к малому тазу. Также у повторнородящих отмечаются смешанное ягодичное и ножное предлежание, а у первородящих – чистое ягодичное.
Возникновению тазовых предлежаний способствуют следующие факторы:
1. Органические
- Сужение таза, аномалии развития таза
- Пороки развития матки
- Чрезмерная или ограниченная подвижность плода при многоводии, маловодии, многоплодии
- Предлежание плаценты (плацента находится у входа в малый таз)
- Пороки развития плода (анэнцефалия, гидроцефалия)
- Опухоли придатков матки
2. Функциональные
Примером функциональных расстройств может быть дискоординация родовой деятельности. Это состояние характеризуется нарушением тонуса и ритма сокращений разных частей матки. Головка плода отталкивается от входа в малый таз. В результате появляется возможность к совершению маневра (плод переворачивается с головы на ноги).
Самыми частыми причинами и состояниями плода, сопровождающимися тазовым предлежанием, являются недоношенность (20,6%), многоплодие (13,1%), большое количество родов у беременной (4,1%), узкий таз женщины (1,5%).
К 36-й недели можно окончательно поставить диагноз тазовое предлежание. В период с 28 по 36 неделю беременным женщинам для установления головного предлежания рекомендуют использовать специальные гимнастические комплексы. У 70% повторнородящих и у 30% первородящих женщин плод поворачивается произвольно.



