О признаках внематочной беременности
Содержание:
- Методы лечения и последствия внематочной беременности
- Какие причины?
- Как проявляется внематочная беременность: первые признаки
- Причины галактореи
- Видно ли на УЗИ внематочную беременность
- Что делать, если у вас есть подозрение на внематочную беременность?
- Нарушение менструального цикла. Сначала о норме
- Особенности внематочной имплантации
- Как избавиться от внематочной беременности, сохранив при этом своё здоровье?
- Тест на внематочную беременность?
- Профилактика
- Домашний тест — результаты при ВБ
- Причины внематочной беременности
- Лечение внематочной беременности
Методы лечения и последствия внематочной беременности
В большинстве случаев сохранить плод при внематочной беременности не представляется возможным. Только если врач определит повышенный уровень ХГЧ при внематочной беременности, он может диагностировать это патологическое состояние на ранних сроках. В таком случае в современных клиниках выполняют оперативное вмешательство, при помощи которого сохраняют беременность.
Для того чтобы не допустить угрозы для жизни пациентки, в большинстве случаев лапароскопическим доступом удаляют плодное яйцо. Если труба разорвалась, то убирают и её порванный участок. Но такую операцию не всегда возможно выполнить. Тогда в брюшную полость входят лапаротомическим доступом и удаляют трубу полностью. За рубежом на ранних стадиях внематочной беременности врачи назначают женщине метотрексат, который останавливает развитие плода. Впоследствии плодное яйцо рассасывается.
К сожалению, внематочная беременность в одной трети случаев приводит к бесплодию. В пятидесяти процентах случаях после операции возможна физиологическая беременность. Применение метотрексата улучшает эти показатели.
При удалении маточной трубы по поводу внематочной беременности оставшаяся требует восстановительной терапии, поскольку кровь, которая изливается в брюшную полость при трубном аборте или разрыве органа, провоцирует образование спаек. Обычно в послеоперационном периоде назначают физиотерапевтические процедуры и рассасывающие препараты. Нормальному течению будущей беременности способствует приём женщиной в послеоперационном периоде гормональных контрацептивов.
ХГЧ при внематочной беременности является важным диагностическим признаком этого угрожающего жизни женщины состояния. Если вы подозреваете такую патологию у себя, обращайтесь в центр ЭКО в Екатеринбурге. Наши специалисты обладают знаниями и опытом, чтобы оказать вам необходимую помощь.
Какие причины?
Главная причина возникновения ВБ — невозможность прикрепления оплодотворенной яйцеклетки в полости матки. Преградой могут быть спайки маточных труб, новообразования, неправильная форма маточных труб. Другие факторы риска:
- Воспалительные процессы внутренних половых органов.
- Эндометриоз.
- Непроходимость маточных труб.
- Перенесенные операции на фоллопиевых трубах, органах брюшной полости.
- Внематочная беременность в анамнезе.
- Внутриматочная спираль.
- Гормональные сбои в организме.
- Недиагностированные ЗППП.
- Врожденные патологии матки.
- Новообразования в малом тазу.
- Неудачное ЭКО.
Как проявляется внематочная беременность: первые признаки
Учитывая все вышесказанное, очень важно знать, как проявляется внематочная беременность. Своевременная диагностика данной патологии поможет избежать осложнений, а в некоторых случаях — даже спасти жизнь женщины.. На ранних сроках женщины часто могут не обращать внимания на не свойственную симптоматику и считать, что так должна протекать беременность в норме.
На ранних сроках женщины часто могут не обращать внимания на не свойственную симптоматику и считать, что так должна протекать беременность в норме.
И действительно, по мере развития плодного яйца даже при эктопической беременности у женщины могут появиться признаки обычной беременности, а именно:
- Отсутствие менструаций
- Повышение базальной температуры тела
- Нагрубание молочных желез
- Тошнота, рвота
Однако, вместе с этой симптоматикой, появляются и первые признаки внематочной беременности, которые должны насторожить. Итак, как проявляется внематочная беременность?
На атипичное течение беременности могут указывать следующие симптомы:
- Неприятные ощущения внизу живота, ноющие, тянущие боли в месте расположения плодного яйца, либо внизу живота, преимущественно с одной стороны — самые первые признаки внематочной беременности. Боль может усиливаться во время мочеиспускания, или дефекации.
- Скудные кровянистые, мажущие выделения, которые обычно длительно продолжаются. В редких случаях наблюдаются маточные кровотечения, или обильные кровянистые выделения, напоминающие менструацию.
- При сильной кровопотери на ранних сроках могут возникать признаки шока, а именно — бледность кожи, тахикардия, падение артериального давление, потеря сознания.
Причины галактореи
Как было сказано выше, этот вид отклонения может наблюдаться у обоих полов. Характеризуется галакторея неадекватной секрецией молока, молозива или молокоподобного продукта, выделяемого из груди. Процесс может развиваться в одной или обеих молочных железах.
Истечение молока из сосков не является самостоятельным заболеванием — это симптом серьезного отклонения в работе эндокринной системы.
Галакторея развивается на фоне повышенного содержания пролактина в сыворотке крови. На патологическое образование гипофизарного гормона влияют следующие факторы:
- доброкачественные новообразования в гипофизе — соматотропиномы, пролактиномы, хромофобные аденомы;
- опухоли в лимбической системе головного мозга;
- травмы и патологические образования в гипоталамусе;
- негипофизарные новообразования, влияющие на секрецию пролактина — бронхогенный рак, частичный или полный пузырный занос, трофобластические неоплазии;
- гормональный дисбаланс щитовидной железы — гипертиреоз и гипотиреоз часто сопровождаются галактореей;
- дисфункция надпочечников, характеризующаяся повышенным содержанием в сыворотке крови кортизола (болезнь Аддисона, опухоли надпочечников);
- почечная и печеночная недостаточности;
- поликистоз яичников;
- заболевания ЦНС, тормозящие пролактинингибирующую активность — энцефалит, менингит, гидроцефалия, саркоидоз и др;
- длительное применение гормональных лекарственных препаратов (стероидных гормонов, оральных контрацептивов), наркотических анальгетиков, транквилизаторов, антидепрессантов и седативных медикаментов;
- употребление в большом количестве лекарственных растений, оказывающих лактогенное воздействие — укроп, фенхель, анис и т.п.;
- стимулирование молочной железы путем механического воздействия — ношение тесной одежды, частая пальпация, аллергия, сопровождающаяся кожным зудом.
Примерно у 50% пациентов не удается установить истинную причину галактореи. В таких случаях врачи относят заболевание к идиопатической форме. Специалисты не считают ее опасной, однако требуют постоянного медицинского наблюдения.
Видно ли на УЗИ внематочную беременность
Определить внематочную беременность в большинстве случаев помогает именно УЗИ. Для обследования женщин с обычным подозрением на беременность при маленьком сроке задержки, применяют трансабдоминальный и трансвагинальный датчики.

При абдоминальном исследовании женщина должна ощущать позывы к мочеиспусканию – максимальное наполнение мочевого пузыря даёт лучший обзор полости малого таза в контрасте с чёрным фоном, создаваемым мочой.
Влагалищное сканирование проводят после опорожнения пузыря. При этом доступе визуализации, врач проводит детальную оценку эндометрия в полости матки, размеры и структуру яичников, состояние придатков
Специалист обращает внимание на то, есть ли желтое тело, которое при внематочной беременности может послужить первым сигналом к подозрению. Ведь эта временная железа, вырабатывающая прогестерон, образуется сразу после овуляции. ( Почитать подробнее желтое тело в яичнике что это такое на УЗИ)
( Почитать подробнее желтое тело в яичнике что это такое на УЗИ).
Если беременность не наступает, жёлтое тело редуцируется. При зачатии, даже внематочной имплантации оплодотворённого плодного яйца, железа продолжает секрецию прогестерона. После задержки,визуализация жёлтого тела в виде объёмного образования в области придатков матки, свидетельствует о наличии беременности, даже если на УЗИ не определяется ни внутриматоный плодный мешок, ни эктопическая беременность. Что усиливает подозрения на эктопию.
Раннее выявление внематочной беременности актуально тем, что:

Выявленная на ранних сроках ВБ даст возможность врачу вместе с Вами решить каким именно способом лучше избавиться от эктопии. Очень часто применяют медикаментозное лечение метотрексатом. Кроме того, проводится лапароскопическое вмешательство. Всё зависит от того, на каком сроке показывает УЗИ эктопическую беременность.
Женщины часто сомневаются можно ли увидеть беременность на УЗИ, когда она находится на очень ранних сроках.
Фото:
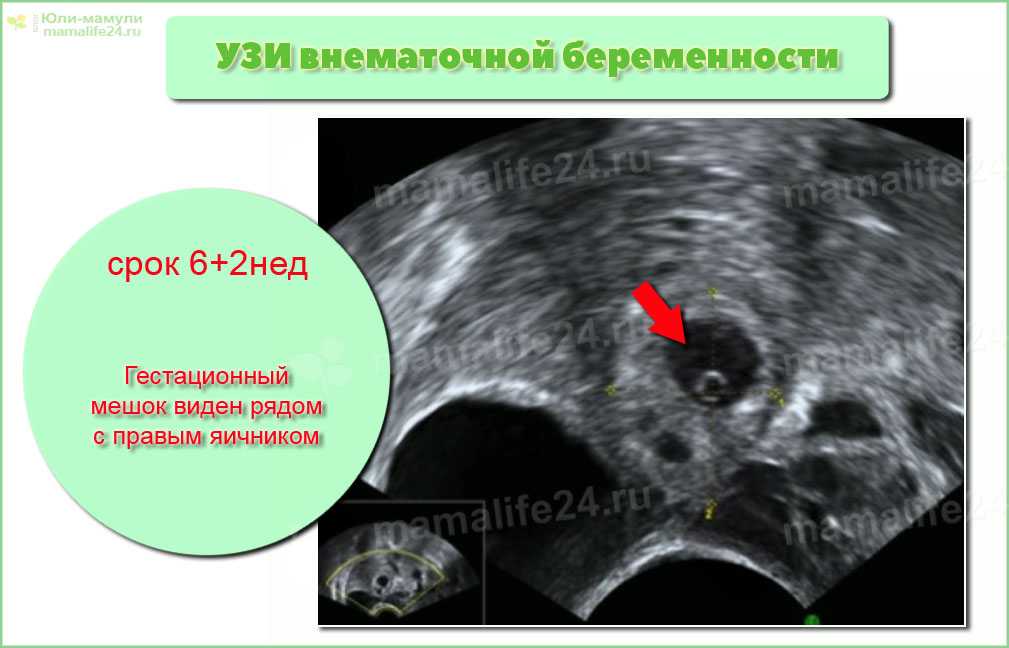
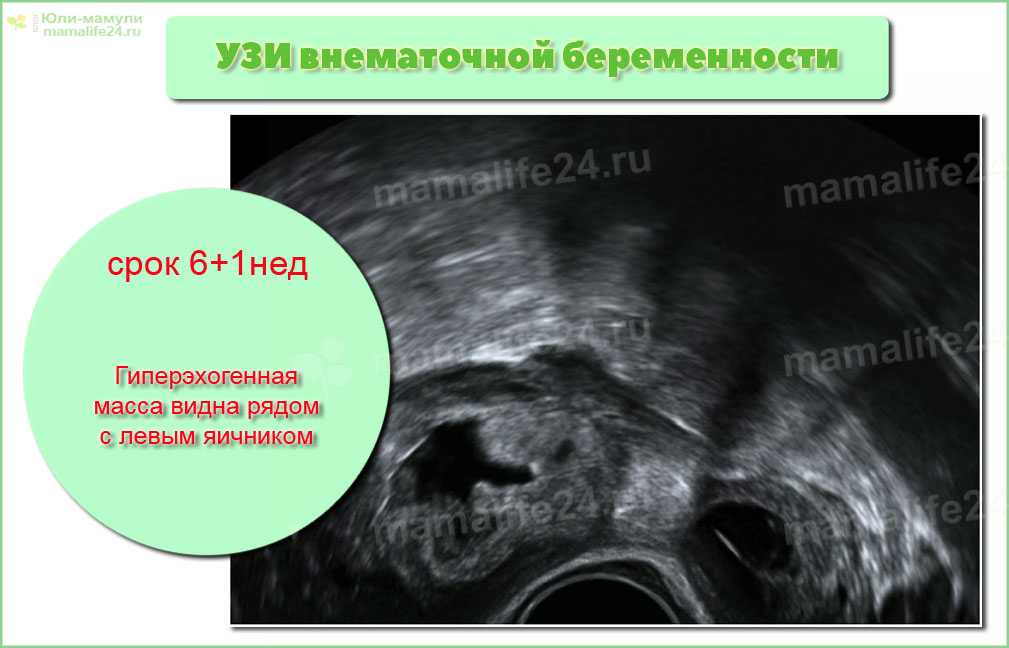
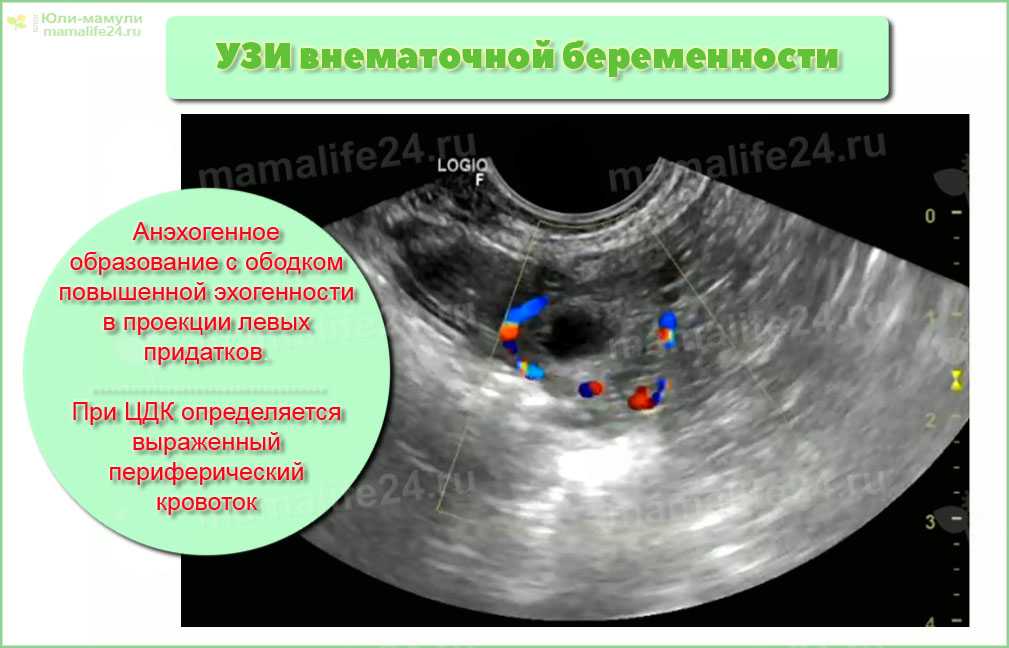
Эндометрий при внематочной беременности
Изнутри стенки полости матки выстланы характерными эпителиальными клетками, которые имеют особенности строения, связанными с детородной функцией женской половой системы. Слой этих клеток называется эндометрием. В течение одного месячного цикла толщина эндометрия постепенно увеличивается. Если не наступает беременность, эндометрий отслаивается и полностью удаляется во время менструальных кровотечений.
Толщина эндометрия изменяется в течение менструального цикла, но другие факторы также могут вызывать его изменения. Одной из наиболее распространенных причин является беременность. У женщин с внематочной или нормальной беременностью менее 5 недель могут наблюдаться одинаковые признаки утолщения эндометрия.
Оценить потенциальную пользу толщины полосок эндометрия в прогнозировании исхода беременности у женщин с ХГЧ ниже дискриминационной зоны сложно. Но можно использовать измерение слоя эндометрия, в совокупности с другими признаками, чтобы исключить внематочную беременность у женщин, с характерными симптомами после спонтанного зачатия, и с уровнем ХГЧ ниже, чем дискриминационная зона на сроке беременности более 5 недель.
Средняя начальная толщина полосы эндометрия у пациенток, у которых в конечном итоге была диагностирована:
- внутриутробная беременность (13,42 ± 0,88 мм),
- самопроизвольный аборт (9,28 ± 0,88 мм),
- ВБ (5,95 ± 0,35 мм).
Все статистическиеданные обычно немного отличаются друг от друга. Но 97% беременностей с толщиной полоски эндометрия меньшей (<) или равной (=) 8 мм были не нормальными, оказавшись в итоге ВБ или завершившись самопроизвольным абортом.
Это предполагает определённую роль оценки толщины полоски эндометрия в обнаружении аномальной беременности у пациенток, с симптоматикой ранней беременности на фоне уровня ХГЧ ниже дискриминационной зоны. Начальная толщина полосы эндометрия, у женщин с эктопией, значительно меньше, чем у женщин с внутриутробной беременностью.
Предлагаю посмотреть не большое (01:10) видео, где врач УЗИ Крюков Его Александрович определяет внематочную беременность у пациентки.
Прошу вас дать обратную связь — анонимно проголосовать ниже за качество информации чтобы я поняла насколько хорошо раскрыта тема.
Загрузка …
Что делать, если у вас есть подозрение на внематочную беременность?
Вместо того, чтобы сидя дома тревожиться и гадать, покажет ли обследование страшную перспективу потери ребенка, нужно сделать его как можно раньше. Возможность внематочного течения беременности — основание для постановки на медицинский учет и проведения УЗИ на ранних сроках.
У женщин, которые находятся под наблюдением гинеколога до момента зачатия и сразу же после него, больше шансов узнать о патологии на первичной стадии. В наше время опасные последствия крайне редко происходят из-за врачебной ошибки. Основная их причина — в несвоевременном обращении в медицинские учреждения.

Ультразвуковое обследование необходимо проходить и при нормальном течении беременности. Не случайно в популярной медицинской литературе в перечне симптомов внематочной беременности отмечаются состояния, которыми характеризуется беременность как таковая: недомогание, тошнота, набухание молочных желез. Исключение внематочного характера беременности — обязательное условие сохранения здоровья женщины.
Косвенным, требующим уточнения параметром для определения внематочной беременности является пониженное количество ХГЧ в крови (подробнее в статье: как определить внематочную беременность по показателям уровня ХГЧ?). Высокое содержание лейкоцитов позволяет распознать воспалительный процесс.
ИНТЕРЕСНО: можно ли с помощью УЗИ выявить наличие внематочной беременности и насколько хорошо это видно?
При внематочном расположении плода не наблюдается динамика повышения ХГЧ, свойственная нормальной беременности. Если эмбрион закрепился в матке, содержание этого гормона в крови увеличивается каждые 2 дня.
Ультразвук покажет опасную патологию на первых неделях и минимизирует ущерб для здоровья. Во время такого аппаратного исследования врач определяет точное место и особенности расположения эмбриона, что позволяет отмести или подтвердить подозрения. Обследование у гинеколога надо проходить после выкидыша, во время возникновения признаков беременности и положительных тестов на беременность при применении гормональных контрацептивов и маточных спиралей.
При обнаружении внематочной беременности выбор дальнейших действий зависит от срока обнаружения, особенностей расположения эмбриона, степени осложнений. Это могут быть:
- медикаментозный аборт — делается в течение первых недель при помощи гормональных препаратов;
- лапароскопия – инвазивная операция по удалению эмбриона на более поздних стадиях;
- хирургическое вмешательство в запущенных состояниях, при которых помимо плода удаляются органы или их части.
Современные медицинские технологии стремительно развиваются и помогают организму женщины не только пережить внематочную беременность, но и сохранить детородную функцию. Если по каким-либо причинам не удалось диагностировать ее на ранней бессимптомной стадии, нужно с особой серьезностью воспринимать внезапное недомогание, кровотечение и боль, не затягивая вызов скорой медицинской помощи. Внутреннее кровоизлияние – одно из коварных проявлений травмирования органов — возникает внезапно и не проходит без оперативного вмешательства.
Нарушение менструального цикла. Сначала о норме
Репродуктивный период в жизни женщины сопровождается менструациями – периодическими кровянистыми выделениями из половых путей. Это – естественный процесс, с помощью которого организм восстанавливает свою готовность к беременности. Он носит циклический характер; продолжительность цикла и его регулярность являются зеркалом интимного здоровья женщины. Нарушение менструального цикла – это сигнал тревоги, и его ни в коем случае нельзя оставлять без внимания.
Менструации начинаются обычно в возрасте 12-14 лет. В течение года после первой менструации чёткой периодичности нет, цикл только устанавливается.
Менструальный цикл считается от первого дня одной менструации до первого дня следующей. В среднем он составляет 28 дней, но могут быть индивидуальные отклонения. Нормальной считается продолжительность от 21 до 35 дней. Продолжительность самих выделений обычно составляет 3-5 дней. Менструациям часто предшествует так называемый предменструальный синдром – период плохого самочувствия. Могут ощущаться боли внизу живота, набухать грудь, повышаться отёчность, болеть голова.
Нет менструаций во время беременности. После родов менструальный цикл восстанавливается. Самое раннее это может произойти через 6 недель после родов. При кормлении ребёнка грудью менструации возвращаются значительно позже; насколько позже – зависит от индивидуальных особенностей женского организма.
В преддверии климакса
менструальный цикл может стать нестабильным, а интервалы между менструациями увеличиться. Такие нарушения в возрасте 45-55 не являются патологией.
Особенности внематочной имплантации
При внематочной беременности зародыш имплантируется не там, где это предусмотрено природой для безопасного роста и развития (в матке), а по пути следования в неё — как правило, в одной из маточных труб, где и произошло оплодотворение. Дело в том, что после зачатия зиготе в течение трёх дней приходится продвигаться по маточной трубе в сторону матки. И на этом этапе могут возникнуть определённые сложности, в связи с чем плодное яйцо задержится и имплантируется в итоге, но совсем не там, где для него есть условия, а в брюшной полости, яичнике, трубе, а порой и в шейке матки.
Специалисты утверждают, что количество случаев внематочной беременности выросло за последние 10 лет в пять раз. И у каждой пятой внематочная беременность рецидивирует, то есть случается повторно. Эта патология считается очень опасным осложнением, которое может повлечь за собой развитие бесплодия или даже гибель женщины, если вовремя аномалия не будет диагностирована. Главная опасность заключается в том, что зародыш, где бы он ни прикрепился, некоторое время продолжает расти, пока это позволяет пространство. И его рост может стать причиной разрыва органа, в котором произошла внештатная имплантация плодного яйца.

Имплантация в трубе происходит, по медицинским статистическим данным, в 97% случаев. При этом в половине случаев трубной беременности зародыш остаётся там, где было оплодотворение, то есть в ампулярной части (самой широкой части яйцевода). 40% случаев — это прикрепление зародыша в средней части яйцевода, а в 10% случаев зародыш крепится в области фимбрий. Остальные места возможной имплантации встречаются редко. Учитывая смертельную опасность, которой подвергается женщина (в случае разрыва органа возникает сильное внутреннее кровотечение, при котором не всегда удаётся оказать эффективную хирургическую помощь), все силы медиков брошены на диагностику аномальной беременности на самых ранних сроках.
Какие признаки имеет внематочная беременность? На начальном этапе она почти не отличается от обычной — даже при внематочном прикреплении вырабатывается некоторое количество ХГЧ (сниженное по сравнению с нормой), менструация не приходит, начинается задержка. Но уже после задержки или некоторое время спустя возможны кровяные, , тянущие боли в нижней части живота или с правой (левой) стороны — в зависимости от места прикрепления плода.

Может проявиться ранняя тошнота, отсутствие аппетита, молочные железы становятся плотными, болезненными. Такие симптомы вряд ли помогут отличить нормальную беременность от аномальной, особенно для непосвящённых в нюансы акушерства. А когда возникает прерывание внематочной с внутрибрюшным кровоизлиянием, оценивать признаки уже нет времени и нужды — резкая боль, распирание в животе, обильные кровяные выделения из половых органов, потеря сознания, падение артериального давления не оставляют времени на раздумья. Нужно срочно госпитализировать пациентку в стационар, располагающий возможностями оказания экстренной хирургической помощи.
В любом случае , когда бы она ни была выявлена, не может быть сохранена. Зародыш удаляют, порой — с частью трубы или органа, в который эмбрион врос хорионическими ворсинами. Самая опасная — шеечная беременность, при ней часто приходится удалять всю матку полностью.
Причины, по которым плодное яйцо может прикрепиться не в матке, а в другом месте, многочисленны. Помешать нормальному продвижению зародыша может имеющийся у женщины эндометриоз, ранее перенесённые аборты, долгое применение оральных контрацептивов, установленная спираль. Повышаются риски внематочной при ЭКО.


Определение внематочной на раннем сроке весьма затруднительно. Симптомы являются нетипичными. Многое из того, что чувствует женщина, свойственно и обычной беременности: странности восприятия вкусовых и обонятельных сигналов, отсутствие менструации, признаки раннего токсикоза. К сожалению, и на осмотре у врача тайна может остаться нераскрытой. Единственными на сегодняшний день информативными способами считаются анализ крови на ХГЧ и диагностическая лапароскопия.
Анализ крови показывает медленный рост уровня хорионического гонадотропина, его существенное снижение по сравнению с маточной беременностью. Результаты лабораторного исследования могут быть подтверждены УЗИ, а также в результате лапароскопической операции, которая позволяет не только точно установить патологию, но и сразу принять меры по её устранению с максимальными усилиями, брошенными на сохранение органов репродуктивной системы во всех случаях, когда это возможно.

Как избавиться от внематочной беременности, сохранив при этом своё здоровье?
Раньше такие операции производились только лапаротомно: делался большой разрез передней брюшной стенки, через который удалялась повреждённая труба вместе с плодным яйцом. Сейчас технологии пошли вперед, и при своевременном выявлении внематочной беременности (до начала кровотечения и разрыва трубы) возможно проведение лапароскопической операции, зачастую без удаления трубы. В последние годы широкое распространение получило медикаментозный способ лечения данной патологии такими препаратами как метотрексат или мифепристон.
Если на раннем сроке беременности обнаруживается внематочная беременность, как можно ее прервать и как ее оперируют – расскажет хирург. При однопортовой лапароскопии производится один маленький разрез на коже, второй – в области пупка. Через разрезы в полость малого таза вводится видеокамера и инструментарий. Если труба не повреждена, то производится удаление плодного яйца. Если есть повреждение трубы или она слишком деформирована – труба удаляется вместе с плодным яйцом. В некоторых случаях приходится бороться за жизнь женщины.
Преимущество такой операции – короткий восстановительный период, низкая болезненность, низкая вероятность осложнений, возможность повторной беременности через 3-6 месяцев. Кроме того, иногда случается и такое, когда у одной женщины одновременно развивалась и маточная, и трубная беременность – при лапароскопии извлекалось плодное яйцо из трубы, а маточная беременность продолжала развиваться и заканчивалась нормальными родами.
Лапароскопия подразумевает под собой 4 вида операции. Они бывают следующие:
- милкинг — удаление плодного яйца из маточной трубы с сохранением труб. Проводится при неразвивающейся внематочной беременности.
- туботомия при незначительных изменениях маточной трубы – через разрез трубы удаляется плодное яйцо, после чего трубу зашивают.
- туботомия при значительных изменениях маточной трубы – удаление плодного яйца через разрез трубы с ее последующим пересечением.
- тубэктомия — удаление маточной трубы, когда сохранить трубу не представляется возможным.
Если же диагноз не был вовремя поставлен, начался аборт, то вариантов развития событий также может быть несколько. Плодное яйцо может разорвать трубу, она лопается, вызвав сильное кровотечение; может остслоиться и переместиться в брюшную полость – при этом симптоматика может быть довольно скудной. При брюшной беременности могут присоединяться признаки поражения органа, на котором расположено плодное яйцо. Наиболее частым признаком нарушения внематочной беременности является сильное внутреннее (реже наружное) кровотечение. Когда труба лопнула, наступает шоковое состояние, вызванное болью, резко падает давление, женщина может потерять сознание.
При развитии аборта на фоне внематочной беременности обсуждения, как избавиться от внематочной беременности, не происходит – для спасения жизни беременной производится неотложная расширенная операция, в ходе которой определяется место, откуда идет кровотечение, для его остановки.
Тест на внематочную беременность?
Первый тест, который следует сделать при отсутствии менструации, — обычный тест на беременность. Если результат окажется отрицательным, не спешите этому верить. При задержке месячных, тошноте, болезненности молочных желез и других явных признаках беременности отрицательный тест может быть сигналом внематочной беременности.
Дело в том, что принцип действия всех аптечных тестов основан на определение уровня ХГЧ в женском организме.
Это специфический гормон, который начинает вырабатываться в организме уже через несколько часов после зачатия, и к 7-11 неделе его концентрация увеличивается в тысячи раз.
Концентрация ХГЧ при внематочной беременности и угрозе выкидыша резко снижается. Диагностика осложняется тем, что сделать тест и заподозрить неладное может только женщина, которая сталкивалась с такой проблемой раньше.
Профилактика
Если вы не хотите столкнуться с такой проблемой как эктопическая беременность, то профилактика внематочной беременности должна включать:
- Лечение воспалительных болезней мочеполовой системы – до конца, под руководством опытного специалиста и своевременно.
- Использование только тех средств контрацепции, которые прописал врач.
- Наблюдение у гинеколога после перенесенной эктопической беременности не реже, чем 1 раз в 6 месяцев.
- Планирование беременности (после ВБ) не ранее, чем через 1 год, и обязательно под врачебным наблюдением.
Также, снизить факторы риска возникновения ВБ можно:
— снизив уровень вероятности заражения ИППП (гонорея и хламидиоз могут спровоцировать развитие внематочной беременности) – ограничить число половых партнеров, во время секса всегда использовать презерватив;
— своевременным лечением гинекологических проблем (в т.ч. инфекций);
— отказавшись от курения (вредная привычка значительно повышает шансы развития ВБ, причем прямопропорционально от количества выкуренных сигарет).
Лечение внематочной беременности в г. Киев в клинике МЕДИКОМ проводится на современном оборудовании с использованием новейших разработок и технологий в области гинекологии. Подробнее узнать о методах лечения, записаться на профилактический осмотр вы можете, позвонив в наш колл-центр по одному из контактных телефонных номеров, указанных на сайте.
Домашний тест — результаты при ВБ
Домашний тест, даже самый современный, цифровой, электронный не может установить количественное содержание гормона ХГЧ в моче. Он лишь показывает, присутствует ли в организме факт превышения хорионического гонадотропина или нет. А потому при внематочной беременности проведённый самостоятельно дома тест может быть и положительным, показывать две полоски, и отрицательным, показывая лишь одну полоску.
До задержки месячных обычно при маточной беременности следы гормона в моче улавливают лишь ультрачувствительные тесты. Но в случае с внематочной имплантацией уровень ХГЧ в разы ниже и в крови, и в моче, а потому рассчитывать на то, что до ожидаемой даты месячных тест хоть что-то покажет, не стоит.
После задержки (обычно при задержке уже в несколько дней) можно получить положительный результат в силу накопления концентрации ХГЧ, но обычно уровень гормона остаётся недостаточным для чётких двух полосок, и тест реагирует на невысокий уровень ХГЧ слабоположительно — вторая полоска выглядит слабо окрашенной, нечёткой, размытой.

Вне зависимости от того, в каком органе или его части прикрепился эмбрион, уровень хорионического гонадотропина будет сниженным, но он также будет подрастать, только очень и очень медленно.
Довольно часто такие тесты воспринимаются дамами как сомнительные, они «грешат» на производителей тестов, марки, на собственные ошибки при проведении домашней диагностики. Но новые сделанные тесты не проясняют ситуации — вторая полоска остаётся менее насыщенной по сравнению с контрольной, что явно свидетельствует если не о внематочной, то о снижении уровня хорионического гонадотропина по каким-то иным причинам.
Важно! Если вы используете более точные электронные или цифровые тесты, то вероятность дольше пребывать в заблуждении выше. Они не показывают слабых полосок или сомнительных результатов
Получить можно либо положительный, либо отрицательный результат.


В любом случае если вы получили «сомнительный» тест, стоит обратиться в клинику и сдать анализ крови на ХГЧ — количественные показатели, особенно если анализ проведён дважды с разницей в двое суток, будут куда более информативными данными для установления соответствующего диагноза, чем слепые догадки по полоскам. При подозрении на патологию проводится экспертное УЗИ.
Специального теста на внематочную беременность не существует. И анализ крови вполне можно считать таковым. Пугаться перспективы сдать кровь не нужно — процедура быстрая, простая, цена анализа доступна (от 300 до 600 рублей в зависимости от клиники и региона), а результаты точны как никакие другие — до 99,9%. Если женщина попадает в группу риска по внематочной беременности, то получить направление у гинеколога можно на бесплатные анализы крови, их сделают в консультации, платить за исследование не придётся.

Причины внематочной беременности
Существует множество причин (факторов риска) развития внематочной беременности:
- Инфекционные воспаления придатков матки, яичников и мочевого пузыря, а также инфекционные осложнения после родов или аборта, выскабливания матки.
- Хронический сальпингит (воспаление маточных (фаллопиевых) труб) повышает риск внематочной беременности в 7 раз. Хламидийный сальпингит чаще осложняется внематочной беременностью, чем гонококковый.
- Врожденные дефекты маточной трубы могут привести к аномалиям имплантации эмбриона в матке и явиться причиной внематочной беременности.
- Спаечный процесс в малом тазу вследствие эндометриоза вызывает сужение маточных труб. Это затрудняет транспортировку яйцеклетки в полость матки и также может привести к имплантации эмбриона в маточной трубе – то есть к развитию внематочной беременности.
- Бесплодие. При бесплодии независимо от причины повышен риск внематочной беременности, а так же при долгом применении препаратов, содержащих гормоны для лечения бесплодия.
- Гормональные нарушения в организме беременной женщины и возраст женщины старше 35 лет.
- Внутриматочная спираль. (ВМС). Внематочная беременность может возникнуть при использовании ВМС (внутриматочных контрацептивных средств).
- ЭКО. Экстракорпоральное оплодотворение с переносом эмбриона или зиготы, искусственное осеменение осложняется внематочной беременностью примерно в 5% случаев.
Перечисленные выше состояния могут привести к закупорке маточных труб или нарушению их сокращения, что в свою очередь и ведет к наступлению внематочной беременности.
Лечение внематочной беременности
При внематочной беременности сохранить плод невозможно. Целью лечения является прервать беременность, по возможности сохранив репродуктивную функцию женщины. Варианты лечения при обнаружении внематочной беременности до разрыва маточной трубы:
- лекарственное лечение — назначаются лекарственные препараты, например, метотрексат, препятствующие развитию оплодотворенной яйцеклетки;
- хирургическая операция по удалению оплодотворенной яйцеклетки.
Проконсультируйтесь с врачом по поводу рисков и преимуществ каждого метода лечения.
Метотрексат при внематочной беременности
Развитие внематочной беременности на ранней стадии можно прервать при помощи лекарства метотрексат, препятствующего развитию клеток эмбриона. Он подходит в следующих случаях:
- плод не превышает 3,5 см в диаметре, сердцебиения нет;
- сильной боли нет;
- уровень ХГЧ ниже 1500 МЕ\л;
- внутриматочной беременности нет (подтверждено с помощью УЗИ).
Противопоказания:
- заболевание, которое ослабляет иммунитет, например, диабет;
- болезнь крови, сопровождающиеся снижением числа клеток крови, например, анемия;
- болезнь печени;
- болезнь почек.
Во время лечения за состоянием женщины тщательно следят врачи, после приема лекарства проводятся анализы крови.Обычно метотрексат вводится в виде внутримышечной инъекции в ягодицу один, реже — два раза.
После этого необходимо использовать надежный метод контрацепции в течение 3-6 месяцев (в зависимости от количества уколов), так как метотрексат повышает риск задержки развития ребенка, если зачатие произошло вскоре после приема лекарства. Также необходимо воздержаться от употребления спиртных напитков до разрешения врача, так как в сочетании с метотрексатом алкоголь может повредить печень.
Наиболее распространенный побочный эффект метотрексата — боль в животе, появляющаяся через 1-2 дня после приема лекарства. Как правило, боль умеренная и проходит спустя 24–48 часов.
Прочие побочные эффекты:
- тошнота;
- рвота;
- понос;
- головокружение;
- язвы в полости рта.
На четвертый и седьмой день после приема метотрексата обычно назначаются анализы крови. Если они не показывают значительного снижения концентрации ХГЧ, рекомендуют хирургическое удаление плодного яйца.
После лечения метатрексатом, даже при снижении концентрации ХГЧ, риск разрыва маточной трубы все равно сохраняется и составляет около 7%, поэтому необходимо следить за появлением потенциальных симптомов и в случае необходимости вызывать скорую помощь.
Хирургическая операция при эктопической беременности
Наиболее распространенный метод устранения внематочной беременности — хирургическая операция, как правило, лапароскопическая (операция минимального вмешательства).При этом через небольшой надрез в стенке брюшной полости в нее вводятся камера и хирургические инструменты. Операция проводится под общим наркозом (вы будете спать). Как правило, если вторая маточная труба выглядит здоровой, то маточная труба с оплодотворенной яйцеклеткой подлежит удалению (это называется сальпингэктомией). Это наиболее эффективный метод лечения, не снижающий шансы забеременеть в будущем.
Иногда лапароскопию начинают как диагностическую процедуру с целью обнаружить или исключить внематочную беременность. А при подтверждении диагноза операцию расширяют до лечебной — производят удаление плодного яйца или маточной трубы целиком.Поэтому врач должен сказать о вероятности проведения сдвоенной процедуры заранее и взять у вас согласие на удаление маточных труб в случае необходимости.
Чаще всего выписываться из больницы можно уже через несколько дней после операции, хотя полное восстановление может занять до одного месяца.
При разрыве маточной трубы требуется экстренная операция. Хирург сделает надрез на животе (это называется лапаротомией), чтобы остановить кровотечение и по возможности восстановить маточную трубу.
Если у вас отрицательный резус-фактор, после операции вам должны сделать укол антирезусного иммуноглобулина, чтобы избежать осложнений в ходе последующей беременности при резус-конфликте.
После устранения внематочной беременности следует прийти на повторный осмотр, чтобы обсудить с врачом ряд вопросов:




